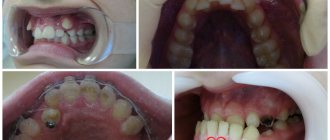
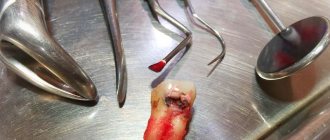
Локальный отек прикорневой зоны, уплотнения различной величины, пульсирующая боль, чувствительность к температуре при приеме пищи, увеличение лимфоузлов могут свидетельствовать об остром воспалительном процессе инфекционной этиологии. В стоматологии выделяют несколько видов заболеваний, среди них можно выделить периапикальный абсцесс. Причиной его может стать запущенный кариес, скол элемента зубочелюстной системы, перегрев пульпы вследствие препарирования зуба и различные патологии. Произойти это может также и по причине некачественной обработки корневых каналов.
Периапикальный абсцесс зуба представляет собой накопление гноя между моляром и деснами. Скапливаться гнойный экссудат может как во внутренней, так и на наружной поверхности альвеолярного отростка нижней или верхней челюсти. Начинается чаще всего в зубе с нежизнеспособной пульпой, когда нерв умирает, вызывает инфекционное заражение и прогрессирующее воспаление. Инфекция может постепенно распространиться на окружающие ткани. Клиническая симптоматика во многом схожа с острым периодонтитом. Пациент испытывает повышенную чувствительность, острую боль, слизистая оболочка может иметь отечность, наблюдается активная гиперемия, переполнение кровью сосудов кровеносной системы.
Симптоматика
- Интенсивная тупая пульсирующая боль.
- Дискомфорт при пережевывании пищи.
- Образование припухлости в данной области.
- Болезненные ощущения при глотании.
- Увеличение лимфатических узлов.
- Неприятные ощущения при открывании рта.
- Изменение цвета моляра.
Среди других симптомов также недомогание, повышенная температура, слабость, кровоточивость. Следует отметить, что в некоторых случаях воспалительный процесс может протекать практически бессимптомно, активизация может происходить периодически, например в случае переохлаждения. В данном случае требуется незамедлительная помощь стоматолога, чтобы он смог быстро и точно провести диагностику и установить схему лечения для эффективного выздоровления.
После удаления зуба
Удаление зуба – это стоматологическая операция, во время которой травмируется десна. Если были нарушены правила антисептики или пациент не обеспечивает необходимый послеоперационный уход, инфекция может проникнуть в рану. Бактерии быстро размножатся. Образуется нагноение. Если лечения нет, абсцесс поражает мягкие ткани.
Нагноение в результате врачебной ошибки после удаления встречается редко. В клинике ARDC стоматологи используют современное оборудование, расходные материалы, медикаменты. Вы можете быть уверены в качестве процедуры и соблюдении протокола лечения.
Неправильный послеоперационный уход – это более частая причина абсцесса после удаления. После операции стоматолог обязательно дает рекомендации, как ухаживать за раной. Тщательное соблюдение всех этих правил снизит риск нагноения в месте удаленного зуба.
Причины абсцесса
Осложнения, связанные с воспалительно-деструктивным процессом, могут произойти вследствие следующих причин:
- Некачественное эндодонтическое лечение.
- Кариозные образования.
- Травмы элементов зубного ряда.
- Неквалифицированное протезирование.
- Инфекционные заболевания в области челюстно-лицевого отдела, например гайморит.
Лечение периапикального абсцесса без свища может потребоваться при нарушении протокола эндодонтической терапии или же неполноценной обтурации канальной системы. Провоцирующими факторами могут стать серьезные инфекционные заболевания, переохлаждение, пониженный уровень иммунной защиты организма. Лейкоцитарная инфильтрация тоже нередко становится причиной образования гнойника и микроабсцесса.
Причины развития
Спровоцировать появление гнойного новообразования в полости рта могут:
- несвоевременное обращение к врачу для лечения кариеса или периодонтита,
- проникновение пломбировочного материала за пределы корневого канала при лечении зубов,
- травма челюсти,
- некроз сосудисто-нервного пучка,
- воспаление мягких тканей в полости рта.
Риск нагноения тканей повышают слабый иммунитет, частые инфекционные заболевания, дефицит витаминов и другие факторы, ослабляющие организм в целом.
Виды
По характеру течения локализованного скопления гноя в элементах зубного ряда и близлежащих структурах выделяют две группы абсцесса.
- Периапикальный абсцесс без свища. В данном случае наблюдается трансканальное инфицирование тканей периодонта. Прилегающая десна может иметь отечность, наблюдается гиперемия, при прикусе на моляр ощущается болезненность, фиксируется появление гнойного экссудата. Заболевание имеет выраженную клиническую картину.
- Периапикальный абсцесс со свищом. При данном явлении воспалительный деструктивный процесс распространяется на костномозговую часть и слизистую оболочку. Свищ чаще всего открывается в проекции верхушки корня элемента зубного ряда. На слизистой оболочке может наблюдаться гиперемия, рубец от свища, при пальпации десна может быть достаточно чувствительной.
При периапикальном абсцессе без полости и с полостью фиксируются жалобы на интенсивную тупую пульсирующую боль, ухудшение общего состояния, постоянные болевые ощущения.
Диагностика
Диагностирование острого воспалительного процесса инфекционной этиологии с локализацией в прикорневой области включает в себя визуальный осмотр, рентгенографическое обследование. В некоторых случаях может проводиться термография. Стоматолог-терапевт оценивает состояние слизистой оболочки, гиперемированность ткани, изменение цвета зуба. Рентгенологическое обследование помогает оценить место локализации гноя. На этапе диагностирования специалист определяет жизнеспособность пульпы.
Клиническое исследование позволяет установить степень патологии и подобрать правильную схему эндодонтического лечения или же хирургического вмешательства. В случае необходимости могут потребоваться дополнительные методы обследования на определение состояния периапикальных тканей. В каждом конкретном случае методика терапии подбирается в индивидуальном порядке в зависимости от данных анамнеза и клинического осмотра. Учитывается также возраст пациента, местная симптоматика, наличие общих заболеваний. Дополнительно может быть проведена микробиологическая диагностика для установления различных видов микробных возбудителей.
Периапикальные патологии: как лечить?
Что является основным определяющим фактором для стоматолога при выборе алгоритма вмешательства в ходе эндодонтического лечения: имеющиеся знания, опыт или результаты КЛКТ-анализа? В данной статье описан клинический случай лечения 10-летнего пациента с периапикальной патологией, который подтверждает мысль о том, что эндодонтически пораженные зубы не всегда следует удалять. Даже в случаях корней с очень изогнутой морфологией успешного результата лечения можно достичь, используя специальные никель-титановые файлы.
Хотя клиническая стоматология и богата полученными доказательствами в пользу разных алгоритмов лечения, но в большинстве своих случаев такие доказательства являются весьма низкого качества. В конце концов врачи больше ориентируются на свой собственный опыт. Даже простой клинический случай можно лечить разными методами с достаточно хорошим прогнозом. Обсуждение подобных тематик является весьма распространенным в социальных сетях. Исследование, недавно проведенное в Гентском университете в Бельгии, показало, что стоматологи часто оказываются предвзятыми и совершают ошибки при принятии необходимых клинических решений. Например, в случаях персистирующего и хронического асимптоматического апикального поражения эндодонтист скорее всего предпочтет проведение повторного эндодонтического лечения или же апикальной хирургии, вместо экстракции с последующей имплантацией. Ортопеды и хирурги, наоборот, будут склонятся к последнему алгоритму вмешательства. На самом деле выбор метода лечения должен учитывать пожелания пациента после подписания им информированного согласия относительного того, что он полностью ознакомлен со всеми возможными вариантами реабилитации. В данной статье мы обсудим, как же лучше всего проводить выбор алгоритма лечения при наличие определенного апикального поражения.
Эндодонтическое лечение
Последние данные из Гентского университета и других эпидемиологических исследований показывают, что в 22% случаев врачи выбирают экстракцию как метод лечения периапикального поражения размером более 1 см. Если же размер патологии превышал 1 см – более 50% врачей склонялись к необходимости его удаления. В принципе выбор такой тактики вмешательства логичен: врачи ведь не знают истинной гистологической картины поражения (киста ли это, или же периапикальная гранулема), следовательно, алгоритм лечения базируется на полученных рентгенологических данных. Naïr указывает на то, что провести дифференциальную диагностику между кистозными и некистозными поражениями по данным лишь рентгенограмм попросту невозможно. Аналогично в ходе динамического мониторинга сложно сказать, увеличивается ли поражения после лечения, или наоборот уменьшается.
Более того, нужно учитывать ограничения 2-D рентгенограмм в ходе планирования клинического вмешательства. Wu и соавторы показали, что прицельные снимки часто указывают на здоровое состояние области апекса или же ее интенсивное заживление, когда же на самом деле результаты КЛКТ-контроля демонстрируют выраженные признаки апикального периодонтита (фото 1 и 2).
Фото 1. Рентгенограмма с визуализацией эндодонтически пролеченного зуба №11 и чувствительным на холод зуба №12.
Фото 2. КЛКТ-данные той же исследуемой области, указывающие на наличие огромного апикального дефекта.
Хотя КЛКТ и позволяет более точно определить наличие и размер апикального очага поражения, однако пока проведено недостаточное количество исследований, аргументирующих необходимость КЛКТ-сканирования как стандартного метода диагностики в эндодонтической практике. Morris и коллеги пришли к выводу, что эндодонтическое лечение зубов с дальнейшим выполнением прямых и непрямых реставраций, обеспечивает достижение довольно прогнозированных результатов реабилитации, что, в свою очередь, обосновывает возможность выбора эндолечения как первого варианта выбора.
Размер имеет значение?
В целом, данные литературы говорят о том, что чем больше периапикальное поражение, тем меньше благоприятных условий для его заживления. В принципе все логично: чем больше патологический очаг, тем больше ему потребовалось времени, чтобы вырасти. Чем длительнее развивалась бактериологическая ассоциация, тем больше разных бактерий входит в ее состав, а значит тем сложнее будет вылечить такую патологию. Конечно, надо еще провести ряд дополнительных исследований, но в целом увеличение очага периапикального поражения на каждый миллиметр снижает прогноз успешного лечения на 14 процентов по сравнению с клиническими случаями эндолечения, в которых рентгенологические признаки периапикальной патологии отсутствуют вовсе. Аналогичная тенденция отмечается и в периапиклаьной хирургии: существует негативная корреляция между размером апикального очага и возможностью полного заживления области вмешательства. В ходе проведения ортоградного эндодонтического вмешательства размер апикального участка поражения более 2 мм категоризируется как фактор риска необходимости проведения повторного эндодонтического лечения в будущем. При этом, однако, надо помнить, что размер образования на периапикальных снимках во многом зависит от их качества и угла позиционирования. Хотя ранее считалось, что чем больше периапикальный очаг, тем более вероятна его кистозная структура, однако подобные выводы неаргументированные без дополнительного проведения гистологических исследований. Большие по размеру периапикальные образования характеризуются тенденцией к увеличению с возможностью вовлечения в процесс смежных анатомических структур. Это не означает, что лечение таких очагов невозможно, однако его прогнозированность становиться гораздо меньшей.
Клинический случай: молодой пациент с хроническим апикальным абсцессом
10-летний пациент был направлен на эндодонтическое лечение правого моляра нижней челюсти. В области зуба №46 было отмечено наличие свищевого хода с небной стороны. Пациент и его родители были информированы о том, что успешность будущего эндодонтического вмешательства является сниженной, учитывая огромный размер периапикального поражения. Однако, все же они не хотели удалять проблемный зуб. После клинического осмотра и рентгенологического контроля был поставлен диагноз некроза пульпы и хронического апикального абсцесса (фото 3-4).
Фото 3. Рентгенограмма области зуба №46 с визуализацией периапикальной области поражения.
Фото 4. Клинический вид области поражения.
Зондирование свищевого хода подтвердило его направленность в сторону апекса. Выбор эндодонтического метода лечения также был обоснован необходимостью проведения корректирующих ортодонтических и ортопедических вмешательств в случаях выполнения процедуры экстракции зуба в таком молодом возрасте. В ходе первого визита зуб был изолирован посредством коффердама, после чего врач провел очистку всего имеющегося кариеса. Для обработки каналов использовали NiTi-файлы (HyFlex EDM) швейцарского производителя COLTENE (фото 5). Обработка каналов проводилась до размеров 40/04. В ходе лечения использовалась именно эта система, поскольку она характеризуется высокой гибкостью инструментов, что было крайне важно в имеющихся у пациента каналах с изогнутой морфологией. Кроме того, для обработки всего эндопространства потребовалось всего лишь несколько инструментов. Химическая обработка каналов проводилась посредством 5,25% раствора гипохлорита натрия и ультразвуковой активации. После размещения промежуточной эндодонтической повязки с ненасыщенным гидроксидом кальция зуб в дальнейшем был восстановлен с помощью композитной реставрации. Для минимизации эффекта микроподтекания между визитами зуб закрывали тефлоновой лентой.
Фото 5. Последовательность файлов HyFlex EDM.
Разработка каналов до размера файла 60/02
В ходе второго визита было отмечено, что у пациента продолжает присутствовать свищевой ход, однако припухлость уже почти полностью прошла (фото 6). Зуб снова изолировали посредством коффердама, после чего провели обработку системы медиальных каналов до 50/03, а дистального – до 60/02. Медикаментозная обработка канала выполнялась посредством гипохлорита натрия и лимонной кислотой (40%). Поскольку после высушивания никаких выделений из эндопространства не отмечалась, мезиальные каналы были обтурированы биокерамикой. Дистальный же канал заполнили пробкой из МТА. Сверху зуб перекрыли композитной реставрацией (фото 7). Через три месяца было отмечено отсутствие свищевого хода, а рентгенограмма подтверждала заживления периапикального участка (фото 8-9).
Фото 6. Заживления свищевого хода.
Фото 7. Контроль качества обтурации.
Фото 8. Рентгенограмма через 3 месяца.
Фото 9. Клинический вид зуба через 3 месяца.
При этом врач всегда должен помнить об основных параметрах, которые аргументируют целесообразность проведения экстракции вместо эндодонтического лечения:
- сомнения относительно успешности эндолечения со стороны стоматолога, который направил пациента;
- большой по площади участок поражения на полученной рентгенограмме;
- отсутствие признаков заживления свищевого хода после установки повязки из кальция гидроксида;
- компрометированный исходный пародонтальный статус;
- учет ассоциированных с возрастом особенностей клинического алгоритма эндодонтического лечения.
Радиографический успех – это все?
Учитывая исследования, упомянутые в этой статье, представленный случай показывает, что предрассудки и субъективная диагностика не должны мешать нам проводить эндодонтическое лечения даже в случаях большого апикального поражения. При осознанном согласии и правильной мотивации со стороны пациента терапия корневых каналов всегда должна быть первым вариантом выбора ятрогенного вмешательства. Хотя обычная 2-D визуализация, которая используется для ранней диагностики, может скрывать наличие затяжного апикального периодонтита, однако КЛКТ позволяет объективизировать все необходимые параметры периапикального очага поражения. При этом, ни двухмерные, ни трехмерные методы диагностики не позволяют дифференцировать разницы между рубцовой тканью в области «заживающего» апекса и инфекционным процессом в области пораженного апекса при отсутствии соответствующих клинических симптомов. Исходя из этого, успех на рентгенограмме — это не всегда успех клинический.
Заключение
Объединение нескольких инструментов визуализации помогает эндодонтистам поставить правильный диагноз и выбрать наиболее подходящий для каждого отдельного клинического случая алгоритм лечения. С помощью современных систем NiTi-файлов можно эффективно проводить обработку корневых каналов даже с очень изогнутой морфологией. В конечном счете, все это способствует тому, что те зубы, которые были категоризированы как безуспешные и планировались на удаление, оказывается, еще можно полечить, если правильно подойти к этапам диагностики и планирования.
Автор: Dr Christophe Verbanck (Бельгия)
Лечение периапикального абсцесса
В зависимости от стадии и формы патологии специалист подбирает терапевтический или хирургический способ лечения. На начальной стадии обычно производится очистка каналов, в частности ликвидация патогенной микрофлоры между зубами и деснами, обработка полости антибактериальными компонентами. Эндодонтическая терапия может включать в себя установку временной пломбы, наложение в корневом канале антисептической повязки с противомикробными свойствами. Для купирования воспалительного процесса могут назначаться антибиотики.
Качественно проведенная эндодонтическая терапия позволяет устранить инфекционный очаг. При нарастании воспаления элемент зубочелюстной системы может быть удален. В некоторых случаях специалист проводит соответствующие зубосохраняющие процедуры, например гемисекцию, то есть удаление одного из корней моляра.
Вскрытие абсцесса всегда производится с использованием обезболивания, дискомфорт и болезненные ощущения при проведении качественного эндодонтического лечения исключены. После процедуры удаления абсцесса может быть назначена медикаментозная терапия, обработка поверхности специальными бактерицидными составами. На заключительном этапе выполняется рентгеновский снимок, чтобы убедиться в полном восстановлении.
Специалисты клиники «АльфаДент» всегда готовы помочь, если у вас имеются жалобы на периапикальный абсцесс без свища или со свищом. Стоматологи обладают необходимыми знаниями и достаточным опытом для качественного проведения эндодонтического лечения.
Квалифицированное лечение позволит исключить рецидива инфекции, послужившей причиной возникновения абсцесса. Своевременная стоматологическая помощь поможет поддерживать зубы и ротовую полость в надлежащем состоянии. Рекомендуется наносить визиты в стоматологию для профилактических осмотров, чтобы исключить сложного эндодонтического лечения, связанного с устранением абсцесса.
Лечение
Тактики лечения пародонтального и периапикального абсцесса имеют отличия.
Лечение пародонтального абсцесса
Первоочередная задача лечения пародонтального абсцесса – устранить острое воспаление. Для этого пародонтальные карманы промывают антисептическими растворами. Может потребоваться вскрытие абсцесса, в этом случае врач обязательно сначала выполнит обезболивание.
После этого проводят кюретаж пародонтальных карманов – выскабливание грануляций, зубных отложений, частиц эпителия, некротизированных тканей. В завершение врач накладывает швы. В большинстве случаев пациенту прописывают ношение пародонтологической повязки. Это аппликация лекарственных веществ на область пародонтальных карманов.
Лечение пародонтального абсцесса должно быть комплексным. Пациенту также прописывают полоскание полости рта антисептическими растворами, прием антибиотиков широкого спектра действия. Как правило, воспалительный процесс удается остановить.
Лечение периапикального абсцесса
Чтобы обеспечить отток гноя, врач вскрывает полость зуба и создает доступ к корневым каналам. Также дренирование гноя может проводиться и через разрез тканей десны, что не отменяет необходимости эндодонтического лечения (лечения каналов).
После вскрытия зуба удаляют пульпу или пломбировочный материал, если пульпа была удалена ранее, и выполняют обработку корневых каналов. Важно удалить полностью гнойные массы и инфицированные ткани дентина, промыть каналы обеззараживающими растворами. Затем в них закладывают противовоспалительное лекарство, устанавливают временную пломбу. Шансы сохранить зуб зависят от качества эндодонтического лечения. Для приема внутрь назначают антибиотики широкого спектра действия. После того, как воспалительный процесс будет полностью устранен, можно пломбировать каналы постоянным пломбировочным материалом и восстанавливать коронковую часть зуба. При неэффективности лечения и нарастании воспалительного процесса зуб придется удалить.
Оба вида абсцессов обычно сопровождаются отеком мягких тканей, также отечность может сохраняться после удаления зуба. Ускорить выздоровление помогают физиопроцедуры: УВЧ-терапия, магнитотерапия, лазеротерапия.