30% пациентов ЛОР-врачей приходят в поликлиники с жалобами на заболевания носа и придаточных пазух. Как правило, это синуситы, гаймориты и другие вирусные инфекции. На фоне этих заболеваний часто развиваются воспалительные процессы в придаточных пазухах носа. Главным и неприятным симптомом воспалений в пазухах носа является боль.
Почему мы так тяжело переносим боль и воспаления в пазухах носа? Можно ли устранить или ослабить боль? Чтобы ответить на эти вопросы, важно понять, зачем нам нужны гайморовы пазухи носа и почему об их здоровье важно заботиться.
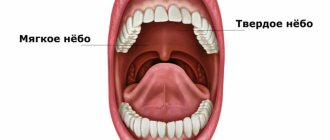
Как работают околоносовые пазухи?
Нос – один из важнейших органов человека. Эта система сложная и довольно хрупкая, что и приводит к частым заболеваниям. Но без гайморовых пазух нормальная работа носа была бы невозможной. Именно они выполняют следующие функции:
- обеспечивают полноценное дыхание;
- согревают и увлажняют вдыхаемый воздух;
- очищают вдыхаемый воздух от пыли и аллергенов;
- позволяют распознавать множество ароматов и запахов;
- формируют индивидуальный тембр и другие параметры голоса.
У носовых пазух есть и другие задачи. Например, они быстро реагируют на изменения давления окружающей среды (выполняют роль барорецепторных органов) и надежно защищают от травм глазные яблоки, корни зубов и кости черепа.
Почему развивается воспаление пазух носа?
Боль в пазухах носа чаще всего выступает в качестве одного из основных симптомов синусита или его разновидностей, например, гайморита, фронтита и этмоидита. При синусите воспалительный процесс локализуется в придаточных пазухах верхних дыхательных путей, а при гайморите воспаляются верхнечелюстные пазухи.
Почему при этих заболеваниях болят именно пазухи? Эти воздухоносные полости соединяются с полостью носа, которая, в свою очередь, связана с горлом и ушными каналами. Если у здорового человека в пазухах постоянно вырабатывается слизь, которая утекает в нос со скоростью 1 см/мин, то при воспалительном процессе наблюдаются следующие процессы:
- выработка слизи в разы увеличивается и в пазухах быстро образуется гной;
- узкие ходы для оттока слизи полностью блокируются, становится тяжело дышать;
- жидкость скапливается в пазухах и давит на стенки – так человек начинает испытывать боль.
К кому из врачей обратиться
Первично при появлении резкой боли в носу или ухе можно обратиться к терапевту или отоларингологу. При наличии воспаления нерва больного могут направить на прием к невропатологу. Также при травме может потребоваться помощь хирурга или травматолога.
Когда выявляется наличие новообразований в носовой полости или в слуховом проходе, человека отправляют на прием к онкологу. После осмотра он в ряде случаев может подтвердить доброкачественность опухоли, а при необходимости отправит пациента на анализы, в том числе биопсию тканей новообразования.
Когда появилась резкая боль в ухе, что делать может определить только специалист. Это же относится и к проблемам в области носа. Самолечение легко приведет только к усугублению состояния.
В чем причины закупорки носовых пазух?
Причин, как правило, несколько:
- инфекции и вирусы;
- полипы и опухоли;
- аллергии.
Доказано, что 90% ОРВИ приводят к развитию синуситов различной степени тяжести. А бактериальные инфекции провоцируют синуситы только в 0,5-2% случаев.
Носовые пазухи чаще всего болят по причине острого синусита, гайморита, фронтита или этмоидита. Симптомы болезней проявляются следующим образом:
- Синусит. Его «выдадут» воспаления в одном или нескольких околоносовых синусах. Когда воспалительный процесс протекает на одной половине лица, говорят о гемисинусите, когда на обеих половинах – о пансинусите. При остром синусите отмечаются слабость, головная боль, лихорадка и изменения в анализах крови.
- Фронтит. Это воспаление лобных, или фронтальных носовых пазух. При этом заболевании отмечаются характерная нарастающая боль и давление в области лба, надбровных дуг и глаз. К другим симптомам можно отнести общую слабость, повышенную температуру, затрудненное дыхание.
- Этмоидит. Представляет собой воспаление решетчатого лабиринта. Боль локализуется в центре лица. Наблюдаются выделения из носа темного желто-зеленого цвета, головная боль, высокая температура, отек век и боязнь света, затрудненное или полностью отсутствующее дыхание.
- Гайморит. Симптомы гайморита распознать сложно: воспалительный процесс начинается без температуры. Но при этом заболевании присутствует характерная боль в области лица под глазами. При гайморите выделений из носа может и не быть, что также усложняет диагностику.
Причины резкой боли в ухе
Сильная боль в ухе появляется чаще всего по причине поражения среднего уха. В такой ситуации могут иметь место воспалительные процессы или механическое повреждение тканей. Также нельзя исключать при этом и наличия акустической травмы, когда из-за очень громкого звука происходит повреждение уха.
К механическим травмам относятся проколы барабанной перепонки, попадание в ухо едких химических веществ и проникновение в него инородного тела. При этом боль оказывается особенно сильной, сопровождающейся нарушением слуха. Прочие причины боли в ухе такие:
- нарушение внутриушного давления из-за сбоя процесса его регулирования через слуховую трубу – в такой ситуации резкая боль появляется в момент взлета из-за резкого набора самолетом высоты и стремительного перепада давления, а также при стремительном погружении на глубину;
- чрезмерная чувствительность уха к холоду – в этом случае патологические изменения отсутствуют, но стоит человеку выйти из тепла на холод, как у него появляется резкая боль в ухе. Точно причина такого явления не установлена. Предположительно оно связано с чрезмерным количеством нервных окончаний в тканях слухового прохода;
- отит – чаще всего развивается средний отит, при котором воспаление затрагивает среднее ухо. В большинстве случаев проблема диагностируется у ребенка, но и взрослый может столкнуться с ней. Значительно реже появляется наружный отит, при котором воспаление затрагивает кожу слухового прохода. Обычная причина наружного отита – попадание в ухо воды из открытого стоячего водоема, в которой присутствует большое количество болезнетворных бактерий;
- мастоидит – при этом заболевании воспаление поражает сосцевидный отросток височной кости. Чаще такое явление возникает как осложнение недолеченного острого среднего отита;
- новообразования в ухе;
- воспалительные заболевания височно-нижнечелюстного сустава – боль при этом очень сильная и появляется при малейшем движении челюстью. Ее не редко принимают за боль в ухе из-за близости нервных окончаний, так как сустав расположен за передней стенкой уха;
- болезни зубов и неправильно подобранные зубные протезы – из-за того что за чувствительность зубов и ушей отвечает одна и та же третья ветвь тройничного нерва, не редки случае, когда вследствие проблем в ротовой полости боль появляется именно в ухе. Она может быть очень резкой и сильной;
- наличие опухолей в горле – достаточно часто именно резкая боль в ухе при глотании является первым симптомом заболевания. При этом путем осмотра патологии уха не выявляются, и потому требуется обязательное обследование на выявление скрытого опухолевого процесса. Человек иных проявлений опухоли может не ощущать;
- синуситы — из-за быстрого повышения давления в ушных пазухах не редко появляется резкая боль в ушах при изменении положения тела. В такой ситуации особенно сильные болевые ощущения отмечаются в ушах при фронтите, когда воспаление затрагивает лобные носовые пазухи.
Точно определить причину появления болей в ухе может только врач. Своими силами провести диагностику проблемы невозможно. Резкая боль в ухе, причины которой не установлены, является крайне серьезным сигналом и требует проведения полного обследования организма.
Как лечить воспаления носовых пазух взрослым и детям?
Синусит, гайморит и другие воспалительные процессы имеют схожие симптомы. Лечение у взрослых будет эффективным, если специалист поставит точный диагноз и подберет оптимальную комплексную терапию, в составе которой будут присутствовать:
- специальные лекарственные средства;
- оздоравливающие процедуры;
- профилактика.
Важно не просто снять симптомы болезни, но и устранить причины заболевания. А они могут быть разными. У кого-то ослаблен иммунитет, а кому-то следует обследовать организм или отказаться от вредных привычек и неправильного образа жизни.
У детей лечение синусита, гайморита и других воспалительных процессов носовых пазух также включает целый комплекс мероприятий:
- важно быстрее обратиться к врачу, чтобы поставить диагноз и избежать осложнений;
- нужно строго придерживаться рекомендаций специалистов и следить за состоянием ребенка;
- потребуется проводить профилактику воспалений, чтобы сохранить здоровье носовых пазух ребенка.
В борьбе с серьезными воспалительными процессами нельзя медлить. Например, синусит может привести к воспалительному процессу в черепе или мозговых оболочках. Острый катаральный гайморит развивается у 70% детей, регулярно болеющих ОРВИ. Одонтогенный гайморит развивается у тех, кто имеет стоматологические проблемы.
Как понять, что у вас воспаление носовых пазух?
При любом воспалительном процессе, будь то синусит, гайморит, этмоидит или фронтит, вы заметите 3 характерных симптома:
- Проблемы с носовым дыханием – дышать будет трудно по причине обструкции (перекрытия просвета) отверстий носа отеком.
- Характерные выделения из носа. Могут быть постоянными и временными. При отеке слизистой оболочки полости носа, то выделения могут отсутствовать.
- Головная боль и отечность мягких тканей. При воспалительных процессах лицо отекает в области лобных и гайморовых пазух. Иногда воспаляется надкостница (переостит).
Публикации в СМИ
Cинуситы — воспалительные заболевания околоносовых (придаточных) пазух, связанные с инфекцией или аллергическими реакциями. Частота — 10% населения. Чаще происходит поражение ячеек решётчатой кости, затем — верхнечелюстной, лобной и, наконец, клиновидной пазух.
Классификация острых синуситов • Острый гайморит • Острый этмоидит • Острый фронтит • Острый сфеноидит.
Классификация хронических синуситов • Экссудативный синусит •• Гнойная форма •• Катаральная форма •• Серозная форма • Продуктивный синусит •• Пристеночно-гиперпластическая форма •• Полипозная форма •• Кистозная форма • Холестеатомный синусит • Некротический синусит • Атрофический синусит • Смешанные формы.
Этиология • Инфицирование пазух различной микрофлорой •• Для острых синуситов характерна монокультура: бактериальная инфекция (пневмококки, стрептококки, стафилококки; только у 13% больных), вирусная инфекция (вирус гриппа, парагриппа, аденовирусы) •• Для хронических синуситов характерна смешанная микрофлора: чаще стафилококк, синегнойная палочка, протей, кишечная палочка, грибковая инфекция (грибами родов Aspergillus, Penicillium, Cаndida) • Предшествующая ОРВИ • Тампонада носа при носовых кровотечениях.
Факторы риска • Отягощённый аллергологический анамнез • Иммунодефицитные состояния • Болезни зубочелюстной системы • Купание в загрязнённой воде.
Пути проникновения инфекции в носовые пазухи • Риногенный (через естественные соустья пазух) • Гематогенный • Одонтогенный • При травмах пазух.
Клиническая картина
Острые синуситы • Общие симптомы острых синуситов •• Заложенность носа •• Головная боль •• Лихорадка •• Выделения из носа •• Симптомы простуды • Острый гайморит •• Заложенность носа •• Ощущение тяжести, напряжения в области щеки, особенно при наклоне туловища вперёд •• Ощущение давления на глаза •• Боль в зубах на стороне поражения •• Головная боль неопределённой локализации •• Выделения из носа слизисто-гнойного или гнойного характера •• Ухудшение обоняния •• Слезотечение (из-за нарушения проходимости носослёзного канала) • Острый этмоидит. Симптоматика мало отличается от острого гайморита. Дополнительно отмечают боль в области корня носа и глазницы • Острый фронтит — головная боль в области лба, особенно интенсивная по утрам (вследствие затруднения оттока из пазухи при горизонтальном положении больного) • Острый сфеноидит •• Головная боль в области затылка, в глубине глаза •• Стекание гнойных выделений из носоглотки по задней стенке глотки •• Неприятный запах.
Хронические синуситы • Клиническая картина хронических синуситов вне обострения менее выражена, чем при острых • Для грибковых синуситов характерны: •• резко выраженная односторонняя или двусторонняя заложенность носа; •• боли в области поражённой пазухи; •• резко выраженное ощущение давления в пазухе; •• зубная боль (при гайморитах) • Характер выделений зависит от возбудителя: •• при плесневых микозах — вязкое, серовато-белое или тёмное, желеобразное; •• при аспергиллёзе — серого цвета с черноватыми точками (напоминает холестеатому); •• при кандидозе — жёлтого или жёлто-белого цвета (напоминает творожистые массы) • Чаще, чем при других формах, наблюдают отёчность мягких тканей лица, а иногда и свищи. Обычно протекают как моносинуситы, чаще происходит поражение верхнечелюстной пазухи.
Методы исследования.
• Риноскопия •• Острый гайморит ••• Гиперемия слизистой оболочки носа, наиболее выраженная в среднем носовом ходе. Из средней носовой раковины стекает гнойное отделяемое ••• Пальпация передней стенки гайморовой пазухи болезненна •• Острый этмоидит. Гнойное отделяемое обычно обнаруживают в среднем и верхнем носовых ходах (т.к. происходит поражение всех групп клеток решётчатой кости). Болезненная пальпация области ската носа у внутреннего угла глаза •• Острый фронтит — характерны выраженные изменения в области переднего отдела средней носовой раковины. Слизистая оболочка в этой области гиперемирована, отёчна. Локализация скоплений гноя в передних отделах среднего носового хода. Болезненная пальпация передней и особенно нижней стенок пазухи •• Острый сфеноидит — при передней риноскопии после анемизации слизистой оболочки видна полоска гноя в самых задних отделах верхнего носового хода. Задние отделы полости носа гиперемированы, отёчны. При задней риноскопии — скопление гноя в своде носоглотки.
• Рентгенография пазух — скопление жидкости, уровень жидкости, утолщение слизистой оболочки в поражённых синусах.
• Диагностическая пункция — определение наличия характера отделяемого.
• КТ в некоторых неясных случаях хронического синусита.
Дифференциальная диагностика • Вирусный ринит • Аллергический ринит • Опухоли • Инородные тела • Гранулематоз Вегенера.
ЛЕЧЕНИЕ
Острые синуситы • При неосложнённых синуситах лечение, как правило, консервативное •• Антибиотикотерапия (например, бензилпенициллин по 500 тыс ЕД 4–6 р/сут) в течение 7–10 дней •• Сульфаниламидные препараты (например, сульфадиметоксин в первый день 2 г, затем по 1 г/сут, ко-тримоксазол по 1 таблетке 3 р/сут после еды) •• Ненаркотические анальгетики •• Сосудосуживающие капли в нос, например 0,05–0,1% р-ры нафазолина или ксилометазолина; закапывание проводят, положив пациента на бок. Сосудосуживающий эффект постепенно уменьшается, поэтому после 5–7 дней применения рекомендован перерыв на несколько дней. Препараты противопоказаны при артериальной гипертензии, тахикардии и выраженном атеросклерозе •• Физиотерапия (при хорошем оттоке из пазухи), например микроволновая терапия (аппарат ЛУЧ-2), токи УВЧ, лампа-соллюкс •• В амбулаторных условиях при острых гайморитах целесообразно провести пункцию пазухи с последующими промываниями её р-ром нитрофурала (1:5 000), йодинолом, 0,9% р-ром натрия хлорида и введением в неё антибактериальных средств, например бензилпенициллин (2 млн ЕД), 1% р-ра гидроксиметилхиноксилиндиоксида (назначают только взрослым, перед началом применения проводят пробу на переносимость, противопоказан при беременности), 20% р-ра сульфацетамида •• При выраженном отёке одновременно в пазуху вводят 1–2 мл суспензии гидрокортизона, 1% р-р дифенгидрамина •• При остром фронтите, этмоидите или сфеноидите и отсутствии эффекта от консервативной терапии показана госпитализация для проведения пункций или зондирования этих пазух • При осложнённых острых синуситах — хирургическое лечение •• Радикальные операции на пазухах •• Эндоскопические операции на пазухах.
Хронические синуситы
• При обострении — сочетание общего и местного лечения. Особенности •• При стафилококковом поражении антибиотикотерапия не всегда эффективна. Применяют противостафилококковую плазму (250 мл 2 р/нед), стафилококковый g-глобулин (по 1 ампуле через день, всего 5 инъекций) •• При грибковых синуситах и вне обострения — сульфаниламидные препараты, противогрибковые препараты, например нистатин 3–4 млн ЕД/сут или леворин 2 млн ЕД/сут в течение 4 нед •• При аллергических синуситах — см. Ринит аллергический.
• Дренирование верхнечелюстной пазухи выполняют с помощью пункции — при этом либо в полиэтиленовую трубку предварительно вводят иглу Куликовского, либо после пункции через иглу в пазухи проводят трубку меньшего размера. Аналогичным образом вводят дренаж в любую пазуху. Для осуществления дренирования лобной и клиновидной пазух через естественные отверстия целесообразно использовать зонд-проводник, на который надевают трубку. После проведения зондирования трубку оставляют, а зонд удаляют. Наружный конец трубки прикрепляют лейкопластырем к коже. В пазухи через дренаж вводят антибактериальные средства с учётом чувствительности к ним микрофлоры •• Для разжижения гноя в пазуху можно одновременно ввести ферменты (химотрипсин 25 мг или химопсин 25 мг) •• При аллергических синуситах в пазуху вводят суспензию гидрокортизона (2–3 мл) или антигистаминные средства •• При грибковых синуситах в пазуху вводят леворина натриевую соль или нистатин из расчёта 10 тыс ЕД на 1 мл 0,9% р-ра натрия хлорида, р-р хинозола 1:1 000 или амфотерицин В.
• Физиотерапия: микроволны, грязелечение (противопоказано при обострении синуситов). Физиотерапия противопоказана при гиперпластических, полипозных и кистозных синуситах.
• Хирургическое лечение — при полипозных, смешанных формах, а также при неэффективности консервативного лечения экссудативных форм •• Радикальные операции на пазухах с целью их санирования путём наложения искусственного соустья с носовым ходом (при гайморитах — методики по Калдвеллу–Люку, Дликеру–Иванову, при фронтитах — по Киллиану) •• Остеопластика закрытым способом (Мишенькин Н.В., 1997) •• Ультразвуковая хирургия.
Осложнения • Глазничные (орбитальные) •• Флегмона •• Неврит зрительного нерва (редко) •• Периостит глазницы •• Отёк, абсцесс ретробульбарной клетчатки • Панофтальм (воспаление всех тканей и оболочек глаза) — очень редко • Внутричерепные •• Менингит •• Арахноидит •• Экстра- и субдуральные абсцессы •• Абсцесс мозга •• Тромбофлебиты пещеристого синуса •• Тромбофлебит верхнего продольного синуса •• Септический кавернозный тромбоз.
Сопутствующая патология • Ринит • Баросинусит • Пансинусит.
Прогноз: при остром синусите благоприятный при своевременном лечении и профилактике осложнений, при хроническом может быть благоприятным, если элиминировать аллерген и обеспечить хороший дренаж.
Возрастные особенности • Дети и подростки •• Заболеваемость острым и хроническим синуситами увеличивается в позднем детском возрасте •• Наблюдают увеличение заболеваемости среди детей с тонзиллитом и аденоидами •• Наличие хронического синусита указывает на необходимость выяснения причины, лежащей в основе заболевания (деформация носа, инфекция, аденоиды) • Пожилые •• Увеличение заболеваемости к 75 годам, затем снижение •• Синусит труднее излечивается в этой возрастной группе.
МКБ-10 • J01 Острый синусит • J32 Хронический синусит
Как вылечить гайморит, синусит и другие воспаления?
Чего точно делать не стоит, так это ставить себе диагноз самостоятельно и покупать лекарства без рецепта и рекомендаций врача. Если синусит проходит в легкой форме, то организм быстро справится с источником проблемы и победит инфекцию или вирус. Но если синусит перешел в хроническую форму, нужна специальная терапия:
- лекарственные средства, очищающие воздушные проходы;
- антибактериальные препараты для устранения инфекции;
- промывание носовых пазух с помощью антибиотиков;
- хирургическое вмешательство в отдельных случаях;
- регулярные профилактические мероприятия.
Конечно, лучше не допускать перехода синусита в тяжелую форму. Ведь в этом случае без хирургического вмешательства не обойтись. Почему это страшно?? Просто посмотрите на изображение ниже, рисованная картинка с методами хирургического вмешательства заставляет пробежаться холодку между лопаток!
Причины боли в носу
Боли в носу появляются значительно реже, чем в ухе, но также могут возникнуть резко, без ясных для больного причин. Понять, от чего появилась резкая боль, без обращения к врачу можно только в случае травмы. Момент получения ее очевиден, а повреждение тканей иногда можно определить даже на глаз. Чаще всего травмируются мягкие ткани или носовой хрящ. Для исключения перелома костей черепа обязательно проводят рентген. Если повреждение затронуло хрящ, требуется обязательное обращение за врачебной помощью.
Прочими причинами, по которым появляются резкие боли в носу, могут быть:
- начало развития фурункула – боль возникает резко в момент развития инфильтрата и быстро нарастает. При этом могут происходить опухание носа и его покраснение. Общее состояние больного страдает достаточно часто из-за появления интоксикации;
- острое воспаление придаточных пазух носа или обострение синусита в хронической форме – резкая боль в носу чаще всего является первым симптомом нарушения, к которому быстро присоединяются и остальные признаки заболевания;
- невралгия носоресничного нерва – проблема в большинстве случаев появляется в возрасте до 40 лет. Боли при ней интенсивные, приступообразные, появляющиеся очень резко. Чаще приступ развивается в ночное время и сохраняется от получаса до нескольких часов;
- ганглионит крылообразного узла – резкие неожиданные боли появляются в области носа и отдают в глазницу и непосредственно глаз. Значительно реже в ряде случаев возможно также возникновение болевого синдрома и в деснах. Приступ чаще начинается ночью и длится от нескольких минут до 2 суток. Анальгетики безрецептурного отпуска помогают слабо.
Могут вызвать появление резкой боли в носу и новообразования, которые нарушают положение нервных окончаний. В большинстве случаев они доброкачественные и могут быть легко удалены. Злокачественные опухоли носа требуют значительно более серьезного лечения, а при их запущенной форме прогноз для больного является не благоприятным.
Профилактика – лучшее средство против воспаления носовых пазух
Конечно, на 100% застраховаться от синусита и более тяжелых воспалительных процессов не сможет никто. Профилактика поможет укрепить иммунитет и выстроить защитный барьер против вирусов, бактерий и инфекций. Чтобы предупредить гайморит без симптомов у взрослого или ребенка, стоит придерживаться простых правил:
- Избегать переохлаждения. Да, низкая температура сама по себе не провоцирует простуду и насморк. Но вызывает сужение кровеносных сосудов и делает слизистые оболочки более уязвимыми к вирусам и инфекциям. В холодную, дождливую и ветреную погоду важно правильно утепляться – и хронические воспаления носовых пазух вам не грозят.
- Чаще промывать нос. Это нужно делать осенью во время эпидемий простуд и гриппа, а также весной во время цветения деревьев и кустарников. Для промывания подойдут обычные солевые физрастворы, которые эффективно удаляют бактерии и аллергены.
- Правильно питаться. Иммунитет слабеет от недостатка питательных веществ. Включите в свой рацион больше натуральных продуктов – свежего мяса и рыбы, злаков и медленных углеводов, овощей и фруктов. А от полуфабрикатов и фастфуда лучше отказаться, или хотя бы свести их употребление к минимуму.
- Пить витамины. Сейчас много специальных витаминных комплексов и добавок с растительными активными компонентами. Они работают мягко, но эффективно: результат заметен уже в течение 1-2 недель. А главное – они полностью безопасны, не вызывают привыкания и не имеют побочных эффектов.
Что можно включить в терапию при лечении?
Не знаете, чем лечить верхнечелюстной синусит помимо таблеток? Вам нужны растительные препараты. Они хороши и при лечении уже имеющихся воспалительных процессов, и в качестве профилактики. Их эффективность объясняется особым составом активных компонентов. Как правило, это экстракты трав.
В каждой капсуле такого средства целый набор, включающий до 10 и более лекарственных растений. Именно такой состав и способствует быстрому устранению причин заболевания – любых вирусов и бактерий в организме, а также помогает вылечить синусит или гайморит еще на начальной стадии.
Всего одна капсула в день – и ваши носовые пазухи свободно дышат, а здоровье остается в норме даже в периоды сезонных простуд!