Для выработки правильной тактики лечения необходимо правильно поставить диагноз: это гарантирует половину его успеха. Для диагностики гайморита созданы определённые стандарты, включающие в себя, в том числе, рентгенографию носовых пазух. Это обычный рентген – снимок, знакомый всем.
Преимущества этого вида исследования очевидны:
- эффективность диагностики;
- относительная безопасность;
- безболезненность;
- простота выполнения процедуры;
- отсутствие вмешательства в организм с помощью хирургических и эндоскопических инструментов;
- невысокая стоимость;
- доступность, что важно для жителей удалённых местностей, лишенных возможности проходить обследование высокотехнологичного уровня, к примеру, компьютерную томографию или магнитно-резонансную томографию.
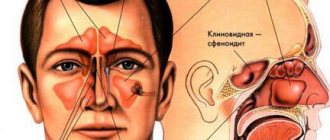
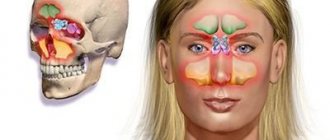
Расположение и функции верхнечелюстных пазух
Верхнечелюстная пазуха по-другому называется гайморовой пазухой носа. Она представляет собой парную придаточную пазуху носовой полости. Располагается практически на всём промежутке верхнечелюстной кости, внутри верхней челюсти. Пазухи состоят из носовой, лицевой и глазничной, задней и нижней стенок.
Верхнечелюстные пазухи изнутри выстланы слизистой оболочкой, которая представлена мерцательным эпителием.
Нервов и кровеносных сосудов в этой области проходит мало. Поэтому воспалительные заболевания придаточных пазух носа долгое время остаются не диагностированы, так как протекают без выраженного болевого синдрома. Боль проявляется, как правило, уже в период разгара заболевания.
Функции верхнечелюстных пазух:
- Увлажнение вдыхаемого воздуха.
- Участие в формирование голоса.
- Регулирование внутричерепного давления.
- Облегчение веса костей черепа.
- Фильтрация воздуха и защита от патогенных микроорганизмов.
Рентгеновский снимок: с чего начать
При осмотре специалист поставит предварительный диагноз «гайморит» и отправит на рентген для уточнения подозрений.
Рентгенограмма – это совокупность изображений анатомических структур организма, полученных путем рентгеновского облучения. Рентген снимок, как любой негативный снимок, состоит исключительно из черно-белых оттенков. Связано это с тем, что каждая ткань в теле человека имеет свою определенную степень поглощения гамма-излучения. Чем больше ткань поглощает, тем ярче и интенсивнее она видна на снимке.
Для осуществления диагностики определенных заболеваний крайне необходимо провести рентгеноскопию в оптимально правильной позиции, так как только в этой проекции становятся видны нужные осмотру участки. Например, в черепе имеется несколько синусов:
- лобная (фронтальная) пазуха,
- клиновидная (основная),
- гайморова (верхнечелюстная),
- решетчатый лабиринт.
Для того чтобы на снимке пазухи носа были максимально видны, необходимо снимать в следующих проекциях:
- аксиальная – в основном используется для оценки состояния основания черепа, скалистой части височной кости и визуализации основных пазух,
- боковая – важна для осмотра лобных, определения размеров клиновидного и верхнечелюстных синусов, состояния передних отделов лицевых костей и основания черепа,
- носолобная – оптимальна для исследования фронтальных синусов, ячеек решетчатого лабиринта и глазниц,
- наиболее четко проследить пневматизацию гайморовой пазухи позволяет укладка больного с упором в стойку рентгенографического аппарата подбородком и носом (носоподбородочная укладка).
Для корректной диагностики очень важно, чтобы снимок отличался хорошей контрастностью и резкостью и не имел посторонних теней и артефактов. Все это в совокупности значительно облегчит врачу постановку правильного диагноза.
К прочтению: Клиновидная пазуха
Как правило, полное затемнение гайморовых пазух говорит о том, что внутри их скопилось большое количество гноя из-за обширного воспалительного процесса, вызванного вредоносными микроорганизмами.
Что называют субтотальным затемнением гайморовых пазух?
Субтотальное затемнение верхнечелюстных пазух является рентгенологическим признаком, который свидетельствует о воспалительном процессе в органе. Затемнение также наблюдается при развитии патологических изменений слизистой оболочки.
Иногда затемнение может указывать на развитие новообразований в области пазух. Они могут быть как доброкачественными, так и злокачественными. Часто с помощью рентгенограммы выявляют развитие кист.
Но чаще всего затемнение на рентгене свидетельствует о скоплении гноя. Его обнаружение свидетельствует о таком заболевании, как гайморит.
Негомогенное затемнение легкого без четких контуров что это
У ранее здоровой женщины после вакцинации против гриппа появился сухой кашель. В связи с тем что на фоне антибактериальной терапии кашель не изменился, терапевтом была назначена рентгенография грудной клетки. Какие патологические изменения обнаруживаются на снимке, и с какими заболеваниями в данном случае необходимо провести дифференциальную диагностику?
а) Исходная картина
. Участок затемнения в левом легком.
б) Интерпретация
. На рентгенограмме определяется участок затемнения в левом легочном поле, расположенный рядом с границей сердца. Это округлое образование с четкими границами и однородной структурой. Расположение образования рядом с границей сердца позволяет предположить его локализацию в одном из язычковых сегментов. Одиночные округлые образования в легких, подобные этому, называются «монетовидными образованиями». Дифференциальный диагноз проводится между многими заболеваниями.
Чаще всего такая тень выявляется при первичном раке легкого или вторичной форме (метастазе) при локализации первичной опухоли в другом органе. Другими возможными заболеваниями являются доброкачественные опухоли (такие как гамартома), ревматоидный узелок или инфекционный очаг. При обнаружении «монетовидного образования» в легких, необходимо выявить наличие участков обызвествления, поскольку в этом случае образование, вероятнее всего, является доброкачественным. Важно также внимательно рассмотреть структуру самой тени.
Наличие воздушной бронхограммы (т.е. просветов бронхов) заставляет думать об инфекционной природе очага, а обнаружение участка просветления на фоне тени позволяет предположить образование полости (каверны). В данном случае на фоне тени не определяется ни просветления, ни воздушных бронхограмм.
К сожалению, у этой больной был выявлен единичный метастаз аденокарциномы в легком. При подробном расспросе было установлено, что в течение некоторого времени у нее отмечалось нарушение функции кишечника. Первичная опухоль была обнаружена в толстой кишке.
в) Заключение
. «Монетовидное образование» в легком обусловлено метастазом аденокарциномы толстой кишки.
Редактор: Искандер Милевски. Дата публикации: 29.8.2021
Источник
Возможные причины и симптомы затемнений у взрослых, детей
Причины затемнения могут быть самыми разнообразными.
Как правило, выделяют следующие причины:
- Воздействие патогенных микроорганизмов и развитие воспаления.
- Скопление гноя.
- Воспалительные заболевания придаточных пазух.
- Кисты пазух.
- Опухоли придаточных пазух.
- Скопление жидкости.
Гайморит
Субтотальное затемнение верхнечелюстных пазух наблюдается при гайморите. Гайморит представляет собой воспаление придаточных пазух носа. Возникает, как правило, на фоне длительно протекающего ринита или синусита. Может иметь острое или хроническое течение.
Симптомы гайморита:
- Длительные выделения из носа, характерной особенностью которых является изменение цвета до зеленоватого (гнойное отделяемое). Возможно, с примесью крови. Выделения густые, плохо отходят из полости носа.
- Заложенность носа и изменение обоняния. Обоняние снижается или полностью пропадает.
- Головная боль распирающего характера. Локализуется в лобной доле черепа.
- Распирающая боль в носовых пазухах, отдающая в верхнюю челюсть.
- Повышение температуры тела.
У детей гайморит протекает более остро, чем у взрослых, возможна более выраженная лихорадка (повышение температуры тела до 39—40°), интенсивные боли в голове, слезотечение. А также нередко у маленьких детей наблюдается сочетание гайморита и отита. Воспаление среднего уха возникает на фоне длительного воспаления в пазухах из-за анатомически короткой слуховой трубы у ребёнка.
Синусит
Синусит – это воспаление слизистой оболочки придаточных пазух носа. Может иметь острое и хроническое течение.
Причиной появления синусита является бактериальная и вирусная инфекция, не до конца пролеченный ринит, аллергические реакции.
Чаще всего синусит проявляется у детей. Это связано с незрелостью иммунитета, частыми вирусными заболеваниями. Кроме этого, синусит может возникнуть у детей до 1 г., при неправильном промывании носовых ходов, а также при чрезмерном закапывании сосудосуживающих капель.
Синусит протекает чаще всего остро.
Заподозрить его можно, если присутствуют следующие симптомы:
- Густые выделения из носа, трудно отделяемы, жёлтого оттенка.
- Заложенность носа.
- Боли в горле.
- Гнусавость в голосе.
- Повышение температуры тела.
- Головные боли.
Карта болей при остром синусите
Заподозрить синусит можно, если ринит не проходит через 7—10 дней.
Фронтит
Фронтит — это воспаление лобных пазух. Причиной воспаления служат острые вирусные инфекции, осложнения гайморита, синусита и ринита. А также предрасполагающими факторами могут являться искривление носовой перегородки, наличие аденоидов и хронические очаги инфекции в организме.
Воспаление развивается остро. Повышается температура тела выше 38,5 град. Развивается ярко выраженный болевой синдром в области надбровных дуг, усиливающийся при надавливании. А также наблюдается слезотечение, светобоязнь, боль в глазах, заложенность носа и гнойные выделения из носовых ходов.
Фронтит является серьёзным заболеванием, которое требует медицинской помощи. При развитии этой патологии возможно развитие осложнений в виде поражения головного мозга (менингит).
Киста
Киста представляет собой образование округлой формы, заполненная экссудатом. Её обнаружение, как правило, случайно, так как её развитие не сопровождается какими-либо патогномоничными симптомами.
Иногда пациенты могут жаловаться на ощущение инородного тела в области пазух, давление в лобной части, выделение жидкости из носовых ходов и незначительное ухудшение носового дыхания.
Опухоль
Опухоли придаточных пазух могут быть доброкачественными или злокачественными.
Злокачественные опухоли делятся на следующие виды:
- Эпителиомы.
- Саркомы.
Симптомы опухолей на начальной стадии развития опухолевого процесса незаметны.
Но по мере прогрессирования возможно появление следующих клинических симптомов:
- Боль в области пазух.
- Головная боль.
- Увеличение регионарных лимфатических узлов.
- Повышение температуры тела.
- Выделения из носовых ходов.
- Заложенность носа.
А также нередко в гайморовых пазухах локализуются доброкачественные опухоли. Течение их также может быть незаметно, пока опухоль не достигнет больших размеров. Обычно, в пазухах локализуются полипы, либо костные опухоли, которые проросли из костей черепа в область пазух.
Симптомами служат:
- Боль в области пазух.
- Головная боль.
- Заложенность носа.
- Слизистые выделения из носа.
Негомогенное затемнение легкого без четких контуров что это
Величину тенеобразования легких
, так же как и просветления, целесообразнее выражать в линейных единицах — миллиметрах и сантиметрах. Тени в легочных полях подразделяют на очаги, фокусы или инфильтраты, субтотальные и тотальные затенения.
Процессы
, которые локализуются в пределах дольки легочной паренхимы и обусловливают затенение не более 1 см в диаметре, следует называть очаговыми затенениями.
Очаговые тени
в свою очередь подразделяются на крупные (от 0,5 до 1 см), средние (от 0,3 до 0 5 см) и мелкие очаги (до 0,3 см в диаметре). Мелкие очаговые тени, особенно туберкулезного происхождения, которые бывают величиной менее 2—3 мм, когда они не обызвествлены и обычно не видны при просвечивании на экране, определяются лишь на качественных рентгенограммах. О мелкоочаговой диссеминации при просвечивании можно судить по косвенному признаку: диффузное затенение с плохой видимостью легочного рисунка, а также некоторая рябь, выявляемая при поворотах (А. Е. Прозоров).
Среднеочаговые тени
определяются не только на снимках, но также выявляются и при просвечивании.
Рентгенограмма органов грудной полости в атипичной проекции (в положении лордоза). Справа, в нижнем легочном поле, в медиальной и средней зонах определяется четко очерченное, гомогенное затенение, имеющее треугольную форму, основанием прилегающее к тени сердца. Правосторонний междолевой плеврит.
Крупноочаговые тенеобразования
представляют в большинстве своем уплотнения легочной ткани чаще типа инфильтративно-пневмонических реакций как туберкулезного, так и воспалительного происхождения, а также опухолевого характера.
Тени
, размеры которых больше чем 1 см в поперечнике, носят название фокусы затенения или инфильтраты. Это наиболее часто выявляемые тенеобразования в легочных полях, которые могут быть обусловлены весьма разнообразными пато-морфологическими изменениями как в самой легочной ткани, так и в органах и системах, расположенных в грудной полости или связанных с грудной стенкой.
Тотальное затенение
. При этом легочное поле бывает затемнено интенсивной тенью на всем протяжении. В основе тотального затенения чаще всего лежат тотальный ателектаз, тотальный плеврит, врожденное недоразвитие легкого, удаленное целое легкое. Такое затенение, как правило, является односторонним.
Субтотальное затенение
. Как видно из названия, при этом типе на снимке будет выявляться затенение, охватывающее не менее 2/3 всего светлого легочного поля. Анатомо-морфологическим субстратом указанных тенеобразований чаще всего являются воспалительные процессы легочной ткани: выпоты в плевральной полости, ателектаз, пневмосклероз, распространенные спаечные изменения плевры, диафрагмальные грыжи. Иногда субтотальные затенения бывают двухсторонними.
Источник
Обязательно ли делать рентген?
При подозрении на развитие патологического процесса в полости носовых пазух, рентгенография необходима. Запущенная патология может привести к тяжёлым осложнениям.
Особенно важно провести рентген, если пациент жалуется на постоянную головную боль распирающего характера, длительные выделения из носа и повышение температуры тела.
Подготовка и проведение рентгенографии
Специальной подготовки рентгенография придаточных пазух носа не требует. Проводят эту диагностическую процедуру в двух положениях: лёжа или стоя. Во время процедуры пациент прижимается вплотную подбородком к аппарату, затем по команде рентгенолога, задерживает дыхание на 30 сек. Сама процедура занимает не более 1—2 мин.
У детей такая процедура практически не применяется. Выполнение рентгенографии у детей строго по неотложным показаниям.
Как часто можно делать рентгенографию при гайморите, когда можно делать повторную
Стандарт диагностики и лечения гайморита предписывает выполнение двух рентгенологических обследования: до и после терапии. В определенных случаях второе исследование проводится через две недели после начала лечения.
Рентгенография предполагает получение пациентом определённой дозы облучения, поэтому не рекомендуется проводить её часто Оптимальное количество обследований – три раза в год.
При возникновении необходимости в проведении нескольких диагностических процедур лучше заменить их на УЗИ или магнитно-резонансную томографию пазух носа. От повторной компьютерной томографии лучше отказаться, потому что она является высокотехнологичной разновидностью рентгеновского обследования.
Расшифровка рентгенограммы
Наличие экссудата в пазухах носа говорит о наличии острого воспалительного процесса, а утолщение стенок носовых пазух и сужение их просвета может указывать на хроническое воспаление.
Субтотальное затемнение верхнечелюстных пазух
Горизонтальный уровень жидкости может свидетельствовать о воспалительных заболеваниях гайморовых пазух (гайморите).
Субтотальное затемнение с верхним горизонтальным уровнем в области верхнечелюстных пазух может свидетельствовать о гайморите.
Если затемнение локализуется в лобных пазухах, то это говорит о развитии фронтита.
Для диагностики опухолей проводят рентгенографию с контрастным веществом. Это помогает лучше увидеть местоположение опухоли и её размер. При введении контраста опухолевые образования «поглощают» пигмент и становятся более заметными.
Вывод
Выдающийся врач древности Гиппократ учил: “Устрани причину – уйдёт болезнь”. Применение рентгенографии для диагностики гайморита полностью отвечает этому требованию.
- Она эффективна, доступна и проста.
- Метод зарекомендовал себя как основной в диагностике данного заболевания.
- Исследование позволяет установить не только наличие болезни, но и оценить результативность проводимого лечения. Для более детального обследования врач также может назначить КТ гайморовых пазух.
- Прочтение снимка производится легко.
- Рентгенографию можно повторять в течение года.
Другие методы диагностики
При подозрении на наличие патологического процесса в придаточных пазухах носа необходимо провести ряд дополнительных исследований:
- Клинический анализ крови. Его проводят для оценки общего состояния организма, также в расшифровке анализа можно увидеть, есть ли воспалительный процесс в организме.
- КТ пазух носа. Проводится при нечётком получении рентгеновского снимка, а также при подозрении на злокачественный процесс.
- МРТ. Помогает оценить не только состояние костных структур, но также нервов, кровеносных сосудов и мягких тканей.
На МРТ жидкость вокруг легкого, что делать?
Если МРТ показывает жидкость вокруг легкого, речь может идти о выпоте в плевральной полости. Чаще патология развивается в следующих случаях:
Реже избыточное количество жидкости вокруг легкого связано с опухолями (центральный, периферический рак, метастазы из других органов в плевру и лимфатические узлы), системными заболеваниями соединительной ткани. При асците возможно пропотевание через диафрагму. Повреждение сосудов при травмах приводит к скоплению в плевральной полости крови или лимфы.
Эмпиема плевры (скопление гноя) слева на МР-снимках легких в аксиальной проекции: а – Т1-взвешенное изображение; б – Т2-взвешенное изображение
Когда МРТ обнаруживает жидкость вокруг или около легкого, следующим этапом диагностики является пункция. Процедуру выполняют под местной анестезией. В грудную клетку вводят тонкую иглу и забирают жидкость для лабораторного анализа. Тактику терапии разрабатывают в зависимости от результатов.
МРТ при туберкулезе МРТ грудной клетки цены в СПб МРТ после стентирования сосудов сердца МРТ органов грудной клетки в СПб МРТ грудины цены в СПб
Источник
Лечение при неполном затемнении верхнечелюстных пазух
Лечение воспаления пазух носа комплексное и включает в себя симптоматическую терапию, противовоспалительные и антибактериальные препараты.
Для лечения детей антибактериальные препараты назначаются с осторожностью. Наиболее предпочтительными антибиотиками для лечения в детском возрасте являются пенициллины и цефалоспорины.
С осторожностью в детском возрасте назначаются сосудосуживающие препараты на основе ксилометазолина (Називин). Такие препараты не должны применять у ребёнка дольше, чем 5 дней. А также следует строго соблюдать дозировку.
Медикаменты
| Группа препаратов | Название | Дозировка, путь введения, курс лечения |
| Антибиотики | Амоксиклав или Цефепим | Внутримышечно или внутрь 2 раза в сутки 10—14 дней. |
| Противомикробные назальные капли | Протаргол | По 1–2 капле в каждый носовой проход, не более 7 дней. |
| Сосудосуживающие спреи или назальные капли | Тизин, Називин | По 1 впрыскиванию в каждый носовой ход. Не более 7 дней. |
| Растительные противовоспалительные капли для приёма внутрь | Синупрет (для детей УмкаЛор) | Дозировка рассчитывается исходя из возраста пациента. Курс лечения от 2 до 3 недель. |
| Антигистаминные препараты | Цитрин | По 1 таблетке 1 раз в день. Курс лечения 14 дней. |
| Гипертонические растворы | Аквамарис, Аквалор | В форме спрея для взрослых, в виде капель для детей. Промывание осуществляется 4—5 раз в день. |
| Жаропонижающие препараты (при температуре выше 38,5) | Ибупрофен, парацетамол | В возрастной дозировке, но не более 6 таблеток в сутки |
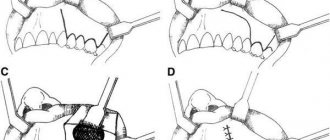
Хирургия
Субтотальное затемнение верхнечелюстных пазух во многих случаях достаточно эффективно поддается консервативной терапии, но при отсутствии эффекта от неё может потребоваться хирургическое вмешательство.
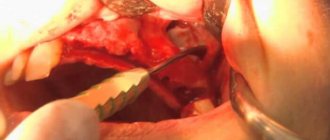
При гайморите может потребоваться «прокол» гайморовой пазухи. Такая манипуляция необходима для извлечения из пазухи скопившегося гноя.
Для этого отоларинголог проводит пункцию в проекции гайморовой пазухи специальным инструментом. После чего происходит отведение гнойного содержимого. Затем врач промывает пазухи антисептическим раствором для профилактики дальнейшего воспаления.
Операция занимает около 30 мин. и не требует введения пациента в состояние наркоза. Если при исследовании пазух были выявлены кисты и новообразования, то в этом случае происходит их удаление хирургическим путём под общим наркозом.
Если была обнаружена опухоль, то помимо её удаления, проводят биопсию, чтобы узнать вид опухоли. После получения результатов врач выбирает дальнейший метод лечения.
Капли для носа
Без их применения лечение рассматриваемого заболевания не обходится. А потому сейчас стоит рассказать о том, какие капли в нос от гайморита самые эффективные.
В период обострения помогают справиться с неприятными симптомами такие средства, как «Називин», «Ксимелин», «Галазолин» и «Нафтизин».
Для оказания местного воздействия на бактериальную флору применяют спреи «Полидекса» и «Изофра».
В разжижении и последующем выведении вязкой слизи хорошо помогают гомеопатические средства «Синупрет» и «Эуфорбиум Композитум».
В особо тяжелых случаях показано применение гормональных препаратов. Самые эффективные капли в нос от гайморита из данной группы – это «Авамис» и «Назонекс», выпускающиеся в форме назальных суспензий.
Народные средства
Субтотальное затемнение верхнечелюстных пазух можно лечить с помощью народных методов. Средства на основе лекарственных растений используются и в лечении воспалительных заболеваний верхних дыхательных путей. Для этой цели используются солевые растворы, капли, компрессы.
Единственное противопоказание – это аллергическая реакция на составляющие препарата.
Для детей раннего возраста до 1 года народные методы лечения нужно использовать с осторожностью, чтобы не спровоцировать развитие аллергической реакции.
Горчичное масло
С помощью горчичного масла можно лечить ринит и синусит. Для этого масло необходимо слегка подогреть, но при этом температура должна быть комфортна, чтобы при закапывании масла в нос не произошло ожога слизистой оболочки.
Капать по 3—4 капли масла в каждый носовой ход 2 раза в день. Масло обладает противовоспалительным и противовирусным эффектами, а также уменьшает отёк слизистой оболочки носа.
Чеснок
Чеснок обладает антибактериальными свойствами, из него можно приготовить капли от насморка. Для этого нужно взять 2 зубчика чеснока, пропустить через пресс, поместить в марлю (сложенную в несколько слоёв) и отжать получившийся сок.
Затем добавить к соку чеснока 3—4 ст. л. воды или 2 ст. л. оливкового масла. Это нужно сделать для того, чтобы чесночный сок не привёл к ожогу слизистой оболочки.
В первое применение закапывается по 1 капле в каждый носовой ход. Если в последующем не происходит никакой аллергической реакции, то можно закапывать по 2—3 капле в каждый носовой ход в течение 7 дней.
Детям такие капли для применения запрещены. Так как слизистая оболочка у детей имеет более незрелое строение, по сравнению со взрослыми. Закапывание таких каплей может привести к ожогу.
Кроме капель, чеснок можно использовать как средство для дезинфекции воздуха. Для этого чеснок предварительно очищают и нарезают на мелкие кусочки. Чеснок раскладывают на тарелки и помещают в разных концах комнаты. Так как чеснок является природным антисептиком, его действие будет деактивировать вирусы и бактерии, которые выделяет больной человек.
Раствор прополиса
Для лечения гайморита используют раствор прополиса. Для этого берётся 10% спиртовой раствор прополиса. Перед применением небольшое количество разводится водой, чтобы не вызвать раздражение слизистой оболочки. Закапывать нужно по 1—2 капле в каждый носовой проход в течение 7 дней.
Детям, из-за содержания спирта, такой способ лечения противопоказан.
Сок алоэ
Алоэ применяют не только для лечения воспалительных заболеваний, но также и для профилактики вирусных инфекций.
Для этой цели из сока алоэ можно приготовить капли. Для этого берут сок алоэ и смешивают его с водой в пропорции 3:1. Если такие капли показаны маленькому ребёнку, то пропорция составляет 5:1. Закапывать нужно по 2-3 капли в каждый носовой ход, 10 дней.
Черная редька
Любые компрессы запрещены в фазе острого воспаления, а также при повышенной температуре тела. Компресс из чёрной редьки эффективен для уменьшения отёка слизистой оболочки.
Для приготовления такого компресса нужно взять одну редьку, очистить и натереть на тёрке. Затем нужно смешать с растительным маслом и слегка подогреть. Готовую кашицу накладывать на область пазух на 10 мин. Можно применять для этой цели тонкую ткань или марлю. Курс лечения таким средство не более 7 дней.
Морская соль
Гипертонический раствор морской соли можно купить в аптеке, а можно приготовить самостоятельно в домашних условиях.
Для этой цели нужно взять ½ чайной ложки морской соли и растворить её содержимое в стакане тёплой воды. Затем нужно набрать необходимое количество раствора в стерильный шприц и поочерёдно промыть каждый носовой ход. Промывать нос солевым раствором рекомендуется до 5 раз в сутки.
Детям промывать носовые ходы нужно с помощью закапывания. До 3-летнего возраста нельзя промывать носовые ходы спреями или шприцем. Так как сильная струя раствора может способствовать продвижению микроорганизмов к слуховой трубе. Так как у детей слуховая труба короткая, это может вызывать присоединение отита.
Если на рентгенографии верхнечелюстных пазух наблюдается субтотальное затемнение, то это означает, что в них начался патологический процесс. Для уточнения диагноза в некоторых случаях может потребоваться ряд дополнительных диагностических процедур.