3 декабря 2020
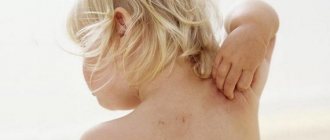
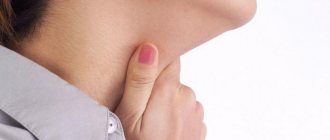
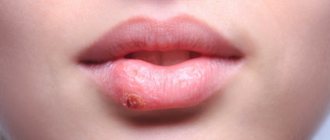
Контактный дерматит — воспаление кожи в том месте, которое соприкасалось с раздражающим веществом или фактором окружающей среды. Недугу наиболее подвержены дети до 12 лет. Дело в особенностях строения детской кожи и слабости её защитных механизмов. Болезнь проявляется на любом участке, бывшем в контакте с раздражителем, но чаще на лице, руках, шее, в паховой области.
Если вовремя распознать провоцирующий агент и оградить от него ребёнка, воспаление хорошо лечится и симптомы быстро проходят. Когда причину выявить трудно или родители не обращаются к врачу вовремя, течение болезни утяжеляется.
Контактный дерматит бывает:
- простым — местное раздражение каким-либо фактором;
- аллергическим.
Второй вариант появится, когда у ребёнка есть повышенная восприимчивость к данному веществу. Первое взаимодействие с ним проходит внешне незаметно, но в коже образуются химические вещества, которые связываются с клетками иммунитета — Т-лимфоцитами. Иммунные клетки запоминают раздражитель. При повторном контакте, который может произойти спустя долгое время, Т-лимфоциты запускают аллергическую реакцию и вызывают проявление кожных симптомов.
Как распознать контактный аллергический дерматит у ребёнка
Контуры воспаления часто совпадают с очертаниями предмета, вызвавшего раздражение. Сыпь мало распространяется за пределы участка кожи, который соприкасался с причинным фактором. Кожа здесь краснеет и припухает, сильно зудит, появляются пузырьки, ранки и корочки.
К ранкам легко присоединяется грибковая и бактериальная инфекция, возникает нагноение. У малышей может повыситься общая температура.
Частое обострение на одних и тех же местах приводит к неприятным исходам: участки повышенной или пониженной пигментации, рубцы, утолщение и огрубение кожи.
Заметив сыпь или красные пятна на коже ребёнка, обязательно покажитесь врачу, чтобы сделать анализы, точно определить причину и начать лечение.
Заболевание может обостряться. Чтобы этого не случилось, нужно найти и устранить провоцирующие причины.
Диагностика
Специального анализа или обследования для подтверждения диагноза атопический дерматит не существует, диагноз ставится клинически. Врач осмотрит сыпь, спросит о симптомах ребенка, семейном атопическом и аллергическом анамнезе. Наличие экземы у членов семьи (в детском возрасте или до сих пор) будет важным ключом к разгадке.
Врач исключит другие состояния, которые могут вызвать воспаление и зуд кожи. В случае затруднений с диагнозом или тяжелого течения болезни педиатр направит ребенка к детскому дерматологу или детскому аллергологу.
Врач может попросить исключить из рациона ребенка некоторые продукты (например, яйца, молоко, сою или орехи) на 2–3 недели, после чего снова ввести их в рацион и наблюдать за симптомами. Если диета приводит к облегчению сыпи, а провокация к ее явному обострению, это подтвердит диагноз и необходимость диеты.
Поскольку точных лабораторных методов подтверждения диагноза атопического дерматита нет, существуют критерии для стандартизации постановки клинического диагноза (самые известные — критерии Ханифина и Райки).
Критерии делятся на «большие» и «малые». Для постановки диагноза атопический дерматит необходимым и достаточным является обнаружение у пациента трех больших и трех малых критериев.
К большим относятся:
- зуд;
- дерматит, поражающий сгибательные поверхности у взрослых, или лицо и разгибательные поверхности у младенцев;
- хроническое или рецидивирующее течение дерматита;
- наличие в личном или семейном анамнезе кожной или респираторной аллергии.
К малым относятся:
- специфические черты лица: бледность лица, эритема, гипопигментированные пятна, темные круги под глазами, хейлит, подглазничные складки, рецидивирующий конъюнктивит, передние складки шеи;
- типичные триггеры: эмоциональные факторы, факторы окружающей среды, еда, раздражители кожи;
- типичные осложнения: восприимчивость к кожным инфекциям, нарушение клеточного иммунитета, предрасположенность к кератоконусу и передней субкапсулярной катаракте, немедленная реактивность кожи;
- другие признаки: ранний возраст дебюта, сухость кожи, ихтиоз, гиперлинейность ладоней, пилиарный кератоз, дерматит кистей и стоп, экзема сосков, белый дермографизм, белый питириаз, перифолликулярная акцентуация.
Пояснение каждого из этих симптомов выходит за рамки этой статьи; критерии приведены здесь для понимания того, чем руководствуется врач, выставляя диагноз атопического дерматита.
Также существуют различные шкалы оценки тяжести атопического дерматита, применяемые врачами и учеными, самой известной из них является шкала SCORAD. В этой шкале врачу необходимо отметить количество, распространенность и выраженность симптомов атопического дерматита, выразить их в баллах, суммировать баллы и на основе этой суммы выставить степень тяжести болезни.
Внешние причины развития аллергического дерматита у детей
Вызвать недуг может как один из факторов, так и сочетание нескольких.
- Физические — трение или давление на кожу тканей, кожаных изделий, высокие или низкие температуры, влажность, электрический ток, ультрафиолетовые или рентгеновские лучи.
- Химические — разные кислоты и щёлочи, вещества, входящие в состав кремов и средств гигиены, лекарства, табачный дым.
- Биологические — сок и пыльца растений, укусы и выделения насекомых и животных.
Из растительных агентов наиболее опасны сок чистотела, борщевика, крапивы, пыльца луговых и сорных трав.
В промышленных городах зимой наблюдаются массовые случаи контактного дерматита под глазами и на руках ребёнка. Здесь сочетаются сразу три фактора: холод, химические примеси в воздухе и прикосновение к коже мокрыми варежками.
У грудничков аллергическое воспаление могут вызвать сочетание высокой влажности в подгузниках, трения ткани и действия неподходящего крема.
Особый вид контактного дерматита — фототоксический, когда кремы от загара разлагаются под солнечными лучами и вызывают аллергическое повреждение эпидермиса.
Что такое синдром оральной аллергии?
Еще одна малоизвестная причина того, почему у ребенка чешется небо, это синдром оральной аллергии. Он встречается у пациентов с аллергией на пыльцу (в 50-75% случаев). Синдром сопровождается зудом и последующим отеком слизистой оболочки губ и полости рта, включая небо, после употребления овощей, фруктов или орехов.
Эта проблема со здоровьем возникает из-за того, что белки, содержащиеся в некоторых фруктах и овощах, очень похожи на белки, содержащиеся в пыльце. Они могут «дезориентировать» иммунную систему, провоцируя аллергическую реакцию или усугубляя существующие симптомы, что называется перекрестной реактивностью.
В случае развития синдрома оральной аллергии дети и взрослые могут реагировать на разные продукты питания, в зависимости от того, каким типом сезонной аллергии они страдают. Например, при аллергии на пыльцу березы, реакцию могут вызывать яблоки, сельдерей, морковь, миндаль и лесной орех. Если после употребления орехов у ребенка небо красное и чешется, нужно обратиться к аллергологу, так как легкие симптомы могут быть только началом более серьезной аллергической реакции на орехи.
Дети с аллергией на травы могут иметь такую же реакцию на персики, помидоры, дыни и апельсины. У тех, кто реагирует на амброзию, могут появляться зуд и отек слизистой полости рта при употреблении в пищу таких продуктов, как банан, огурец, дыня и цуккини.
Дерматит у ребёнка и психосоматика
Здоровье кожи напрямую зависит от психического самочувствия человека. Стресс меняет гормональный фон и обмен веществ, вызывает сбои в работе иммунитета. Поэтому спокойное эмоциональное состояние предотвратит обострение болезни и отсрочит первое появление симптомов.
Столкнувшись с контактным дерматитом, проанализируйте причины, выявите аллерген, который его вызвал. Это не всегда просто. Чтобы быть спокойными за правильный диагноз, провести нужные анализы и получить лечение — приходите на консультацию в наш центр. Помимо лечения, вы научитесь правильной профилактике этой болезни.
3 декабря 2020
Автор статьи: врач-дерматолог Мак Владимир Федорович
Основные причины зуда языка
Причиной зуда языка может стать: воспалительный процесс, травматические повреждения слизистой, нервные расстройства или другие инфекционные, вирусные, бактериальные заболевания.
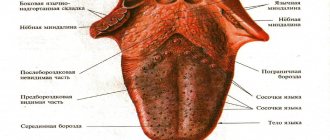
Глоссит
Это повреждение языка, носящее воспалительный характер, протекает как самостоятельное заболевание, так и как симптом других патологий.
Болезнь имеет острую и хроническую формы.
Глоссит возникает как следствие нарушения капиллярного кровообращения слизистой оболочки.
Чаще всего глоссит – совокупность различного рода причин. Он начинается из суммы проблем ротовой полости и пищеварительного тракта, возникающих в следствие ожога или травмы.
Выделяют несколько видов наиболее часто встречающихся глосситов:
- Катаральный — язык приобретает ярко-красный цвет, становится гладким и блестящим. На языке отмечается плотный налет. Больной испытывает чувство боли, жжение языка, потерю вкуса. Причинами данного вида глоссита являются: грипп, ОРЗ, болезни желудочно-кишечного тракта, множественный кариес.
- Язвенный — это один из признаков такого заболевания как язвенно-некротический стоматит. Происходит на фоне резкого падения иммунитета, образуя эрозии и язвы, налет грязно-серого цвета и неприятный запах изо рта.
- Десквамативный – специалистами рассматривается как симптом системных патологий организма: нарушение в работе пищеварения, кроветворения, сбои процессов метаболизма (обмена веществ), заболевания почек, дисбактериоз и т.д. Выражается в виде ярко-красных блестящих пятен, или участков утолщения сосочков языка.
- Абсцесс языка – возникает и развивается при нанесении травмы языка. Данный вид глоссита протекает довольно долго и тяжело. При абсцессе, язык отекает, отдельные участки его приобретают красный цвет. Если очаги располагаются глубоко на корне языка, то может появиться затрудненное глотание, дыхание.
Вторая классификация делит глосситы на 3 группы:
Воспалительные – носящие инфекционную природу:
- вирусный;
- герпетический;
- кандидозный;
- бактериальный.
Отдельные патологии:
- поверхностный;
- глубокий;
- катаральный.
Невоспалительные — это симптомы других заболеваний:
- десквамативный;
- срединный ромбовидный;
- атрофический;
- гунтеровский;
- складчатый;
- интерстициальный;
- ворсинчатый.
Глоссит протекает в острой и хронической форме. Острая форма представляется как воспаление языка, изменение цвета и структуры. Хронический глоссит имеет более разнообразные признаки, но, как правило, заболевание диагностируется по наличию или отсутствию папиллом.
Признаками глоссита считаются:
- появление неровных пятен налета на языке;
- язвы;
- изменение цвета языка;
- отечность и наличие следов зубов на боковых поверхностях языка;
- затруднение движения языка;
- неприятный запах изо рта;
- нарушение слюноотделения.
Механическая травма
Ребенок легко может поранить язык во время еды, или когда грызет очередную погремушку.
Часто у малышей травмы могут наступить во время прорезывания зубов.
Леденцы на палочке (и остальные твердые продукты питания), по неосторожности, могут вызвать травму языка у детей постарше.
А иногда даже разговаривая — можно повредить язык, прикусив его.
Помимо этого, травму можно получить:
- стоматологическим инструментом – бором, зондом;
- воздействие острого предмета – вилка, кость, нож;
- прикус языка во время эпилептического припадка;
- травмы от удара по лицу.
Вследствие механической травмы на поверхности языка образуются язвочки и эрозии.
Механические повреждения языка обычно не лечатся, они со временем заживают сами. Период восстановления травмированной ткани — зависит от глубины и места поражения языка.
Нервные расстройства
Однозначного ответа специалисты не дают, но склоняются к мнению, что расстройства нервной системы, ее сбои также могут вызвать зуд и ухудшение состояния.
Если человек находится в состоянии депрессии, то у него изменяется объем и состав слюны.
Если ребенок стал излишне агрессивен, или наоборот молчалив, проявляет нервозность, то необходимо обязательно уделить этому моменту пристальное внимание.
Поговорить с ним, выяснить причину такого поведения, устроить ребенку психологическую разрядку, чтобы накапливающаяся негативная энергия не разрушила нервную систему малыша, не привела к срыву, и последующему ухудшению его состояния.
Дефицит полезных веществ
Как правило, в весенний период организм ребенка, да и взрослого, начинает испытывать недостаток в некоторых витаминах. А в результате зуд языка может начаться при дефиците в организме полезных веществ. Недостаток железа, витамина В12 и фолиевой кислоты могут спровоцировать в организме разного рода патологии.
При нехватке витаминов различных групп кроме зуда на языке могут появиться:
- белые и красные прыщи;
- язык может воспалиться;
- на губах появляются мелкие трещины, а вокруг – шелушение;
- недостаток витаминов В2 и В6 может спровоцировать конъюнктивит;
- Еще зуд и воспаление могут стать следствием нехватки ниацина и витамина С.
Для восполнения дефицита необходимо соблюдать рацион питания. Приемы пищи должны быть сбалансированы, стоит есть больше фруктов и овощей и чаще гулять на свежем воздухе.
Кандидоз
Это инфекционное заболевание слизистой оболочки полости рта, также известное как молочница. Вызывается оно грибком Candida вследствие крайне низкого иммунитета, и как сопутствующее заболевание при проблемах желудочно-кишечного тракта. Молочница ротовой полости детей вызывается дрожжевой флорой.
Кандидоз существует в 2-х формах – острой и хронической. Для детей характерна острая форма.
Получить инфекцию кандидоз возможно 3 путями:
- контактным;
- воздушно-капельным;
- внутриутробным.
Стимулировать развитие кандидоза также могут:
- повышенная кислотность в ротовой полости;
- заболевания желудочно-кишечного тракта;
- длительный прием антибиотиков;
- применение гормоносодержащих лекарств.
Если ребенок подхватил вирус кандидоза, то определить это самостоятельно просто, но при этом необходимо сразу обратиться к врачу, для назначения эффективного лечения, и не заниматься этим самостоятельно. На деснах, внутренней поверхности щек, на языке появляется сильный белый налет, под которым скрывается поврежденная ткань. Очаги воспаления могут перейти на миндалины, зев, уголки рта и контур губ.
Сопутствующими симптомами, выражаемыми детьми старшего возраста, могут быть жалобы на болевые ощущения в ротовой полости при приеме пищи, зуд, жжение в слизистой оболочки рта.
Малыши проявляют дискомфорт отказом от еды, излишней плаксивостью, раздражительностью, нарушением сна.
Как лечить сезонную аллергию у детей?
Антигистаминные препараты, которые отпускаются без рецепта, чаще всего используются при симптомах аллергии. Типичные антигистаминные действующие вещества, содержащиеся в безрецептурных лекарствах, включают дифенгидрамин, лоратадин, цетиризин или хлорфенирамин. Чаще всего для детей используются антигистаминные препараты, которые не обладают седативным действием – лоратадин или цетиризин.
Безрецептурные лекарства от аллергии следует использовать только для детей старше 6 лет. Если вашему ребенку меньше 6 лет и его беспокоят симптомы аллергии, поговорите со своим педиатром о назначении лучших из возможных медикаментов в минимально достаточной дозе.
Что такое острицы у детей
Часто причиной заражения глистами происходит в результате употребления немытых фруктов
Энтеробиоз — болезнь, вызвана появлением остриц в тонкой и толстой кишке организма. Острицы еще называют глистами. Эти паразиты похожи на маленьких белых червей. По размеру они небольшие: самки до 1,5 см, а самцы до 5 мм. Цвет их обязательно белый. Среда обитания в человеческом теле — кишечник, но бывают исключения, когда они обитают в других органах. Размножается самка-паразит довольно быстро. Каждые сутки в ночное время она может откладывать яйца возле анального отверстия или в складках кожи. Пораженными областями может служить промежность.
Во время процесса появления зародышей глистов, ребенок ощущает сильный зуд, так как зараженная область кожи становится уязвимой. Созревают нематоды довольно быстро и проникают внутрь кишки, присасываются к стенкам кишечника. После того, как самка отложила яйца, она погибает. Сложно переносят такую болезнь девочки. Глисты, вылезая наружу, могут проникнуть в слизистую наружных половых органов, вызывая дополнительные инфекции. Это не значит, что лечить болезнь не нужно. За короткую продолжительность жизни самка может отложить множество яиц. Заболевание набирает новых оборотов и состояние малыша ухудшается.
Если лечение отсутствует, паразит умирает через 50 дней.
Лечение остриц у детей народными методами
Народная медицина позволяет использовать натуральные компоненты. Но это не означает, что она способна вылечить болезнь. Ею можно воспользоваться как дополнение к основным назначениям врача и после его одобрительных рекомендаций. Самые популярные домашние методы:
- Чесночный сок. Такой сок смешивают с водой в равных пропорциях и дают ребенку перед сном. Запивать следует большим стаканом воды. Процедуру проводят в течение 3 дней.
- Репчатый лук. Лук доводят до кашеобразного состояния и заправляют подсолнечным маслом. Дают детям перед сном с большим количеством воды. Употребляют кашицу на протяжении 5 дней.
- Тыквенные семечки. Сырые семена тыквы размельчают и заправляют оливковым маслом. По столовой ложке за три часа до завтрака дают детям.
- Свекольный сок. Употреблять по полстакана с утра и перед сном. Курс длится 2 недели.
- Настойка полыни. Заваривают чайную ложку измельченной травы на 300 мл кипятка. Дают настояться около 10 минут. После процеживания ребенок должен выпить отвар. Проводить процедуру в течение 4 дней. Зеленые овощи и фрукты. Считается, что такие продукты, благодаря своему вкусу, разрушают благоприятную среду для развития паразитов.
Пищевая аллергия
Крапивница и отек лица являются наиболее частыми симптомами пищевой аллергии. Крапивница представляет собой выпуклые розовые шишки с бледными центрами, похожими на укусы насекомых. К другим симптомам относятся зуд и отек во рту, насморк и кашель, рвота и понос. Опасные для жизни аллергические реакции также могут сопровождаться затрудненным дыханием и / или глотанием. Медицинское название этого явления — анафилаксия. Большинство этих реакций возникают внезапно в течение 10-20 минут. Все это происходит в течение 2 часов после приема определенной пищи, содержащей аллергены.
Диагностика энтеробиоза у детей
Некоторые считают, что заражение происходит от домашних любимцев
В случае выявления признаков остриц у своих детей, родители обращаются к своему педиатру. Тот, в свою очередь, может назначить обследование сам, или же отправить на консультацию к гастроэнтерологу и паразитологу. Первым делом специалист проведет опрос, включающие основные вопросы для определения возможного диагноза. Среди основных вопросов будут:
- Основные жалобы
- Первые симптомы и когда появились
- Сколько членов семьи имеют подобные симптомы
- Придерживаются ли в семье привил гигиен
Следующим действием будет назначение исследований:
- Исследование каловых масс. В лаборатории берут анализ кала на яйца глист. Чтобы анализ выявился достоверным, необходимо отнести в лабораторию биомассу в течение часа после дефекации. Нужно исключить попаданию мочи на кал. Собирают в продезинфицированный контейнер анализ из разных частей каловых масс. Достаточно 2 чайных ложек для точного постановления диагноза. При несоблюдении основных правил результат может быть недостоверным.
- Соскоб в области анального отверстия. Проводится исследование утром. Больной не должен перед этим ходить в туалет и не должен подмываться. Проводится процедура достаточно просто: на участок кожи прилаживается специальная пленка. К ней приклеиваются яйца гельминтов, которые можно обнаружить под микроскопом.
- Исследования крови. Делается общий анализ крови. При наличии энтеробиоза выявляют эозинофилию — увеличение эозинофилов в крови. В редких случаях обнаруживается анемия снижение гемоглобина и эритроцитов. Вызывать такую болезнь может большое количество гельминтов и одновременное инфекционное заболевание
При каких-либо признаках энтеробиоза рекомендуется немедленное посещение врача и сдача необходимых анализов. Своевременное обнаружение и лечение болезни исключает развитие осложнений.
Острицы — Детское питание
«Садиковская болезнь» — энтеробиоз?
Во время поражения детского организма глистами, мама должна заботиться об определенном питании малыша. Употребление правильных продуктов может ускорить процесс выздоровления. Стоит включить в рацион:
- Острые блюда. Перец и пряные заправки ухудшают среду обитания для остриц.
- Кислые овощи и фрукты. В кислой сфере паразиты быстрее умирают.
- Хрен с горчицей. Такой специфический продукт придется по вкусу далеко не всем малышам. Но он подрывает активное размножение и временно парализует глистов.
- Грецкие орехи, семена льна, тыквенные семечки. Такие продукты способствуют уничтожению паразитов в кишечнике.
- Оливковое и растительное масло. Снимает раздражение стенок кишечника.
- Молочные продукты. С их употреблением лучше усваиваются лекарственные препараты и не нарушается микрофлора кишечника.
В период болезни рекомендуется исключить сладости, жирную пищу, продукты с химическим составо — употребление вредных продуктов создает все условия для дальнейшего размножения остриц в детском организме.
Что еще нужно знать родителям?
Каждый пятый человек в какой-то момент своей жизни страдает аллергией. Сенная лихорадка является наиболее распространенным видом аллергии. Ее легко лечить, избегая аллергенов, моя ребенка под душем после возвращения с улицы в сезон цветения, лекарствами, отпускаемыми без рецепта, а иногда и дополнительными лекарствами, отпускаемыми по рецепту врача. Большинство детей с сенной лихорадкой нуждаются в лекарствах от аллергии только во время сезонных всплесков болезни.
Часто симптомы аллергии меняются с возрастом. Симптомы аллергии могут усиливаться в раннем детстве и часто исчезают по мере взросления.
На этикетках с лекарствами указаны ингредиенты лекарств от аллергии. Используйте минимальную возможную дозу для лечения симптомов и проконсультируйтесь с лечащим врачом вашего ребенка, если он младше 6 лет, прежде чем давать ему безрецептурный антигистаминный препарат.