Из этой статьи Вы узнаете:
- какие бывают болезни десен,
- чем они отличаются друг от друга,
- лечение и симптомы заболеваний десен у взрослых.
Статья написана стоматологом со стажем более 19 лет.
Болезни десен – это целая группа заболеваний, среди которых наиболее часто встречаются «гингивит» и «пародонтит», и значительно реже – такое заболевание как пародонтоз. Последний термин известен всем, но в большинстве случаев пациенты используют его неправильно, употребляя его для обозначения воспаления десен. Хотя настоящий «пародонтоз» протекает вообще без воспаления и является лишь дистрофическим заболеванием десен.
На профессиональном языке заболевания десен принято называть термином «заболевания пародонта», а стоматологов, которые специализируются на лечении этой патологии – гордо называют врачами-пародонтологами. Поэтому, если у вас есть одно из заболеваний десен – за консультацией и лечением мы рекомендуем вам обращаться именно к пародонтологам, а не к обычным стоматологам-терапевтам. Тоже самое касается и обычного снятия зубных отложений.
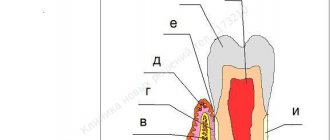
Что такое пародонт (заболевания пародонта) –
Это комплекс тканей окружающих зуб, в который входят – 1) десна вокруг зуба, которая является частью слизистой оболочки полости рта, 2) периодонт – связочный аппарат, за счет которого зуб прикрепляется к кости, 3) костная ткань вокруг зуба. В соответствии с тем, что различные заболевания десен сопровождаются воспалением и/или разрушением составных частей пародонта – эти болезни и называют специфическим термином «заболевания пародонта».
Помимо гингивита, пародонтита и пародонтоза – к болезням пародонта относят еще 2 группы заболеваний. Во-первых, достаточно редко встречающиеся «идиопатические заболевания пародонта» (к ним относят – десмонтоз, гистоцитоз-Х и синдром Папийона-Лефевра). Во-вторых, это доброкачественные опухолевидные образования, называемые термином «пародонтомы». К ним относят, например, такие заболевания как – фиброматоз десен, эпулис и пародонтальные кисты.
Болезни десен: симптомы и лечение
Заболевания десен у взрослых и детей протекают одинаково. Ниже мы разберем каждое заболевание – с описанием характерных для него симптомов и фотографиями зубов и десен пациентов. Информация позволит вам легко отличить одно заболевание от другого, и понять – какой объем профессионального лечения вам будет необходим в разных ситуациях.
Автор статьи имеет более чем 10-ти летний опыт работы врачом-пародонтологом, и поэтому наши рекомендации действительно работают (документы государственного образца о повышении квалификации по программе «Пародонтология» – можно посмотреть в разделе редакция).
Перикоронит
Так, называется воспаление, развивающееся при прорезывании зуба мудрости, в запущенных случаях проявляется гнойным периоститом (нагноением десны). Во время роста проблемного восьмого моляра такая проблема встречается часто – у 60–80% пациентов. Главной причиной считается микробная флора (стрептококки, стафилококки, анаэробы), обитающие в полости рта и скапливающиеся в нависающем над зубом десневом кармане.
Вот основные факторы, которые могут повлиять на развитие перикоронита:
- травмирование слизистой ткани десны и сформировавшегося капюшона над моляром;
- появление эрозии и изъявлений на поверхности эпителия;
- сроки прорезывания зуба.
Начинается заболевание с появления острой боли в районе прорезывающегося зуба, при этом человеку становится трудно жевать, а прикосновение к воспаленной десне вызывает массу дискомфорта. Через 2–3 суток ухудшается общее состояние, болевой синдром становится интенсивным, повышается температура, боль иррадиирует в висок, ухо и глазницу. В запущенной стадии начинает выделяться гной, край слизистой ткани повреждается, а затем рубцуется, что вызывает вторичное инфицирование.
Для постановки диагноза перикоронит проводится общий осмотр и рентгенография.
Терапия предполагает иссечение слизистой оболочки, нависающей над коронкой и противовоспалительное лечение (если рост зуба происходит в правильном направлении). Если же он растет в сторону языка, щеки или горизонтально, показано его удаление. После операции больному назначают антибиотики, на 2–3 сутки присоединяют полоскание и обработку антисептическими мазями.
Гингивит –
Гингивит – это воспаление десневого края, включая межзубные десневые сосочки (т.е. той части десны, которая непосредственно прилегает к шейкам зубов). Основные симптомы этого заболевания – периодическая кровоточивость и болезненность десен при чистке зубов, покраснение или синюшность десневого края, отек десневых сосочков, часто присутствует и неприятный запах изо рта. Гингивит с преобладанием таких симптомов стоматологи называют «катаральным».
Болезни десен: фото зубов при гингивите
Причиной развития катарального гингивита является исключительно недостаточная гигиена полости рта. В результате чего у шеек зубов скапливается мягкий микробный зубной налет, а также могут образовываться твердые зубные отложения (речь идет о зубном камне). В данном случае развитие воспаления связано с тем, что патогенные бактерии, входящие в состав микробного налета и зубного камня, выделяют различные токсины и медиаторы воспаления, которые и запускают в десне цепь воспалительных реакций.
Поэтому основное лечение воспалительных болезней десен – всегда направлено на устранение причинного фактора, т.е. на удаление зубных отложений (+ нормализацию гигиены полости рта). Нужно отметить, что гингивит является самой простой и быстро-излечимой формой воспаления десен, если, конечно, лечение проводится правильно – с регулярным удалением зубных отложений ультразвуком (периодичность этой процедуры будет зависеть от качества гигиены полости рта у пациента).
Важно: воспаление при гингивите затрагивает только слизистую оболочку десны – без разрушения зубодесневого прикрепления или костной ткани вокруг зубов (что характерно уже для более тяжелой формы воспаления десен – для пародонтита). Но превращение гингивита в пародонтит является только вопросом времени, если пациент делает упор в лечении на антисептические полоскания рта и аппликации гелей на десны, а не на удаление зубных отложений и качественную гигиену.
Гипертрофическая форма гингивита –
Катаральный гингивит является самой часто встречающейся формой гингивита, однако не единственной его формой. Иногда у пациентов можно встретить гипертрофическую форму гингивита, которая проявляется увеличением объема десневых сосочков или десневого края в целом (как правило, только в области передних зубов). Чаще всего эта форма встречается у беременных женщин и подростков, и связана с гормональными изменениями в организме. Существуют отечная и фиброзная форма гипертрофического гингивита.
При отечной форме увеличение десневых сосочков происходит за счет их хронического стойкого отека, который практически не поддается лечению. Эта форма может возникнуть не только у беременных, но и у пациентов с длительно существующим катаральным гингивитом (на фоне отсутствия адекватного лечения). При фиброзной форме увеличение десен происходит за счет разрастания фиброзной ткани (рис.4). Подробнее о формах катарального и гипертрофического гингивита, схемах их лечения – вы можете прочитать по ссылке ниже.
→ Лечение гингивита у взрослых
Пульпит
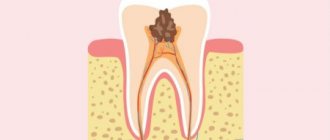
Наиболее распространенные заболевания зубов, помимо кариеса, включают пульпит – это последняя стадия его развития, когда поражение доходит до области нерва. Пульпа является соединительной тканью с волокнистой структурой, в ней содержится большое количество капилляров, лимфатических сосудов и нервов, поэтому главным симптомом поражения данных тканей считается острая, мучительная боль.
Острая форма патологии проявляется приступами спонтанной острой боли, спровоцировать ее могут горячее или холодное питье, сладкая пища, морозный воздух. Если пи кариесе боль проходит сразу после устранения раздражителя, пульпит отличается сохранением выраженного дискомфорта еще на протяжении 15–20 минут. Когда заболевание переходит в хроническую форму, острый болевой синдром перестает беспокоить человека.
Аномалии зубных рядов
Во время обострений приступы могут рецидивировать, особенно при надкусывании воспаленного моляра. Причины развития:
- запущенный кариес – огромное количество болезнетворных бактерий, находящихся в полости зуба, провоцируют быстрое разрушение тканей, пробираясь в самые глубокие слои, добираясь до пульпы;
- некачественное лечение кариозного очага – под установленной пломбой может оставаться часть инфицированных тканей, вызывающих повторное воспаление и дальнейшее разрушение;
- термический ожог глубоких тканей – во время высверливания пораженного дентина стоматолог может торопиться и некачественно проводить охлаждение, в итоге пульпа обжигается.
Также пульпит может развиться не через кариес, а, например, при пародонтите, через инфицированные ткани десны, к корням зуба и выше. При травме моляра иногда ткани пульпы погибают, из-за прекращения их кровоснабжения.
Диагностика зубов, пораженных пульпитом, основывается на рентгенографическом обследовании и данных собранного анамнеза (о периодичности болевых приступов и их интенсивности). Лечение предполагает удаление воспаленного нерва, обработку корневых каналов и последующее пломбирование. При этом удаление пульпы проводится витальным (для удаления любой формы патологии) и девиальным (при хронической форме) способами.
Пародонтит –
При отсутствии лечения или неправильном лечении катарального гингивита – последний неминуемо превращается в хронический генерализованный пародонтит. И если при гингивите воспаление охватывает только слизистую оболочку десны, то при пародонтите происходит уже постепенное разрушение зубодесневого прикрепления, а также костной ткани вокруг зубов. Как следствие – со временем это приводит к появлению подвижности зубов и необходимости их удаления.
Заболевания десен: фото зубов при пародонтите
Пародонтит может быть легкой, средней и тяжелой степени. Симптомы легкой формы пародонтита мало отличаются от симптомов катарального гингивита, и пациент в большинстве случаев не заметит, что состояние десен сразу «значительно ухудшилось». Яркие симптомы пародонтита (подвижность зубов, их смещение, оголение корней) – становятся заметны только при средней и тяжелой его формах.
Отличия пародонтита от катарального гингивита –
В дополнение к кровоточивости и болезненности десен, а также к отеку, покраснению или синюшности десны при катаральном гингивите – при пародонтите происходит:
- разрушение зубодесневого прикрепления,
- разрушение костной ткани и волокон периодонта, за счет которых зуб прикрепляется к кости,
- образование пародонтальных карманов (рис.6),
- наличие поддесневого зубного камня,
- гноетечение из пародонтальных карманов (в периоды снижения иммунитета),
- со временем появляются – подвижность и смещение зубов.
Отличия пародонтита гингивита: схема
При легком пародонтите глубина пародонтальных карманов составляет не более 3,5 мм (и это еще позволяет провести весьма эффективное лечение и стабилизировать процесс). При пародонтите средней/ тяжелой степени глубина пародонтальных карманов достигает уже 5-6 мм и более, а объем разрушения кости вокруг зуба таков, что появляется подвижность сначала отдельных, а потом и большинства зубов. Далее, под воздействием механических нагрузок – зубы начинают смещаться в разных направлениях либо веерообразно расходится (рис.6-7). Подробнее о симптомах пародонтита, о том как он выглядит на рентгеновских снимках – вы можете узнать в статье по ссылке ниже.
→ Признаки пародонтита у взрослых
Важно: за долгие годы работы пародонтологом – я видел тысячи пациентов с пародонтитом, всегда возникающим по одной и той же причине. В основе всегда нерегулярная и/или некачественная гигиена полости рта, на фоне которой пациент долгие годы использует антисептические полоскания, гели и зубную пасту от кровоточивости (считая, что это и есть лучшая и единственная защита от воспаления десен). Такие пациенты тратят огромное количество времени на разные процедуры, но никак не могут себя заставить — потратить 3 раза/день по 3-4 минуты, чтобы почистить зубы после каждого приема пищи (включая обязательное использование зубной нити).
Как результат – пациенты при помощи противовоспалительных средств регулярно «глушат» симптомы воспаления, в то время токсины микробного зубного налета и твердого зубного камня – продолжают разрушать десны и их прикрепление к зубам (просто этот процесс протекает менее заметно). Это происходит потому, что большинство пациентов с пародонтитом борются исключительно с симптомами заболевания (кровоточивостью, отеком десен), а не с причиной вызвавшей их воспаление – мягким микробным зубным налетом и зубным камнем.
Локальная форма пародонтита –
Кроме хронического генерализованного пародонтита, с которым большинство пациентов и обращается за лечением воспаления десен – существует и так называемый локализованный пародонтит. Для последнего характерно развитие в области не всех, а всего 1-2 зубов. Вызывается он местными причинами. Это может быть нависающий край пломбы в межзубном промежутке, либо некачественно поставленная пломба на боковой поверхности зуба (в результате чего отсутствует плотный контакт между зубами в межзубном промежутке).
Это может быть травматический прикус, т.е. при наличии так называемых «суперконтактов» (когда зубы смыкаются не одновременно, а есть преждевременное накусывание на некоторые зубы, что со временем приведет к их механической перегрузке). Это могут быть плохо изготовленные съемные протезы, а также некачественные искусственные коронки (24stoma.ru). Последние, как и пломбы, могут либо травмировать десневой край, либо иметь суперконтакты, либо иметь плохие контакты с соседними зубами в межзубных промежутках.
Лечение локализованного пародонтита заключается в устранении травматического фактора. Это может выражаться в необходимости замены пломбы, коронки, протеза, либо при наличии суперконтактов – в необходимости проведения «избирательного пришлифовывания зубов». Остальное лечение проводится уже только после устранения травматического фактора. Оно может включать противовоспалительную терапию, а также кюретаж пародонтального кармана.
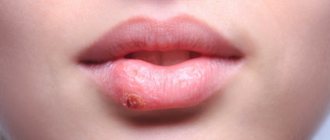
Стоматит
Еще одно заболевание, которое находится в компетенции зубных врачей — это стоматит. Поскольку оно не затрагивает напрямую зубы, многие не обращаются за помощью к стоматологам, хотя именно эти врачи помогут быстро и эффективно справиться с неприятным заболеванием. Стоматит — это воспалительное заболевание слизистой оболочки ротовой полости. Оно проявляется болезненными язвочками во рту, повышением температуры тела, ухудшением общего состояния. Причиной стоматита могут быть различные факторы: аллергические, инфекционные и травматические. К тому же, способствовать возникновению стоматита могут все те же стоматологические причины: недостаточная гигиена ротовой полости, скопление мягкого налета и твердых отложений на эмали зубов. Врач-стоматолог в случае постановки такого диагноза назначит санацию ротовой полости, обезболивающую терапию и средства, устраняющие воспаление и заживляющие слизистую оболочку.
Разумеется, это далеко не все распространенные стоматологические заболевания. Но общим для всех них является одно — важность своевременного обращения к врачу при первых же симптомах и необходимость регулярных профилактических осмотров даже в той ситуации, когда ничего не беспокоит.
Posted in Полезная информация
Пародонтоз –
Если гингивит и пародонтит взаимосвязаны и, по сути, являются следующими друг за другом стадиями воспалительного процесса, то пародонтоз – это совершенно особое заболевание. В его основе лежит не воспалительный процесс, а нейро-тканевая дистрофия всех тканей пародонта (т.е. десны, периодонта и костной ткани вокруг зубов). Слизистая оболочка десны при пародонтозе не имеет признаков воспаления – она бледно-розовая, плотная, отсутствует кровоточивость десен при чистке.
Фото зубов и десен при пародонтозе –
Основная причина развития тканевой дистрофии (пародонтоза) – это возрастное изменение сосудов, и именно поэтому это заболевание чаще всего можно встретить у пенсионеров. Нужно отметить, что с возрастом сосуды склерозируются (уменьшается их просвет), и как следствие – ухудшается кровоснабжение кости и мягких тканей десны, их насыщение питательными веществами и кислородом. Это вызывает развитие склероза и атрофии костной ткани, что визуально проявляется уменьшением высоты десны и обнажением корней зубов.
Интересный момент при развитии пародонтоза – это отсутствие подвижности зубов даже при значительной убыли костной ткани вокруг них. Исследования показали, что это связано с значительным уменьшением толщины периодонта (за счет которого зуб прикрепляется к костной ткани), а также за счет качественно изменения соединительной ткани, которая постепенно замещается простой фиброзной тканью. В результате чего зуб оказывается плотно сращен с костью.
Важно: как вы уже поняли – большинство пациентов неправильно называют любое заболевание десен «пародонтозом». И в 99% случаев у этих пациентов имеет место быть именно пародонтит, который протекает с периодическими обострениями воспалительного процесса, десны при нем рыхлые, часто кровоточат при чистке, всегда есть отек и синюшность десневого края (не говоря уже о пародонтальных карманах с гнойным отделяемым и подвижности зубов).
При пародонтозе десна всегда бледно-розовая, плотная, а подвижность зубов (в отличие от пародонтита) развивается, только когда уровень разрушения кости достигает более 1/2 длины корней зубов. Диагноз можно подтвердить рентгенологически – при пародонтозе на снимке будут хорошо видны участки склероза костной ткани (ее уплотнение), а не участки воспалительной резорбции, которые наблюдаются при пародонтите.
Другие признаки, отличающие пародонтоз от пародонтита –
В сомнительных ситуациях поставить диагноз «пародонтоз» – могут помочь 2 следующих признака. Во-первых – при пародонтозе всегда наблюдается задержка стираемости бугров (на жевательных поверхностях зубов). Второй момент – наличие в области шеек зубов большого количества клиновидных дефектов.
Затруднения в диагностике могут быть тогда, когда на пародонтоз наслаивается плохая гигиена, и тогда у пациента на симптомы пародонтоза – наслаиваются симптомы катарального гингивита (отек десны, кровоточивость при чистке). Но удаление зубных отложений и обучение гигиене полости рта – быстро возвращает клиническую симптоматику к исходному базовому заболеванию.
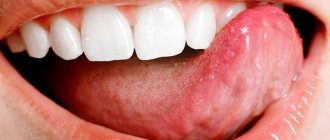
Кариес
Неуступающее по распространенности стоматологическое заболевание — это кариес, с которым сталкиваться приходится буквально каждому. Кариес поражает твердые ткани зуба, разрушая эмаль и дентин. На первом этапе своего образования кариес выглядит как белое пятно, которое в дальнейшем темнеет и заметно повреждает эмаль. Что характерно, болезненные ощущения и повышенная чувствительность зуба к воздействию температурных и механических факторов появляются лишь тогда, когда кариес становится видно и невооруженным глазом. На начальном же этапе — в стадии пятна, когда кариес можно вылечить неинвазивными методами, он не имеет никаких выраженных симптомов. По этой причине стоит акцентировать еще раз внимание на важности регулярных профилактических осмотров у стоматолога, который своевременно может увидеть кариозное поражение эмали и эффективно устранить его, не допуская разрушения зуба и других осложнений кариозного процесса.
Болезни десен: лечение
Как это не прискорбно, но самые адекватные и выполняющие абсолютно все рекомендации врача-пародонтолога пациенты – это те, кто долго занимался самолечением с помощью различных полосканий, мазей, а также использовал разные зубные пасты «для десен». Когда такие пациенты приходят с подвижными зубами и гноетечением из пародонтальных карманов, то их уже не нужно убеждать – 1) в неэффективности такого самолечения, 2) в необходимости регулярно тратить деньги на снятие зубных отложений, 3) в необходимости чистить зубы после каждого приема пищи, включая использование зубной нити, а не 2 раза в день.
Да, у таких пациентов сложная ситуация в полости рта, но с ними легко работать. И когда уже через несколько дней адекватной терапии – они видят первые положительные результаты, и ты далее рекомендуешь сделать им шинирование подвижных зубов стекловолокном или кюретаж пародонтальных карманов – они без вопросов записываются и делают это. Но есть и другие пациенты, у которых «не все так плохо», и которые почти всегда с недоверием выслушивают твои рекомендации – удалить зубные отложения, сделать кюретаж, шинирование, протезирование. Они вечно думают, что их обманывают и разводят на деньги, ну и на последок они всегда спрашивают «сколько стоит» и далее пропадают на 1-2-3 года.
Когда они приходят снова – они уже тоже готовы на все, лишь бы не удалять зубы и не носить съемные протезы, но во многих случаях только это и остается сделать. Поэтому, читая эту статью, у вас есть 2 выбора. Первый вариант – вы можете взять для себя только схему проведения противовоспалительной терапии, и далее – лечиться дома самостоятельно. Второй вариант – тоже пройти курс домашней противовоспалительной терапии, но перед этим – посетить врача-пародонтолога как минимум для удаления причинного фактора воспаления десен, т.е. над- и поддесневых зубных отложений.
Важно: помните, что гингивит обратим, и его правильное лечение ведет к полному прекращению воспаления в деснах, и если после лечения – гигиена полости рта будет качественной и регулярной, то гингивит у вас больше никогда не возникнет. Развитие пародонтита начинается с разрушения зубодесневого прикрепления (т.е. прикрепления десневого края к шейкам зубов). Как только волокна этого прикрепления будут разрушены – для патогенных бактерий открывается путь под десну, и там они делают то, что умеют лучше всего – начинают разрушать костную ткань, а также периодонтальное прикрепление (за счет которого корни зубов крепятся к кости).
Восстановить разрушенное зубодесневое прикрепление, периодонтальное прикрепление – уже невозможно. Возникший пародонтит можно только стабилизировать на той стадии, на которой вы обратились к врачу. Ниже мы расскажем об общих принципах лечения болезней десен, также вы найдете полезные ссылки, где некоторые вопросы лечения обсуждаются намного подробнее (чем в этой обзорной статье).
Как лечить десны при гингивите –
Вообще нужно начинать с консультации пародонтолога, и если при осмотре обнаружатся пародонтальные карманы, то врач направляет пациента на панорамный снимок зубов – с предварительным диагнозом «хронический генерализованный пародонтит». Если же ставится диагноз «катаральный гингивит», то это повод для радости, т.к. в этом случае лечение будет состоять – только из снятия зубных отложений, короткого курса противовоспалительной терапии, а также обучения гигиене полости рта.
Снятие микробного налета и зубного камня проводится чаще всего при помощи ультразвуковой чистки. Это вполне безболезненная процедура – при условии отсутствия повышенной чувствительности шеек зубов (в противном случае может потребоваться проведение анестезии). Обычно при гингивите достаточно только 1-2 посещений пародонтолога, который снимет вам зубные отложения, отполирует зубы, а также назначит антисептические полоскания и аппликации геля на десны. Ну и обязательно научит вас пользоваться зубной нитью и правильно чистить зубы.
Видео удаления зубных отложений ультразвуком –
Противовоспалительная терапия –
Противовоспалительная терапия назначается стоматологом сразу после ультразвуковой чистки зубов, и ее продолжительность составит – 7-8 дней для лечения катарального гингивита, а также 10 дней – для пародонтита. В большинстве случае (за исключением пациентов с гнойным отделяемым из пародонтальных карманов) – нет никакой необходимости проводить антисептические полоскания и обработку десен гелем на приеме у стоматолога, вы прекрасно с этим справитесь и дома.
Процедуры проводятся 2 раза в день – утром и вечером (после завтрака/ ужина и следующей за ними гигиены полости рта). Обращаем внимание, что последовательность должна быть именно «завтрак → чистка зубов», а не наоборот. Сначала вы должны выполнить антисептическое полоскание полости рта раствором хлоргексидина. В зависимости от выраженности гингивита – эффективная концентрация хлоргексидина должна быть от 0,12 до 0,25%, но если речь идет о пародонтите, то полоскать рот стоит только 0,2-0,25% хлоргексидином.
Почему именно такие концентрации – вы можете прочитать по ссылке выше, и в этой же статье вы найдете информацию и по конкретным ополаскивателям, которые содержат хлоргексидин в такой концентрации. Для полоскания нужно набрать в рот 10-12 мл раствора (это примерно 1 глоток) и, ничего не сплевывая, прополоскать рот в течение 1 минуты. После сплевывания раствора важно не споласкивать рот водой! И далее нужно будет нанести на десны противовоспалительный гель.
Схема нанесения геля – мне пришлось пролечить тысячи пациентов с гингивитом и пародонтитом, и по моему мнению наиболее эффективным противовоспалительным гелем является препарат Холисал. Если его цена для вас высока, то альтернативой может быть гель Пародонтоцид (однако он эффективно сработает, только если применять его с антисептическими полосканиями, где концентрация хлоргексидина будет не меньше 0,2%).
Перед нанесением этого геля на десну – желательно подсушить влажную слизистую оболочку десен при помощи сухого марлевого тампона, т.к. в этом случае гель будет лучше фиксироваться. Наносить гель стоит только перед зеркалом, как следует оскалившись (так, чтобы вы хорошо видели десневой край вокруг шеек зубов). Гель следует наносить только на краевую часть десны вокруг зубов, т.е. на десневой край – при помощи чистого пальца. Для этого вы будете выдавливать порции геля на кончик указательного пальца, и переносить с него гель на десну.
Оптимально сначала провести обработку десны вокруг нижних зубов, а потом и вокруг верхних. На десневой край со стороны передней поверхности зубов – гель лучше всего наносить в 2 этапа. Сначала втереть небольшие порции геля легкими массирующими движениями, после чего вторым этапом – уже нанести гель без массажа и оставить его на десне. Со стороны неба/ языка – гель наносить также желательно, но тут достаточно только втереть небольшие порции геля.
Важно: обращаем ваше внимание на то, что в процессе нанесения геля всегда будет выделяться слюна, но ее не нужно копить в полости рта или специально сплевывать (проглатывайте ее как обычно). Кроме того, после обработки десны гелем – нежелательно пить в течение 30-40 минут, а также нежелательно принимать пищу и не полоскать рот в течение 2-3 часов. Вторая обработка – должна проводиться вечером по аналогичной схеме (ужин → гигиена полости рта → антисептическое полоскание → аппликация геля на десну). И так все 7-8 или 10 дней – в зависимости от вида воспаления десен.
Полезные ссылки –
→ Лучшие средства для полоскания рта, → Рейтинг лучших гелей для десен.
Обучение гигиене полости рта –
Помните, что эффект от лечения будет недолгим, если вы по-прежнему не будете пользоваться зубной нитью, а также чистить зубы после каждого приема пищи. Как правильно чистить зубы – вы можете посмотреть на следующем видео, а исчерпывающие рекомендации по гигиене полости рта вы найдете в статье, ссылка на которую стоит под видео.
→ Подробные рекомендации по гигиене полости рта
Как лечить десны при пародонтите –
Начинать нужно с консультации врача-пародонтолога и анализа панорамного рентгеновского снимка. Базовая терапия будет заключаться по-прежнему в снятии зубных отложений и проведении противовоспалительной терапии, в которую может быть дополнительно включена и системная антибиотикотерапия. От гингивита пародонтит отличается наличием не только наддесневых, но и поддесневых зубных отложений, которые локализуются в пародонтальных карманах.
Проблема в том, что не только обычные терапевты-стоматологи, но и даже многие врачи-пародонтологи – поддесневые отложения снимают достаточно плохо. Дело в том, что поиск поддесневых зубных отложений и их удаление – требуют большого объема времени врача (значительно большего, чем для удаления наддесневых зубных отложений), а время в современной стоматологии – это деньги. Поэтому при пародонтите средней/ тяжелой степени – для качественного удаления отложений может потребоваться даже 3-4 посещения стоматолога. Удаление отложений обычно проводится при помощи ультразвука (ультразвукового скалера), а вот аппарат системы Вектор применять для первичного удаления зубных отложений – мы не рекомендуем.
В зависимости от степени разрушения костной ткани и глубины пародонтальных карманов – может потребоваться проведение шинирования подвижных зубов, депульпирование зубов, удаление сильно подвижных зубов, кюретаж десневых карманов, протезирование отсутствующих зубов и т.д. Таким образом, дальнейшее лечение для каждого пациента будет индивидуальным, что зависит от конкретной ситуации в полости рта. Более подробно о специальных дополнительных методах лечения читайте в статье:
→ Лечение средней и тяжелой формы пародонтита
Как лечить десны при пародонтозе –
Лечение этой формы заболевания кардинально отличается от лечения гингивита или пародонтита. т.к. причиной пародонтоза является дистрофия и склероз тканей, а не микробный фактор и воспаление. Основное лечение будет направлено на стимулирование кровообращения в деснах (для этого используются преимущественно физиотерапевтические методы), а также – на нормализацию окклюзионных контактов между верхними и нижними зубами.
Эффективные методы физиотерапии при пародонтозе –
- вакуум массаж десен (включая создание вакуумных гематом),
- электрофорез лекарственных препаратов,
- применение диадинамических токов,
- применение гелий-неонового лазера.
Все вышеперечисленные методики проводятся только на базе физиотерапевтического кабинета, направление на процедуру вам может дать ваш стоматолог. Кроме физиотерапевтических методов эффект может дать регулярный массаж десен, который можно проводить при помощи пальца. Дополнительный эффект могут оказать регулярные курсы применения геля Асепта, содержащего продукты пчеловодства, что позволит улучшить кровообращение в деснах.
Периодонтит
Воспалительный процесс, происходящий внутри соединительной ткани, расположенный вокруг зубного корня, называется периодонтит. Заболевание может быть спровоцировано множеством причин, среди них:
- не долеченный кариес;
- пульпит;
- травмы зуба (механические и те, что развиваются постепенно, при разгрызании твердых предметов, открывании бутылок зубами, щелкании семечек);
- неправильно проведенные стоматологические процедуры – установка пломбы, реконструкция зубов;
- проникновение инфекционного агента через общий кровоток, из зараженных гайморовых пазух, костей челюсти;
- негативное влияние на ткани периодонта сильных токсинов.
Самым выраженным симптомом патологии выступает «выросший» зуб, человеку он кажется чересчур длинным, мешает есть, разговаривать и спать. Если на начальной стадии болезни боль ноющая и слабой интенсивности, то по ходу прогрессирования она становится все более выраженной. На запущенных стадиях, когда человек долго терпит и не обращается к врачу, болевой синдром не дает нормально жить, иррадиирует в висок, глазное яблоко, ухо и шею с пораженной стороны.
Под нижней челюстью заметно увеличиваются лимфатические узлы, одновременно растет температура. Если к больному зубу прикоснуться, надавить на него, выпить горячего или холодного напитка, он отвечает вспышкой острой боли. Внутри соединительной ткани скапливается гной, что чревато заражением крови (сепсисом).
Лечение предусматривает удаление воспаленной ткани, вскрытие каналов пораженного зуба, закладывание в полости медикаментозных средств и последующее пломбирование. После чего врач назначает антибактериальные и антисептические препараты для того, чтобы устранить воспаление и предупредить его дальнейшее развитие.
Важно для пациентов с сердечно-сосудистой патологией –
Многие пациенты при воспалении десен стараются обойтись самостоятельным лечением, что заключается в регулярном использовании антисептиков. Растворы антисептиков не способны полностью «дезинфицировать» зубные отложения (состоящие из патогенных бактерий) – на всю их глубину, т.к. антисептики воздействуют только на самый поверхностный слой микробного налета или зубного камня. Поэтому, во-первых, патогенное действие бактерий будет продолжаться даже на фоне антисептических полосканий. Но самое опасное заключается не в этом.
Научные исследования показали, что антисептики нарушают способность бактерий полости рта – преобразовывать нитраты (содержащиеся в пищевых продуктах) – в нитриты. Такая активность бактерий называется «нитрат-редуцирующей», и она является одним из механизмов, который регулирует наше артериальное давление. Дело в том, что образуемые бактериями нитриты потом всасываются в кровь, и они способствуют снижению артериального давления. Поэтому, если вы регулярно используете средства с антисептиками (даже зубные пасты) – это приведет к снижению выработки нитритов бактериями полости рта и может вызвать увеличение артериального давления.
Это может быть незаметно у молодых здоровых людей, но будет значимо для пациентов с хронической сердечно-сосудистой патологией. Все эти данные подтверждаются научным исследованием – «The increase in plasma nitrite after a dietary nitrate load is markedly attenuated by an antibacterial mouthwash. Nitric Oxide» (2008), авторы – Mirco Govoni, Emmelie Å. Jansson, Eddie Weitzberg, Jon O. Lundberg. При желании – по ссылке выше вы можете ознакомиться с этим исследованием, используя браузерный переводчик. Надеемся, что наша статья оказалась Вам полезной!
Источники:
1. Стоматологическое образование автора статьи, 2. На основе личного опыта работы пародонтологом, 3. American Academy of Periodontology (USA), 4. «Терапевтическая стоматология. Учебник» (Боровский Е. В.). 5. «Нехирургическое пародонтологическое лечение» (Ронкати М.).
Киста зуба и гранулема
Кистой называют заболевание пародонта, при котором в районе верхушки корня формируется новообразование. Оно представляет собой округлую полость, расположенную внутри костной ткани и заполненную гнойным содержимым. В зависимости от причин, спровоцировавших проблему, выделяют несколько разновидностей кист:
- киста прорезывания – возникает у детей в период смены молочных зубов постоянными;
- парадентальная – формируется при проблемном прорезывании «зуба мудрости» либо хроническом воспалительном процессе, в период его роста;
- фолликулярная – образуется при инфицировании зачатка моляра в десне, либо когда растет лишний, сверхкомплектный резец;
- первичная – на ее возникновение влияет нарушение развития зуба из остатков зубоформирующей ткани;
- радикулярная – формируется в районе корня, по причине хронического периодонтита;
- резидуальная – располагается в кости, после того, как моляр был уже удален.
Гранулема представляет собой разновидность кисты и также относится к разряду новообразований. Это маленькое округлое образование, локализующееся в области верхушки корня моляра, формируется оно достаточно долго, бессимптомно, обнаружить его можно во время обследования. Обостриться патология может под воздействием тех же факторов, что приводят к формированию кисты – это кариес, пульпит, хронические инфекции носоглотки, травмы и воспаления моляров, периодонтит, хронические патологии, развивающиеся под коронкой, слабый иммунитет.
Однако разница между кистой и гранулемой все же есть – последняя не имеет капсулы, ее границы не так отчетливы, а сама она является очагом воспаления соединительной ткани. Обнаружить образования можно по характерным симптомам – это ноющая боль, которая становится интенсивнее по ходу прогрессирования болезни, отечность десны, головные боли, повышенная температура, общее недомогание, нагноения и флюс.
Терапевтическое лечение кисты предполагает чистку зуба, обработку антисептиками и пломбирование, также в корневой канал вводят медно-кальциевую суспензию и воздействуют на ткань малыми электрическими импульсами. Чтобы добраться до кисты, освобождается коронковая часть моляра, затем выкачивается гной, а вместо экссудата в полость вводится паста, способствующая росту новой ткани. Только после этих этапов проводится пломбирование.
На поздних стадиях предполагается хирургическое лечение способами цистэктомии (когда образование удаляется вместе с оболочкой и пораженной верхушкой корня) и цистотомии (при этом удаляется передняя стенка, а ротовая полость сообщается с кистой). Самым простым оперативным методом считается гемисекция – здесь удаляется киста, корень зуба и часть поврежденной коронки.
Памятка по средствам комплексной профилактики стоматологических заболеваний
О чем нужно помнить каждому человеку, который заботится о здоровье полости рта:
- регулярная чистка в домашних условиях утром и вечером;
- использование нити и ополаскивателя в течение дня;
- осмотры стоматолога каждые полгода;
- качественная щетка, паста и другие аксессуары;
- профессиональные процедуры в клинике, особенно при наличии показаний;
- своевременное лечение патологий;
- правильное питание и здоровый образ жизни.