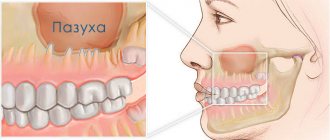
Лор-органы, являясь форпостом иммунной системы на пути проникновения инфекции в организм, первыми сталкиваются с воздействием различных болезнетворных микробов. Именно поэтому в них нередко начинаются воспалительные процессы. Воспаление околоносовых пазух называется синуситом. Всего у человека 4 пары околоносовых пазух, это полости, заполненные воздухом. В результате воспалительных процессов в пазухах образуется гной, человек начинает чувствовать слабость, недомогание.
1
Эндоскопия носа в МедикСити
2 Эндоскопия носа в МедикСити
3 Риноскопия в МедикСити
Симптомы синусита
Выделяют острую и хроническую формы синусита, которые отличаются своими симптомами.
Острый синусит. Симптомы:
- Насморк, длящийся более 7-10 дней, без признаков улучшения состояния;
- заложенность носа, слизистое или гнойное отделяемое из носа;
- стекание слизи по задней стенке глотки, обильное выделение гнойной мокроты по утрам;
- головная боль, тяжесть и боль в области воспаленной пазухи. Иногда боль в области зубов, глаза, скулы, щеки;
- повышенная чувствительность кожи лица в проекции пораженной пазухи;
- повышение температуры тела (до 38°С и выше). Как правило, этот симптом наблюдается в остром случае. При хроническом процессе температура тела повышается редко или держится на субфебрильных отметках (37-37,50°С);
- слабость, быстрая утомляемость, раздражительность. Светобоязнь, слезоточивость, ухудшение аппетита, нарушение сна;
- ослабленное обоняние или его отсутствие;
- отечность щек и век.
Хронический синусит. Симптомы:
Симптоматика при хроническом синусите зависит от формы заболевания. Вне обострения симптомы могут быть очень скудными или отсутствовать. Чаще всего беспокоят следующие проявления:
- заложенность носа, затруднение носового дыхания;
- скудное слизистое или гнойное отделяемое из носа, может быть в виде насыхающих корок;
- постоянное подтекание из носа, провоцирующее возникновение трещин и ссадин у входа в нос;
- стекание слизи по задней стенке глотки;
- сухость в глотке;
- головная боль;
- неприятный запах изо рта.
При обострении заболевания могут появляться симптомы, характерные для острого синусита.
Синусит у детей
Иногда синусит у детей увидеть сложнее, чем синусит у взрослых. Заболевание развивается обычно после перенесенных инфекций: гриппа или ангины, часто сопровождается отитом. Симптомы носят как бы «смазанный» характер и проявляются слабее, чем у взрослых. Вот основные из них:
- гнойные или слизистые выделения из носа;
- общая слабость, недомогание;
- резкий запах изо рта.
При синусите у детей чаще воспаляется одна сторона лица. Если синусит у взрослых часто сопровождается головной болью, то у детей головная боль встречается крайне редко.
Виды синуситов
Различают несколько видов синуситов:
- гайморит;
- фронтит;
- этмоидит;
- сфеноидит, но последний вид синусита встречается крайне редко и почти всегда вместе с этмоидитом.
1 Осмотр носовой полости в МедикСити
2 Осмотр носовой полости в МедикСити
3 ЛОР-установка Атмос С 31
Гайморит
Гайморит – один из самых распространенных видов синусита. Это заболевание сопровождается воспалением в верхнечелюстной и гайморовых впадинах. Во время воспаления происходит отек слизистой, который перекрывает отверстие из пазухи в полость носа. В пространстве пазухи начинает скапливаться слизь, размножаются болезнетворные бактерии, появляется гной. Внутри полости происходит давление на сосуды, и человек начинает чувствовать давящую боль в месте скопления гноя.
Хронический гайморит – результат долгого воспалительного процесса, когда человек болел гайморитом уже более 2-х месяцев. У больного появляется общая слабость, выделения из носа отличаются неприятным запахом, нарушается обоняние, появляется ночной кашель. Для хронического гайморита характерно воспаление только одной пазухи, правой или левой. Давление в пазухе может вызвать искривление носовой перегородки.
Симптомы при гайморите
Для гайморита характерны следующие признаки:
- повышенная температура тела;
- обильные выделения, заложенность носа;
- нарушения обоняния;
- слабость;
- головная боль, отдающая в лоб, переносицу, зубы;
- боль, усиливающаяся при наклоне головы и надавливании на пазуху;
- постоянный, интенсивный характер боли;
- чувство распирания в области лба и щек, усиливающееся при наклонах головы, кашле и чихании;
- светобоязнь и слезотечение.
Признаки гайморита
Если после гриппа или простуды вновь повысилась температура, ухудшилось самочувствие, появились сильные боли при наклоне головы и при надавливании на пазухи носа, то Вам нужно срочно обратиться к врачу-отоларингологу. Это могут быть проявления гайморита! Гайморит у взрослых часто бывает запущенным, так как обычно взрослые не торопятся обращаться к врачу.
Лечение гайморита
Антибиотики при гайморите применяются только после полного обследования больного, исходя из особенностей его организма и возможных аллергических реакций.
Антибиотики нецелесообразны в случае гайморита аллергического происхождения или грибковой природы. При гайморите легкой степени также бывает достаточно ингаляций, промываний и иммунотерапии.
1 Риноскопия в МедикСити
2 Видеоэндоскопия носоглотки в МедикСити
3 ЛОР-кабинет в МедикСити
Причины
Причин для появления патологии три. Они вызывают болезнь обычно при наличии провоцирующих факторов, которые приводят к падению иммунитета и ослаблению естественной защиты организма. У лиц, которые страдают от постоянного снижения иммунитета, вероятность возникновения патологии особенно высокая. Провоцируют развитие болезни такие причины:
- проникновение инфекции в носовые пазухи – чаще всего вызывается проблема бактериями и несколько реже вирусами. Исключительными случаями будут грибковые синуситы. Проникновение бактерий может происходить из глотки, носовых проходов или инфекция попадает в пазухи с воздухом;
- аллергическая реакция – также не редко провоцирует появление патологии. Из-за аллергии развивается отек слизистой, который нарушает отток содержимого придаточных пазух. В результате этого в них развивается застой, становящийся причиной дальнейшего формирования синусита, который в большинстве случаев бывает двухсторонним;
- механическое перекрытие просвета пазухи – различные полипы в полости носа часто бывают двухсторонними, из-за чего и происходит нарушение вентиляции сразу парных пазух. Такая причина патологии встречается не часто, но может иметь место.
В качестве факторов, которые приводят к падению местного иммунитета и позволяют начать развиваться проблеме, врачами выделяются такие виды воздействия на организм:
- курение в активной и пассивной формах;
- сильное общее переохлаждение;
- наличие хронических воспалительных патологий глотки;
- хронические воспалительные болезни полости носа;
- разрастание аденоидов;
- наличие в верхней челюсти кариозных зубов, которые оставлены без лечения;
- хроническое недосыпание;
- хроническое переутомление – не только физическое, но и эмоциональное;
- сильный стресс;
- однообразное питание, при котором организм недополучает витаминов и минералов.
При наличии предрасполагающих факторов, в значительной степени повышающих вероятность развития синусита, требуется особое внимание к своему здоровью. В такой ситуации любой насморк, который сохраняется более 7 дней, требует обязательного обращения к отоларингологу. Отказываться от профессионального лечения в подобных случаях недопустимо.
Фронтит
Фронтит (фронтальный синусит) – воспалительное заболевание лобной придаточной пазухи носа. Данная разновидность синусита протекает тяжелее всего. Различают формы острого и хронического фронтита.
Симптомы фронтита
Острый фронтит, симптомы:
- боль и отеки вокруг носа и глаз;
- усиление боли при постукивании в зоне проекции воспаленных пазух;
- тяжелое дыхание из-за воспаления носовых проходов;
- насморк с выходом густой желтой или зеленой слизи;
- повышение температуры тела до 38-39 градусов;
- сильная головная боль (незначительное облегчение наступает в положении лежа);
- боль, отдающая в область ушей и зубов;
- боязнь света;
- сильная слабость;
- иногда боль в горле, трудности при определении запахов, снижение остроты вкуса.
Хронический фронтит, симптомы:
- ноющая головная боль;
- гнойные, с неприятным запахом, выделения из носа по утрам;
- небольшое повышение температуры;
- затрудненное дыхание носом;
- отход мокроты по утрам.
Причины фронтита
Различают следующие причины развития фронтита:
- вирусная, бактериальная или грибковая инфекция;
- осложнение после гриппа, ОРВИ и т.д.;
- попадание в нос посторонних предметов;
- длительно протекающий инфекционный или аллергический насморк (ринит);
- искривленная носовая перегородка;
- аденоиды;
- аллергия;
- полипы в носу.
Лечение фронтита
Как лечить фронтит? Обязательно под присмотром врача-отоларинголога! Заболевание не только тяжело переносится многими пациентами, но и опасно грозными осложнениями, среди которых абсцесс глазницы, менингит, сепсис и др.
Лечение фронтита направлено на устранение инфекции в пазухах и прекращение воспаления. Лекарственные средства помогут снять отек, улучшат вентиляцию пазух и приведут к отхождению содержимого из них. Если заболевание имеет вирусную природу, то антибиотики при фронтите обязательны!
Для лечения фронтита применяются следующие антибиотики:
- пенициллиновые антибиотики (полусинтетические или синтетические препараты амоксициллина);
- цефалоспориновые антибиотики;
- макролидовые антибиотики (они не оказывают влияния на микрофлору кишечника);
- антибиотики местного действия в виде носовых капель, спрея для носа, аэрозоля;
- гомеопатические препараты;
- симптоматические средства от фронтита в виде сосудосуживающих капель для носа, жаропонижающих и противовоспалительных средств.
При тяжелом течении фронтита и недостаточной эффективности консервативного лечения назначаются промывания пазух методом перемещения и пункции.
1 Риноскопия в МедикСити
2 Консультация ЛОРа в МедикСити
3 Консультация ЛОРа в МедикСити
Профилактика фронтита
Для профилактики фронтита нужно следить за состоянием иммунитета, своевременно устранять очаги воспаления в ЛОР-органах, закаливать свой организм, вести здоровый образ жизни.
Прогноз
В том случае если человек при первых же симптомах двойного синусита обратился за медицинской помощью, прогноз для него благоприятный. Патология будет полностью устранена еще на начальной стадии и при этом с применением самого щадящего метода. В такой ситуации не возникает осложнений, а риск скорого рецидива минимален.
При запущенном заболевании, в зависимости от состояния пациента, наличия или отсутствия осложнений, прогноз меняется от неблагоприятного до плохого. В некоторых случаях при тяжелых осложнениях, даже в условиях современной клиники, спасти человека оказывается невозможно. Из-за этого откладывать терапию или проводить ее самостоятельно крайне не рекомендуется.
Этмоидит
Этмоидит – острое или хроническое воспаление слизистой оболочки ячеек решетчатого лабиринта (анатомического лабиринта в переносице). Этмоидит имеет бактериальную или вирусную природу.
Различают острый и хронический этмоидит. Острый этмоидит сопутствует гриппу, риниту и дополняется воспалением околоносовых пазух.
Этмоидит у взрослых поражает одновременно лобные и гайморовы впадины. При слабом иммунитете острая форма этмоидита переходит в длительный хронический этмоидит с периодами обострения и ремиссии.
Полипозный этмоидит отличается появлением полипов в слизистой оболочке решетчатого лабиринта лба. Полипозный этмоидит может появиться после хронического, аллергического ринита.
Катаральный этмоидит возникает вследствие деятельности вирусов. Отличается повышенным слезотечением, слабостью, тошнотой, головокружением, отечностью в области переносицы, температурой.
Этмоидит у детей — очень серьезное заболевание. Инфекция распространяется очень быстро вследствие анатомического строения решетчатого лабиринта. При развитии этмоидита у детей нужна срочная госпитализация.
Симптомы этмоидита
Острый катаральный этмоидит. Симптомы
- боль в переносице и у крыльев носа;
- тяжелое дыхание через нос;
- потеря обоняния;
- головная боль, слабость;
- обильные выделения из носа, которые постепенно становятся гнойными;
- температура поднимается до 38 градусов;
- у детей отекает и краснеет и внутренний угол глазницы.
В острой форме различаются первичный и вторичный этмоидиты.
При первичном этмоидите появляются беспокойство, рвота, диспепсия и токсикоз, температура 39-40 градусов.
Вторичный этмоидит тяжелее протекает и быстрее развивается. Больной находится в крайне тяжелом состоянии с ярко выраженными септическими явлениями. Веки становятся отечными и синюшными, наблюдается отек конъюнктивы и заметное выпячивание глазного яблока, затрудняется носовое дыхание.
Хронический этмоидит. Симптомы
- головные боли, трудно регистрируемые по локализации;
- слабость, быстрое утомление больного;
- болезненность в переносице при нажатии и болезненные точки у крыльев носа;
- гнойные выделения с тошнотворным запахом;
- обширная слизь в носоглотке, которая с трудом отплевывается;
- появившиеся полипы.
Осложнения после этмоидита:
- менингит;
- энцефалит,
- внутриглазное и внутричерепное давление;
- разрушение решетчатой кости.
Лечение этмоидита
Лечение этмоидита в острой форме преимущественно консервативное. Нужно обеспечить отток слизи с помощью сосудосуживающих средств и физиотерапевтических процедур.
Лечение этмоидита в хронической форме преимущественно оперативное.
1 МРТ в МедикСити
2 Лабораторная диагностика в МедикСити
3 УЗИ-исследование околоносовых пазух в МедикСити
Диагностика синусита с использованием современных методик
Для подтверждения диагноза «синусит» применяются следующие виды обследоания:
- Видеоэндоскопия полости носа и носоглотки для выявления особенностей анатомического строения и определения предрасполагающих факторов для развития синусита;
- рентгенография околоносовых пазух;
- УЗИ-исследование околоносовых пазух – безопасный, не имеющий противопоказаний метод, применяется для диагностики синусита и контроля над процессом лечения;
- КТ, МРТ — по показаниям;
- лабораторная диагностика по показаниям в полном объеме.
Диагностика
Предположительный диагноз ставится специалистом уже на первом приеме. Во время него осуществляется сбор анамнеза заболевания и выслушиваются жалобы пациента. Также проводят пальпацию областей носовых пазух и риноскопию. Для дальнейшего подтверждения диагноза показано проведение обследования. Это дает возможность точно определить степень поражения и больные пазухи.
1. Рентген лицевой части головы. Проводится чаще всего, так как позволяет сразу оценить состояние носовых пазух. В то же время у такого метода есть и противопоказания. Использовать его нельзя при беременности и в детском возрасте.
2. Магнитно-резонансная или компьютерная томография. Позволяет выявить максимально точно пораженные пазухи, а также сразу оценить общее состояние полости носа и обнаружить новообразования, если они имеются.
3. Общий анализ крови. Требуется не всегда, а обычно назначается только при значительном нарушении в состоянии больного.
В том случае если основной причиной для появления патологии послужила аллергическая реакция, то пациента направляют на аллергопробу. Эта кожная процедура позволяет выявить раздражитель.
Лечение синусита в «МедикСити»
Консервативные методы лечения синусита
Если Вас беспокоит вопрос, как лечить гайморит в Москве, обязательно обратитесь к специалистам «МедикСити»! В нашей клинике проводится лечение гайморита без прокола и без боли. Однако безоперационное лечение гайморита возможно только на начальной стадии. Не упускайте время!
В подавляющем большинстве случаев лечение синусита в нашей клинике проводится без пункции.
- С использованием ЯМИК (катетер-синус). ЯМИК-метод — это применение устройства, получившего название «синус-катетер ЯМИК». С помощью ЯМИК синус-катетера в полости носа создается управляемое давление и откачивается гнойное содержимое пазухи через естественные соустья (отверстия), а затем вводится лекарственное вещество (антибиотики, муколитики).
- Промывание носа и околоносовых пазух методом перемещения («кукушка»). Осуществляется при помощи специального отсоса – аспиратора, в процессе удаляется патологическое содержимое из полости носа и пазух и вводится лекарственный препарат в пазухи.
- Ингаляционная терапия с использованием специального ингалятора ПАРИ СИНУС. Данный метод основан на введении микрочастиц лекарственного препарата в пораженные околоносовые пазухи посредством пульсирующей подачи аэрозоля. При этом аэрозоль лекарственного вещества осаждается в пазухах и оказывает воздействие непосредственно в очаге воспаления.
Все предлагаемые методы лечения синусита безболезненны и эффективны.
При использовании комбинированного лечения полное выздоровление в случае острого синусита достигается в течение 7-10 дней.
При необходимости пункционного лечения возможна установка в пазуху специальных катетеров, которые избавляют от необходимости проведения повторных пункций.
Синусит острый — симптомы и лечение
Может включать:
- переднюю риноскопию;
- рентгенографию пазух носа;
- ультразвуковое исследование;
- диагностическую пункцию;
- лабораторные исследования;
- микробиологическое исследование;
- диафаноскопию.
Передняя риноскопия
Основной метод объективной диагностики острого синусита [1][6][7]. Проводится врачом-оториноларингологом с помощью носового зеркала. Перед его введением слизистая оболочка носа смазывается раствором сосудосуживающего препарата (анемизация). Это делается для того, чтобы уменьшить отёк слизистой.
Врач оценивает состояние слизистой оболочки носовых раковин и ходов, отсутствие или наличие отделяемого. Признаки синусита — это наличие гнойного или слизисто-гнойного отделяемого в области выводных отверстий поражённых пазух. Оно сопровождается покраснением и отёком слизистой оболочки полости носа.
Патологический секрет может быть виден на задней стенке ротоглотки и в носоглотке при их осмотре с помощью шпателя и носоглоточного зеркала (задней риноскопии) и осмотре зева (фарингоскопии).
Эндоскопическое исследование полости носа
Позволяет детально осмотреть носовые ходы и раковины до носоглотки, выявить мельчайшие анатомические изменения. Зачастую проводится видеоэндоскопия с фиксацией результата, что в дальнейшем помогает оценить, как протекает заболевание.
Рентгенография пазух носа
Применяют только при длительном насморке и головной боли около 7–10 дней [1][6][7]. При проведении процедуры голову фиксируют в определённом положении — в носоподбородочной, носолобной и боковой проекциях. Положение головы задаёт рентгенолог. При синусите утолщается слизистая оболочка, выявляется горизонтальный уровень жидкости и значительно уменьшается пневматизация пазухи.
Компьютерную томографию (КТ) применяют при хронической патологии околоносовых пазух, орбитальных и внутричерепных осложнениях. Использовать её для диагностики острого синусита не целесообразно. Ни рентген, ни КТ не могут дифференцировать вирусный и бактериальный синуситы.
Ультразвуковое исследование (УЗИ)
Неинвазивный скрининговый метод. Позволяет выявить выпот в просвете лобных и верхнечелюстных пазух и оценить эффективность проводимой терапии [2]. Активно применяется при обследовании детей и беременных.
Действие УЗИ основано на отражении ультразвукового сигнала на границе двух субстанций с разными акустическими свойствами (кость — воздух, воздух — экссудат и т. д.) в линейном и двухмерном режиме. В первом случае применяют УЗИ-сканеры для околоносовых пазух («Синускоп», «Синускан»), во втором — стандартные аппараты для УЗИ.
Диагностическая пункция
Пункция пазухи (с лат. «прокол») не относится к рутинным методам диагностики из-за высокого риска осложнений. Применяется, если есть противопоказания к проведению рентгенографии, например при беременности.
Лабораторная диагностика
Включает общий анализ крови и определение С-реактивного белка (СРБ).
Позволяет:
- отличить вирусный синусит от бактериального, а значит, определить, нужно ли принимать антибиотики;
- оценить тяжесть и динамику заболевания.
Микробиологическое исследование
Проводится при затяжных формах синусита и неэффективности антибиотикотерапии. Для исследования потребуется отделяемое полости носа либо материал поражённой пазухи, извлечённый с помощью пункции.
Достоверность метода относительна, а информативность мала. Во-первых, микрофлора полости носа и пазухи изначально различна. Взятие мазка, даже при соблюдении всех условий, не гарантирует, что культивируемая на средах бактерия является причиной воспаления в пазухе, а не случайным «попутчиком» при выведении ватного зонда из носа.
У детей информативность микробиологического исследования ещё ниже. Это связано с негативной реакцией ребёнка на манипуляцию и невозможностью правильно провести процедуру [11].
Во-вторых, на достоверность может повлиять несоблюдение условий хранения и транспортировки биоматериала [12]. Поэтому оценка результатов микробиологического исследования сложна и неоднозначна.
Диафаноскопия
Устаревший неинвазивный метод диагностики синусита верхнечелюстной пазухи. Проводится с помощью специальной лампы. Если полость воздушна, то пазуха будет подсвечиваться красным цветом. [5]. Если в пазухе содержится гной, то свечение становится чёрным.