Почему гниют зубы у взрослых
Развитие кариозного процесса и иных стоматологических болезней происходит при разных обстоятельствах, среди которых:
- Недостаточное соблюдение гигиены полости рта или полное ее отсутствие.
- Неполноценное питание, сопровождающееся развитием избытка или дефицита микроэлементов и витаминов в организме.
- Несоблюдение правил приема пищи: пережевывание очень холодной или очень горячей пищи, комбинирование горячего и холодного, раскусывание очень твердых продуктов.
- Нарушение обменных процессов в организме.
- Эндокринные болезни и временные гормональные сбои, из-за которых ослабевают защитные свойства слюны.
- Патологические процессы, происходящие при беременности и связанные с оттоком полезных веществ от материнского организма к формирующимся тканям плода.
- Слабая активность иммунитета.
- Наследственная предрасположенность и неправильное формирование зубочелюстного аппарата.
- Действие никотина и алкоголя.
- Действие токсических веществ при неблагоприятной экологической обстановке или вредных условиях труда.
- Инфекционные процессы вследствие травм.
- Наличие не долеченных инфекционных процессов в любой части организма.
При посещении стоматолога редко можно услышать, отчего именно развилась та или иная дентальная болезнь. Чаще всего неблагоприятные факторы действуют на зубные ткани комплексно и в течение длительного времени.
Почему гниют зубы у детей
Зубы сгнивают не только у взрослых, но и у детей. Кроме описанных причин, на детские зубки влияют дополнительные факторы, которые часто возникают по вине родителей:
- Неправильное питание матери при беременности, из-за чего формирование костной и зубной ткани плода проходит с отклонениями.
- Действие токсинов и лекарственных препаратов, которые попадают в организм матери при курении, приеме алкоголя или самолечении.
- Длительное пользование пустышками и бутылочными сосками.
- Ночное кормление – ночью частицы пищи надолго задерживаются во рту и загнивают из-за жизнедеятельности бактерий.
- Позднее и неправильное приучение детей к соблюдению гигиены.
- Употребление большого количества сладостей, остатки которых создают во рту благоприятнейшие условия для размножения микробов.
Симптомы гниения зубных тканей
Человек может узнать о том, что у него начал гнить зуб, слишком поздно – когда процесс разрушения тканей начнет развиваться в полную силу и уже причинит большой вред дентину и пульпе. Основные симптомы гнойного процесса таковы:
- Появление пятен на верхушке коронки или в области шейки, если гниет корень зуба. Если зуб гниет изнутри (от корневых каналов), то начальные стадии некроза можно обнаружить только с помощью рентгена: видимая поверхность коронки чернеет на более поздних этапах гниения.
- Деформация зубной поверхности, появление дыр.
- Гнилостный, тухлый запах от разрушающихся тканей, обусловленный зловонными продуктами жизнедеятельности бактерий, которые вызывают процесс гниения.
- Появление непривычного, неприятного привкуса во рту из-за попадания в ротовую полость гноя из кариозной полости или пульповой камеры.
- Появление и постепенное усиление боли ноющего характера.
- Повышение температуры.
- Усиленное накопление налета с патогенной микрофлорой не только на зубном ряду, но и на поверхности языка или миндалин.
Если зуб сгнил под корень, его коронка может полностью рассыпаться. На фоне разрушения гнилого корня зуба у больного могут участиться головные боли.
Сохранение зубов с переломом корней
Первичные переломы корней (ППК), которые традиционно называют «вертикальными переломами корней», определяются как «полный или неполный перелом, который сформировался в области корня зуба на любом его уровне, и обычно имеет щечноязычное направление». Логично, что такое определение ППК основывается на его анатомической локализации.
Поскольку почти все зубы с ППК предварительно пролечиваются эндодонтически, достаточно аргументировано предположить, что существует некая связь между особенностями проведения эндодонтического вмешательства и развитием ППК. Основываясь на природе возникновения ППК, было предложено следующее их определение: «осложнение эндодонтического лечения, которое характеризуется полным или неполным переломом тканей зуба, начинается в структуре корня на разных его уровнях, и обычно распространяется в щечно-язычном направлении». Принципиально важно понимать, что хоть ППК и является осложнением эндодонтического лечения зуба, это не свидетельствует о том, что ППК непосредственно связано с каким-либо видом врачебной ошибки в ходе выполнения процедуры. И хотя ошибки лечения и могут привести к осложнению в форме перелома, но не все переломы корня спровоцированы процедурными ошибками стоматолога, а некоторые из переломов развиваются даже после проведения полностью адекватного лечения корневых каналов. Учитывая, что ППК развивается как среди зубов после проведения качественного эндодонтического вмешательства, так в структуре зубов после некачественной обработки каналов, можно сделать вывод, что расширенная дефиниция ППК включает в себя как чисто клинические, так и медицинско-правовые аспекты оценки качества эндодонтических вмешательств.
Уровень распространения ППК достигает 11-30%. В недавнем исследовании Yoshino и коллег, проведенном в 2015 году, было обнаружено что высокий уровень распространения ППК является основной причиной удаления эндодонтически пролеченных зубов. В ходе анализа 736 зубов из 24 различных клиник авторам удалось установить, что 626 из них были удалены на протяжении 6 месяцев после лечения, при этом 233 зуба были экстрагированы в результате диагностики ППК (31,7%). Анатомически ППК часто развиваются сбоку от стенки корневого канала к внешней поверхности корня. Неполные переломы распространяются только на одной стороне поверхности корня, а полные – в обоих направлениях, поражая две поверхности. Изредка это приводит к расщеплению корня на отдельные сегменты.
Своевременная диагностика и правильное лечение подобных осложнений имеют решающее значение для предотвращения потери альвеолярной кости, что может осложнить проведение дальнейших манипуляций, в том числе и возможность проведения дентальной имплантации. Однако клиническая и рентгенологическая диагностика ППК является довольно сложной, и в некоторых случаях установить правильный диагноз удается лишь в ходе непосредственной визуализации корня после хирургической сепарации лоскута (фото 1).
Фото 1. Постановка диагноза перелома корня зуба в ходе непосредственной визуализации после сепарации лоскута.
Традиционно зубы с ППК считались безнадежными с точки зрения функционального прогноза. Подходы к возможному лечению ППК включали реплантацию зуба после бондинга двух сломанных сегментов, однако подобные подходы не являются достаточно доказательными для реализации их в повседневной клинической практике. Следовательно, оставшейся альтернативой лечения оставалась экстракция.
На протяжении многих лет между клиницистами продолжается дискуссия на предмет того, стоит ли стараться максимально сохранить скомпрометированный зуб, или же лучше его удалить и сразу приступать к этапу дентальной имплантации. В последние годы, учитывая уровень распространения периимплантационных осложнений, было предположено, что лечение собственных зубов, даже компрометированных переломом, является более простым и предсказуемым по сравнению с лечением периимплантита, проблема которого в современной стоматологической практике продолжает прогрессивно возрастать.
В последние годы также было предложено ряд новых алгоритмов, включая перспективные альтернативы лечения зубов с ППК, которые до сегодня традиционно направлялись на экстракцию. Эти уникальные одиночные методы лечения зубов с переломами корней находятся на начальной стадии их развития и усовершенствования, а данные о них, главным образом, базируются на одиночных публикациях. Тем не менее, современная эндодонтия предлагает ряд технических средств по типу аппаратов для увеличения и освещения, а также набор современных материалов таких как биокерамические цементы, которые расширяют возможности для реставрации зубов с переломами корней при правильном выборе соответствующих клинических случаев с четким пониманием разницы между тем, какой зуб еще можно сохранить, а какой уже нет. В данной статье будут рассмотрены современные возможности лечения зубов с ППК.
Важность выбора клинического случая для лечения
Современная эндодонтия предоставляет множество вариантов лечения, которые позволяют сохранять скомпрометированные зубы. Тем не менее, ППК по-прежнему представляют собой сложную диагностическую и лечебную задачу для стоматологов, ведь именно из-за перелома корней приходиться удалять большинство эндодонтически пролеченных зубов. Кроме того, с развитием современных вариантов эндодонтического лечения появились новые дилеммы относительно функционального прогноза пролеченных зубов. Темой дискуссии остается решение о возможном сохранении скомпрометированного зуба с ППК или же его экстракция с восстановлением участка адентии посредством дентального имплантата. Традиционно считалось, что чем быстрее удалить зуб с переломом корня – тем лучше, ведь наличие такового в челюсти провоцирует развитие воспаления, которая, распространяясь на область пародонта, провоцирует формирование деструктивного дефекта кости. В таких условиях потеря кости, в свою очередь, компрометирует прогноз будущего имплантата, который может быть установлен на месте проблемного зуба. Однако каждый отдельный клинический случай следует оценивать объективно, так как некоторые данные показали, что при адекватном выборе подходящей клинической ситуации, зубы, пораженные переломом корня при ограниченном его распространении, не провоцируют развития воспаления в окружающем пародонте на протяжении довольно длительного периода времени. Выбор клинических случаев ППК, подходящих для консервативного лечения, должен основываться на данных доказательного протокола с учетом полноты проведённой диагностики и имеющихся терапевтических возможностей.
Стоматолог при этом также должен учитывать эстетические потребности пациента, продолжительность функционирования пролеченного зуба и расходы, требующиеся для его восстановления. При принятии решений о возможном консервативном лечение зубов с ППК следует учитывать не только эндодонтические аспекты, но и пародонтальные, протетические и эстетические составляющие реабилитации пациента. Многие факторы, такие как локализация зуба, наличие предрасполагающего заболевания пародонта, тип корональной реставрации и возможности использования современных эндодонтических материалов и инструментов должны учитываться врачом на этапе оценки рисков и преимуществ консервативного лечения зубов с переломом в области корня.
В случаях развития ППК в многокорневых зубах, необходимости в сохранении корня с переломом может и не быть, поскольку его попросту можно ампутировать. С однокорневыми же зубами ситуация состоит иначе, и функциональный прогноз таковых зависит от адекватного выбора метода лечения. Предрасположенность к пародонтальной патологии негативно влияет на прогноз зубов с ППК. Таким образом, в ходе первичной диагностики зубов с переломом корней нужно тщательно оценить факт наличия и степень тяжести возможного смежного пародонтального поражения.
Невозможность сохранить зуб (даже если таковой с переломом корня) в зубном ряду значительно уменьшает показатели эстетического профиля пациента. И хотя в большинстве клинических случаев имплантаты приживаются абсолютно без проблем и успешно служат на протяжении многих лет, но долгосрочный прогноз таковых также обязательно должен включать параметры достигнутой эстетической реабилитации. Ведь если происходит дезинтеграция имплантата во фронтальном участке, то нарушается эстетической профиль не только непосредственной области имплантации, но и всего эстетического профиля, скорректировать который впоследствии довольно сложно.
Не следует забывать, что в случаях сохранения зубов с ППК, в области таковых часто развиваются рецессии десен и альвеолярная потеря окружающей костной ткани. Особенно часто подобные симптомы развиваются у пациентов с тонким биотипом пародонтальных тканей. Таким образом, тщательная оценка эстетико-периодонтальных параметров должна являться обязательной составляющей планирования комплексного алгоритма лечения пациентов с ППК.
На долгосрочный прогноз функционирования пролеченных зубов с ППК также влияют протетические параметры: например, отношение коронки к корню, количество витальных структур зуба и наличие/отсутствие феррула зуба. По сути, адекватная реставрация коронки – это еще один из важнейших факторов, влияющих на выживаемость зуба после лечения. Кроме того, из-за отсутствия патогномоничных рентгенографических признаков или клинических симптомов ППК прогноз будущего функционирования компрометированной единицы зубного ряда может быть оценен только после завершения реставрации ее корональной части соответствующей супраструктурой.
Альтернативы лечения
Если сохранение зуба с ППК является первоначальной задачей комплексного лечения пациента, для реализации данной цели врач может использовать ряд хирургических и консервативных подходов, среди которых ампутация корня или гемисекция, апикоэктомия с резекцией переломанного корня коронально относительно линии перелома, выполнение процедуры реплантации, сепарация лоскута и реставрация области. Несмотря на вариативность подходов на протяжении последних десятилетий отмечалось изменение тенденции к последующему эффекту после лечения: если раньше большинство пролеченных зубов с ППК все в конце концов приходилось удалять, то сейчас увеличился показатель их выживаемости на протяжении всего периода мониторинга.
Ампутация корня или гемисекция
При диагностике ППК в структуре многокорневого зуба наиболее логичной опцией для лечения является хирургическая ампутация переломанного корня. Примерно сто лет назад в 1884 году Farrar предложил хирургический подход, который предусматривал резекцию одного из корней проблемного зуба и пломбирование эндопространства оставшегося. При этом Farrar в разных клинических случаях проводил резекцию корня на разных уровнях, таким образом, иногда оставляя в деснах лишь короткий «обрезок» твёрдых тканей (фото 2).
Фото 2. Процедура ампутации корня в ходе выполнения хирургического эндодонтического вмешательства.
a. У пациента отмечалось наличие свища в области верхнего моляра. После диагностики был поставлен диагноз хронического апикального абсцесса. b. Во время выполнения хирургического вмешательства был удален мезио-щечный корень. c. Через два года после операции зуб не демонстрировал наличия никаких симптомов, а в области ампутации отмечалось наличие замещающих твердых тканей.
В своем исследовании Anitha and Rao (2015) сообщили, что процедура резекции корней с целью удаления фрагмента треснутого корня является полностью предсказуемой для относительного прогноза сохранения оставшейся части зуба. Но снова-таки для достижения успешных результатов вмешательства нужно тщательно подходить к выбору клинического случая с учетом состояния пародонта и дизайна будущей протетической конструкции. В зависимости от конкретных клинических условий, процедура резекции имеет несколько подтипов и модификаций, например, резекцию можно расширять и в части коронки, а в отдельных случаях ее проводят вместе с ортодонтической экструзией оставшейся части зуба. Ампутация корня, или же гемисекция более показана для верхних или нижних моляров в случаях, когда сломан только один из корней. С учетом состояния пародонта и локализации линии перелома резекцию можно выполнять на разных уровнях, при этом иногда удается сохранить даже корональную часть корня, которую впоследствии пломбируют. В случаях же слитых корней, проводить процедуру ампутации не рекомендуется. Следует также отметить, что, хотя в молярах нижней челюсти и можно провести ампутацию корня, но более предсказуемой для данных зубов является процедура гемисекции или резекции. Большая длина корня и короткое расстояние между зубами в области их фуркации негативно влияют на хирургический прогноз резекции, поскольку в подобных случаях выполнение данной процедуры чисто технически усложняется.
Цементация области перелома корня с дальнейшей реплантацией
Во многих публикациях клинических случаев сообщалось о попытках цементации области перелома корня с дальнейшей реплантацией зуба, которые демонстрировали довольно вариативные результаты при долгоросрочном мониторинге. Hayashi и коллеги в 2004 году описали случай лечения ППК посредством восстановления области перелома композитом, который бондировали к стенкам зуба, после чего последний снова реплантировали в лунку. В 18 из 26 проанализированых случаев зубы продолжали успешно функционировать еще на протяжении 4-76 месяцев. При этом авторы отметили, что лечение зубов с переломом, который распространялся более чем на две третьих длины от области шейки зуба до области апекса, а также восстановление дистальных зубов, является менее успешным по сравнению с другими клиническими случаями.
Nizam и коллеги в 2016 оценили результаты 21 реплантированного зуба, которые предварительно были экстрагированы и восстановлены в области ППК посредством композитного цемента. После реплантации все зубы шинировали к рядомстоящим зуубам. Авторы сообщили, что из 21 пролеченного зуба 2 были экстрагированы на протяжении первого же месяца после лечения. Показатели пародонтальных индексов (индекса налета, десневого индекса, глубины зондирования и уровня клинического прикрепления), а также периапикального индекса (PAI) в области пролеченных зубов через 12 месяцев после операции были значительно ниже по сравнению с исходной ситуацией. Учитывая полученные данные, авторы резюмировали, что выполнение адгезивной цементации и преднамеренной реплантации зубов с ППК может быть относительно эффективным только в случаях лечения однокорневых зубов верхней челюсти.
Kawai и Masaka 2002 предложили модифицированный метод реплантации зубов с ППК после восстановления участка перелома, при этом поворачивая зуб на 180 градусов относительно исходного положения. Таким образом удается репозицировать линию перелома ниже уровня костного покрытия и пародонтальных связок, минимизируя риск развития осложнений. Другие авторы (Hadrossek и Dammaschke 2014) представляли случаи ретроградного пломбирования корней с переломом посредством кальций-силикатного цемента (биодентина).
Хотя преднамеренная реплантация зубов и может рассматриваться как предсказуемый метод лечения в некоторых клинических случаях, однако само по себе восстановление линии перелома каким-либо материалом является довольно спорным терапевтическим подходом. Ведь для подобного лечения зуб сначала нужно экстрагировать, при этом не спровоцировав какой-либо его сегментации на части в ходе удаления. Проблемным также остается аспект развития резорбции после реплантации. Таким образом, противопоказанием к проведению реплантация является такое состояние зубов, при котором они не могут быть беспечно извлечены, или же их пародонтологический статус является компрометированным. Также подобную манипуляцию не рекомендуется проводить среди пациентов с тяжелыми соматическими заболеваниями.
Цементация перелома корней после сепарации лоскута
Более чем два десятилетия назад Selden (1996) описал лечение зубов с неполными ППК посредством использования стеклоиономерного цемента и костного трансплантата. Однако в итоге, автор сообщил о том, что все шесть случаев, пролеченные таким образом, в конце концов продемонстрировали неуспешные результаты. В данное время, используя возможности освещения и увеличения, врач владеет большим наборов методов для работы с корневой системой зуба, что позволяет добиться высокой точности проведенных ятрогенных вмешательств. Современные эндодонтические материалы, например, такие как минерал-триоксид-агрегат (MTA), уже неоднократно использовались врачами для восстановления участков переломов корней. Протокол подобного лечения предусматривает формирование канавки вдоль линии разрушения, которую в дальнейшем герметизируют посредством MTA. Taschieri и коллеги в 2010 году проводили анализ результатов лечения передних зубов верхней челюсти, у которых был диагностирован перелом корня. Зубы с глубокими пародонтальными карманами и рентгенологическими признаками периапикальных поражений были исключены из исследования. В ходе лечения проводилась сепарация лоскута, по ходу линии перелома ультразвуковым инструментом формировали канавку, которую потом заполняли МТА. Имеющейся костный дефект выполняли кальций сульфатным материалом. Через 33 месяца 5 из 7 первично пролеченных зубов продемонстрировали успешные результаты, остальные же 2 пришлось удалить в процессе мониторинга. Floratos и Kratchman в 2012 попытались пролечить посредством аналогичного вмешательства 4 дистальных зуба. После сепарации лоскута авторы проводили скошенную резекцию корня, а резидуальную его часть заполняли МТА. Область остеотомии перекрывали коллагеновой мембраной, и наблюдали пролеченные зубы на протяжении 8-24 месяцев. Полученные результаты были классифицированы как успешные (Floratos и Kratchman 2012). В своем недавнем исследовании Taschieri (2016) сообщил о случае лечения левого центрального резца верхней челюсти, в области которого был диагностирован неполный перелом корня. После сепарации лоскута врач подтвердил наличие перелома. Сломанная часть корня была удалена, а область дефекта заполнили плазмой, обогащенной тромбоцитами. Через 24 месяца зуб оставался бессимптомным. Авторы предположили, что подобный хирургический подход может быть успешно использован при лечении эндодонтически-пародонтологических поражений, связанных с неполным ППК. Несмотря на то, что большинство отчетов демонстрируют многообещающие результаты, сепарация лоскута сама по себе уже чревата риском возможного формирования десневого рубца и потенциальным риском дальнейшего развития рецессии. Также подобная манипуляция может спровоцировать и чрезмерную убыль кости в области хирургического вмешательства. Учитывая подобные осложнения, перед проведением подобных манипуляций следует тщательно оценить потенциальные риски, особенно если вмешательство проводиться в эстетически значимой области.
Выводы
Для того чтобы решить, что делать с зубом, у которого имеется перелом корня, нужно учесть ряд определенных факторов, которые влияют на успешность возможного алгоритма лечения. Выбор ведь, по сути, прост – зуб можно или удалить и восстановить участок адентии посредством имплантата, или же зуб можно попытаться спасти. Несмотря на то, что экстракция зубов с переломом корня остается методом терапевтического выбора, новые эндодонтические инструменты и материалы позволяют врачу побороться за прогноз проблемной единицы зубного ряда. Для формулирования какого-либо доказательного вывода об алгоритме выбора подходящего метода лечения зубов с ППК требуется проведение ряда дополнительных исследований, которые позволят однозначно оценить прогноз функционирования восстановленных зубов в долгосрочной перспективе.
Авторы: Eyal Rosen, Ilan Beitlitum, Igor Tsesis
Чем опасны гнилые зубы, последствия для организма
Многие люди игнорируют процесс гниения зубов, если он не сопровождается выраженными болезненными ощущениями. Но последствия кариозного процесса могут быть непредсказуемыми и опасными. При наличии гнилых зубов могут развиться следующие осложнения:
- Разрушение костной ткани опорно-двигательной системы.
- Эндокардит – воспаление оболочки сердца.
- Воспалительные патологии почек.
- Инфекции ЛОР-органов.
- Психологические комплексы из-за дискомфорта при общении и неудовлетворенности внешним видом зубного ряда.
- Гнойно-воспалительные болезни в десне (абсцессы, флегмоны) и как результат – распространение инфекции по всему организму, приводящее к общей интоксикации.
Здоровье молочных зубиков сильно отражается на состоянии зачатков постоянных. Поэтому, если ничего не делать при гниении молочных зубных тканей, в будущем у ребенка могут возникнуть большие проблемы с формированием постоянного зубного ряда.
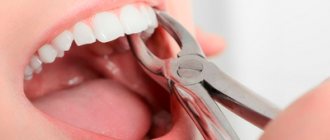
Как происходит удаление полностью разрушенного зуба?
Процедура удаления зубов знакома многим с детства: используя специальные щипцы, хирург вырывает зуб из десны натренированным движением. Разумеется, взрослому человеку потребуется введение анестетика: удаление молочных зубов сопряжено с гораздо меньшим усилием, поскольку зуб едва держится в лунке. Поэтому то, как удаляют разрушенный зуб детям, не похоже на процедуру в стоматологическом кабинете для взрослых: иногда это значительно сложнее и требует разреза дёсен. Так же, как и в случае удаления корней зуба.
Что делать, если гниют зубы
Гниль, находящаяся внутри зуба, опасна для всего организма. Поэтому при первых признаках гниения зубных тканей следует идти на прием к дантисту.
До оказания первой медицинской помощи рекомендуется:
- Ополаскивать рот травяным отваром, оказывающим противовоспалительное и противомикробное действие. Лучше взять ромашку, шалфей.
- Осуществлять полоскание рта аптечным антисептиком: Хлоргексидином, Мирамистином.
- Тщательно чистить поверхность зубного ряда, чтобы предотвратить накопление мягкого налета и его превращение в твердый зубной камень: под его поверхностью бактерии размножаются и портят эмаль еще быстрее.
- Нельзя пытаться самостоятельно удалить гной, ковыряя эмаль острым предметом. Такое действие спровоцирует еще большее разрушение поврежденных тканей.
- На стороне челюсти, где расположен гнилой зуб, лучше ничего не жевать, чтобы пища не проникала в кариозные дырки.
- После еды нужно выполаскивать остатки кусочков пищи слабым солевым раствором или кипяченой водой.
Может ли болеть мертвый зуб?
Появление боли в мертвом зубе зависит от стадии, на которой прогрессирует некроз. В самом начале болевые ощущения обычно отсутствуют. На переходном этапе может появиться уже упомянутая пульсирующая зубная боль. Она является следствием задержки гнойного экссудата и обычно усиливается в положении лежа. После его прекращения происходит полный некроз пульпы зуба.
Боль также может возникнуть в результате стоматологического лечения. Если стоматолог установит на зуб слишком большую протезную коронку, велика вероятность перегрузки зуба и возникновения периапикальных изменений. В такой ситуации боль обычно возникает во время жевания. Она может быть легко устранена при следующем посещении стоматолога путем укорачивания коронки.
Лечение в стоматологии
Подлежит ли зуб лечению, зависит от тяжести кариозного процесса, поэтому сперва врачи назначают пациентам рентген. Если ситуация не критическая, и стоматолог может спасти зуб от гниения, он тщательно очищает его от накопленных отложений (налета и камня) и приступает к лечению:
- Выполняется анестезия.
- Все пораженные кариозным процессом участки эмали удаляются, гниющая пульпа тоже должна быть извлечена.
- Зубная полость омывается антисептиком.
- Целостность поверхности восстанавливается пломбировочным материалом. После установки и затвердевания пломбы пациент обязательно проверяет прикус: если ощущается дискомфорт, лишний слой пломбировочного материала нужно удалить.
Зубы, гниющие от десны, лечатся таким же способом, но для их пломбирования обычно применяются фотополимерные материалы. Они быстро застывают, отличаются повышенной прочностью и высокой эстетичностью.
Стоматолог может прописать антибиотик, который предупредит распространение инфекции по организму. При сильных болях назначается анальгетик.
Существуют методы, с помощью которых можно предупредить поражение зубных тканей кариесогенными бактериями. Почти во всех клиниках стоматологии проводится реминерализация – укрепление структуры эмали специальными препаратами. В больнице или дома можно провести фторирование – насыщение эмали фтором.
Каковы причины образования мертвого зуба?
К наиболее частым причинам образования мертвого зуба относятся, прежде всего, кариес и механические травмы. Однако первая причина встречается гораздо чаще. Бактерии, появляющиеся при образовании кариозных полостей, несут ответственность за гибель зуба. Они производят много токсичных веществ. Эти вещества затем приводят к постепенному и со временем необратимому повреждению пульпы зуба. На первой стадии воспаляется пульпа и возникает пульпит. Со временем, при постоянном углублении кариозных полостей, слой дентина, окружающий пульпу, начинает сокращаться. И вредные бактерии получают более легкий доступ для поражения пульпы. На последующих стадиях происходит обострение пульпита, который со временем становится необратимым, после чего пульпа отмирает.
Еще одна причина образования мертвого зуба — механические травмы. К наиболее распространенным из них относятся падения, удары и выбивание зуба. Это может привести к нарушению кровотока в пульпе, что снижает доступность всех питательных веществ и кислорода. Клетки погибают, а вместе с ними необратимо погибает и пульпа.
Нужно ли удалять гнилые зубы
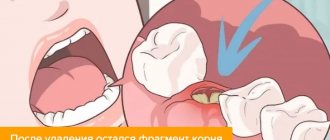
Если зубной корень или коронка полностью сгнили, их невозможно восстановить. Такой зуб нельзя оставлять в челюсти, чтобы его гнойное содержимое не распространялось на окружающие ткани. При наличии гниения в корневых каналах нет возможности сделать и искусственные коронки, так как они не смогут зафиксироваться на разрушенных тканях. Поэтому в запущенных ситуациях стоматологи назначают удаление гнилого зуба, и отказываться от этой операции нельзя. После удаления может быть назначен курс антибиотиков.
Чтобы зубы не сгнили, надо регулярно следить за их состоянием. Для сохранения здоровья зубов нужно придерживаться полноценного питания и соблюдать гигиену полости рта, а также своевременно лечить любые стоматологические и внутренние заболевания. Гнойные процессы крайне опасны, поэтому, если кариозный процесс перешел в запущенную стадию, не стоит отказываться от удаления больного зуба.
Как восстановить разрушенный зуб?
При сохранении корня возможно проведение реставрации зуба, которая представляет собой восстановление его прежней формы при использовании искусственных материалов. Ткань такого зуба не будет живой, однако выглядит естественно и обладает высокими прочностными характеристиками. К современным материалам, используемым для восстановления разрушенных зубов, относятся виниры и композитные пломбировочные материалы, обладающие натуральным оттенком, не выделяющим искусственный зуб на фоне прежних.
Как предотвратить неприятности
Намного проще предотвратить данную ситуацию, чем ее решить. Профилактические мероприятия крайне просты. Достаточно соблюдать несколько важных советов:
- Возьмите за правило – каждые шесть месяцев ходить на профилактические осмотры к стоматологу.
- Хотя бы раз в год следует избавляться от зубного камня и скопившегося налета (это делается в кабинете стоматолога).
- Гигиенические мероприятия должны производиться качественно и регулярно (не менее двух раз в день).
- Питание должно быть полноценным и разнообразным, чтобы организм не испытывал дефицита полезных микроэлементов.
- Старайтесь пить только фильтрованную воду.
- Как можно скорей откажитесь от курения.
- Производите лечение зубов своевременно.
Лечение при тяжелых поражениях коронки
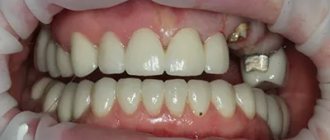
Если кариес поражает более 50% резца или клыка, установить пломбу не получится. После устранения кариозных участков пациента отправляют к ортопеду для установки ортодонтической конструкции: мостовидного протеза, коронки, винира или люминира. Они позволяют скрыть косметический дефект, появившийся после болезни.
Если зуб полностью разрушен кариесом, но остался корень, врач устанавливает штифт и коронку. При полной потере зуба потребуется установка импланта. Это одна из самых дорогостоящих стоматологических процедур.
Виды по локализации патологического процесса
Кариес передних зубов по локализации бывает:
- Пришеечный: начинается кариес возле шейки в области десны или под ней. Основная причина возникновения — плохая гигиена ротовой полости.
- Межзубный: кариозное поражение наблюдается между двумя резцами. Часто эта разновидность болезни возникает при маленьком промежутке между ними. Здесь застревают остатки пищи, которые разлагаются и вызывают поражение эмали.
- Фиссурный: поражает углубления на кончиках зубов. Обычно эта форма заболевания развивается на молярах, а не на резцах и клыках.
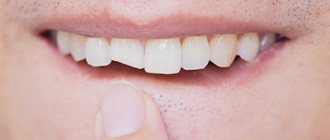
Чаще всего кариес передних зубов является межзубным. Если его не лечить, пятно распространяется на оба резца. Если запустить болезнь, между зубами образуется дыра, заделать которую будет сложно. В любой момент эмаль и твердые ткани могут расколоться на несколько частей.
Виды кариеса резцов по форме протекания
По форме протекания выделяют следующие разновидности кариеса:
- Острый: развивается стремительно, за 10-14 дней болезнь проходит начальный, поверхностный и средний этапы.
- Хронический: протекает медленно, постепенно разрушая эмаль и окрашивая ее в темный цвет. Такую форму кариес приобретает, когда основные факторы, которые спровоцировали болезнь, уже не воздействуют на организм, но лечение оказано не было.
- Множественный: кариес возникает в нескольких местах на одном зубе или на разных зубах.
- Вторичный: образуется под установленной пломбой.
При этом вторичный или множественный может протекать как в острой, так в хронической форме. У некоторых людей кариес практически не проходит, но и не беспокоит их болью или другими симптомами. Однако зубы у них медленно разрушаются, повышается риск их удаления.
Лечение кариеса передних зубов у детей
Лечение кариеса у ребенка и взрослого проходит по одинаковым этапам. Однако детей лечить сложнее, потому что они боятся докторов. Родители должны правильно настроить малыша на визит к врачу. Опытные стоматологи, чтобы избавить его от страха, превращают лечение в игру.
Некоторые родители считают, что лечить молочные зубы не нужно, так как они все равно выпадут. Однако такое мнение ошибочно. Кариес может распространиться на мягкие ткани и связки, что впоследствии скажется на состоянии коренного зуба.
Виды кариеса передних зубов
Кариес на резцах классифицируется по нескольким основаниям. Так, по степени развития он бывает:
- Начальным. На поверхности эмали можно заметить неестественное белое пятно, которое является следствием вымывания минералов с этого участка зуба. На этом этапе кариес лечат с помощью реминерализации — восстановления баланса минералов в структуре эмали.
- Поверхностным. Если оставить без внимания начальную стадию болезни, белое пятно начинает темнеть и становится шершавым на ощупь. Отмечается повышенная чувствительность к сладкому и кислому, к холоду.
- Средним. На зубе образуются полости темно-желтого или коричневого цвета. Их размеры и форма могут быть разными. Отсутствие лечения приводит к разрастанию патологических участков.
- Глубоким. Последняя стадия кариеса, которая сопровождается разрушением твердых тканей. Зуб может расколоться на несколько частей. Темное пятно распространяется по всей поверхности эмали, проникая в дентин, поэтому болезненные ощущения усиливаются. Зуб может болеть просто так, без воздействия на него едой и напитками.
Желательно избавиться от кариеса на передних зубах на начальной или поверхностной стадии, потому что в этой области челюсти он быстро прогрессирует.
Диагностика
Обнаружить кариес на начальной стадии самому удается не всегда, так как он может локализоваться с обратной стороны зуба. Поэтому стоматологи рекомендуют приходить на осмотр ротовой полости каждые полгода. В ходе диагностики врач применяет метод окрашивания детектором. Он позволяет отличить кариес от других схожих заболеваний: флюороза, гипоплазии эмали, тетрациклиновых зубов и пр.
Также дантист может провести зондирование кариозной полости, чтобы оценить реакцию нерва на воздействие. При подозрении на глубокий кариес пациента отправляют на рентген челюсти. После обследования определяется тип лечения.
Какие могут быть последствия?
Осложнения и последствия могут быть неутешительны. Потеря зуба – это не самое страшное, к чему может привести гнилой зуб. Обильное скопление патогенных микроорганизмов часто провоцирует проблемы с организмом и нарушает работу внутренних органов. Рассмотрим ряд самых частых проявлений:
- Заражение крови.
- Воспаление мозговых оболочек.
- Постоянные головные боли.
- Нарушение сна.
- Проблемы с желудочно-кишечным трактом.
- Отсутствие или значительное снижение аппетита.
- Поражение соседних зубов.
Причины депульпации
Существует ряд показаний к удалению зубного нерва. Депульпацию, чаще всего, проводят в следующих случаях:
- при обширных кариозных поражениях, затрагивающих зубной нерв;
- развитие инфекции в зубном канале;
- механические повреждения пульпы;
- в процессе подготовки к протезированию– удалению может подлежать даже здоровая пульпа, это необходимо для исключения риска развития повторного воспаления в зубе после установки ортопедической конструкции.
Процедура удаления пульпы из зуба выполняется в следующей последовательности: 1. На основе сделанного рентгеновского снимка врач определяет строение и размер зубных каналов. 2. Вводится местная анестезия. 3. Удаляется пульпа сначала в коронковой, а затем и в корневой части зуба. 4. Зубные каналы без пульпы тщательно обрабатываются раствором антисептика. 6. После обработки каналы пломбируются. 7. Чаще всего, в дальнейшем на зуб устанавливают временную пломбу, которая позже подлежит замене на постоянную.
Классификация по Блэку
Американский стоматолог Грин Блэк разработал собственную классификацию кариеса, разделив его на классы:
- 1-го класса: кариозное поражение локализуется в фиссурах;
- 2-го класса: патологический очаг локализуется между молярами;
- 3-го класса: кариес поражает участки между резцами и клыками;
- 4-го класса: болезнь развивается по краям передних зубов;
- 5-го класса: в зону поражения попадает пришеечная область;
- 6-го класса: кариес затрагивает режущие края передних зубов.
В ходе диагностики врач определяет степень и разновидность кариеса передних зубов, на основе которых подбирает лечение.