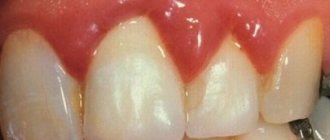
Деминерализация зубов — широко распространенная проблема как среди взрослых, так и среди детей. Она не только ухудшает внешний вид зубного ряда, но и является предпосылкой к развитию кариеса, его начальной стадией. Деминерализация эмали зубов — патологический процесс потери зубной тканью минеральных компонентов, вследствие чего возникает тусклость, гиперчувствительность, хрупкость зубов, шероховатость, пористость их поверхности, нередко наличие трещин (фото далее). Основной признак патологии — наличие на поверхности зубов матовых белых, слегка сероватых, или коричневатых пятен различной величины, которые располагаются в большинстве случаев в пришеечных областях, но могут покрывать и всю коронку (фото далее). Из-за наличия таких пятен патологию называют еще очаговая деминерализация эмали.
В данной статье расскажем, по каким причинам возникает очаговая деминерализация эмали, как она выглядит на фото, какими особенностями отличается у детей, а также познакомим с методами лечения и что нужно делать при этом заболевании.
Что такое деминерализация зубов
Твердость зубной эмали обеспечивается содержанием в ней неорганических веществ. Главным образом, это гидроксиапатит, состоящий из атомов кальция и фосфатов. Прочности эмали добавляет и фтор, защищающий ее от пагубного воздействия кислот и микробов.
Под деминерализацией понимают потерю эмалью минералов. При таком процессе зубы становятся тусклыми и хрупкими. Эмаль истончается и становится чувствительной. Развивается гиперестезия – повышенная чувствительность зубов к горячей, холодной или кислой пище. Кроме того, потеря минералов увеличивает риск развития кариеса. Такие зубы становятся легкой добычей для бактерий.
Прогноз развития
В условиях правильного питания и коррекции гигиены у 20-30% пациентов разрушение эмали прекращается самопроизвольно, эмаль восстанавливается естественным путем.
В остальных случаях потеря минералов ведет к развитию кариеса: поражение начинает прогрессировать со стадии очаговой деминерализации. В среднем от самого начала процесса и до появления кариозной полости проходит 12-18 месяцев.
При своевременном лечении кариес может не развиться, зубы удастся сохранить целыми и здоровыми.
Очаговая потеря минералов – единственная обратимая стадия кариеса.
Симптомы деминерализации зубов
К основным симптомам деминерализации относятся:
- потеря влажного блеска у эмали;
- шероховатость на поверхностях зубов;
- появление матовых пятен на зубах;
- окрашивание матовых пятен пищевыми пигментами или красителями;
- хрупкость (пористость) эмали.
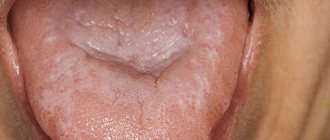
Деминерализация у взрослого: фото
Причины деминерализации зубов
Основной механизм возникновения патологии лежит в действии кислот. При этом разрушительный процесс протекает по 2 сценариям:
- при действии кислот извне;
- при образовании кислот в полости рта.
В первом случае, когда человек употребляет много кислой пищи или напитков (например, фруктовые соки, уксус) поверхностный слой эмали истончается по всей площади зуба. В случае кислот, образованный кариесогенными бактериями полости рта, происходит подповерхностная деминерализация отдельных очагов/пятен. Поэтому очаговая деминерализация у детей и взрослых – явный признак начавшегося кариеса.
Среди факторов, способствующих деминерализации, выделяют:
- Недостаточная гигиена ротовой полости – основной фактор, способствующий потере минералов.
- Чрезмерное увлечение углеводистой пищей – сладостями, сладкими газировками, соками, мучными изделиями. Бактерии перерабатывают углеводы, образуя органические кислоты – молочную, пировиноградную, уксусную, яблочную и другие.
- Наличие стоматологических заболеваний.
- Ношение протезов и иных ортодонтических конструкций.
- Нарушение прикуса и иные проблемы с зубным рядом.
- Гормональные изменения, способствующие вымыванию минералов из зубов и костей. Чаще всего это касается женщин во время беременности и в период климакса.
- Заболевания обмена веществ, например, сахарный диабет.
- Болезни желудочно-кишечного тракта, ухудшающие усвоение полезных веществ, в частности, минералов.
- Глистные заболевания, при которых значительную часть питательных веществ и микроэлементов потребляют паразиты.
- Вредные привычки – курение, злоупотребление алкогольными напитками.
Важно: соки фреш. Многие ошибочно полагают, что от соков фреш нет никакого вреда, ведь это натуральный напиток, в котором полно витаминов. Однако это не так. В соках фреш много сахара. Например, для приготовления стакана яблочного сока нужно взять 3-5 яблок. Кроме того, в таких соках много фруктовых кислот, что вредно для эмали.
Очаговая деминерализация эмали зубов — широко распространенное заболевание, которое встречается более чем у 97% населения нашей страны [14]. Разработка новых методов диагностики очаговой деминерализации эмали зубов определяется требованиями клинической практики, относящимися к ранней и своевременной диагностике данной патологии с целью применения наименее инвазивных методик лечения. Актуален также вопрос об оценке взаимосвязи объективной диагностики деминерализации и адекватного лечения в каждом конкретном случае с учетом особенностей течения заболевания. Большинство существующих методов диагностики очаговой деминерализации эмали зубов относительно несовершенны, так как в их основу положено субъективное восприятие. В связи с этим актуальны не только внедрение в практику объективной диагностики деминерализации эмали, но и создание четкой шкалы оценки ее степени, которая отражала бы глубину и площадь поражения.
Очаговая деминерализация эмали представляет собой системное поражение пришеечных участков зубов в виде пятен в результате недоразвития ткани зуба и снижения в ней количества кальция. Данное состояние формируется в период созревания ткани зуба после его прорезывания и соответствует коду по МКБ-10 К02.0 — «Кариес эмали. Стадия «белого (матового) пятна» [начальный кариес]». Кариес в стадии пятна характеризуется возникшими вследствие деминерализации изменениями цвета (матовая поверхность), а затем и текстуры (шероховатость) эмали, не распространившимися за пределы эмалево-дентинной границы, при отсутствии кариозной полости [2].
Особенность очаговой деминерализации — поражение практически всех зубов. Этот процесс является единственным обратимым. Эмаль относится к мезопористым веществам, она не содержит клеток и не способна к регенерации при повреждении, однако в ней постоянно происходит обмен минеральных ионов, которые поступают из слюны через поры и адсорбируются на ее поверхности, что обусловливает возможность проведения реминерализующей терапии [2]. Основополагающим местным фактором развития данной патологии является локальное изменение pH на поверхности зуба вследствие накопления на нем зубного налета, содержащего кислотоформирующие стрептококки (Streptococcus mutans
,
S. sanguis
,
St. mitis
,
St. salivarius
), для которых характерно анаэробное брожение, и некоторые лактобактерии [21]. Кариес развивается циклически, скорость его развития зависит, во-первых, от частоты действия на зуб молочной кислоты, вырабатываемой микроорганизмами, и, во-вторых, от степени деминерализации, т. е. от проникновения в твердые ткани зуба ионов кальция и фосфора (процесс катализируется фтором). Помимо дефицита фтора, для возникновения деминерализации ткани зуба pH среды ротовой полости должна быть ниже критической точки. В среднем критическую точку pH оценивают на уровне 5,5 (кривая Стефана) [1, 3].
Патоморфологические изменения характеризуются разной степенью выраженности деминерализации эмали. На шлифах эмали очаг поражения имеет вид треугольника с основой, обращенной к ее поверхности. При изучении эмали в поляризованном свете G. Gustafsonson (1975) в зависимости от интенсивности деминерализации выделил 5 зон. Наиболее глубоко в толще эмали размещена зона гиперминерализации с исчезновением в ней структурных деталей эмали. Во 2-й зоне отмечено уменьшение ее твердости вследствие частичного растворения минералов, в 3-й — увеличение минерализации. В подповерхностной, 4-й зоне деминерализации минералы вымываются почти полностью. В поверхностной, 5-й зоне возможна полная дезинтеграция, однако эмаль в течение продолжительного времени остается довольно минерализованной и неповрежденной, даже если кариозный процесс распространяется более чем на половину толщины эмали. A. Darling (1958) указывает, что если в нормальной эмали микропространства составляют 0,5% ее объема, то в теле поражения они достигают 25% объема, в темной эмали — 4%, а в прозрачной — 2% [1].
При площади белого пятна до 3 мм2 изменения достигают 1⁄2 толщины слоя эмали. При более обширных поражениях изменения в эмали наблюдаются вплоть до эмалево-дентинного соединения. Образование коричневого пигмента в пятне связывают с накоплением аминокислоты тирозина с дальнейшим ее преобразованием в пигмент меланин. Под белым кариозным пятном еще не выявляется изменений эмалево-дентинного соединения, под коричневым уже может наблюдаться его поражение [1, 3, 21].
Очаговая деминерализация эмали представляет собой пограничную патологию, при которой возможно как консервативное, так и инвазивное лечение. При этом четких алгоритмов для определения того или иного плана лечения не существует, несмотря на широкое разнообразие определений степени деминерализации при кариесе эмали.
Существующие способы определения деминерализации делятся на качественные и количественные. К качественным можно отнести клиническую оценку. К основным количественным способам определения деминерализации эмали могут быть отнесены следующие:
1. ТЭР-тест (тест резистентности эмали; В.Р. Окушко, Л.И. Косарева, И.К. Луцкая, 1983). Данный тест отражает предрасположенность к кариесу (на основании функциональной резистентности эмали к кислоте). Методика ТЭР-теста сводится к изоляции зуба от слюны, очищению от зубного налета, высушиванию. Затем на подготовленный зуб наносится 1 капля диаметром 1—2 мм 1% HCl. Через 5 с каплю смывают дистиллированной водой, высушивают и наносят 1 каплю 1% раствора метиленового синего. Краситель снимают сухим ватным тампоном одним стирающим движением. Участок протравки прокрашивается в синий цвет, интенсивность прокрашивания оценивается по 10-балльной шкале (1—10 баллов; максимальный балл соответствует наименьшей кариесрезистентности эмали)[6].
2. КОСРЭ-тест (клиническая оценка скорости реминерализации эмали по методике Т.Л. Рединовой и соавт.). Этот тест основан на оценке как состояния эмали зубов, так и реминерализующих свойств слюны. Поверхность эмали исследуемого зуба тщательно очищается от налета стоматологическим шпателем и 3% раствором перекиси водорода и обсушивается сжатым воздухом. Затем на нее наносят каплю солянокислого буфера рН 0,3—0,6 всегда постоянного объема. По истечении 1 мин деминерализующий раствор удаляют ватным тампоном. На протравленный участок эмали зуба также в течение 1 мин воздействуют ватным шариком, пропитанным 2% раствором метиленового синего. Податливость эмали к действию кислоты оценивают по интенсивности прокрашивания протравленного участка эмали зуба. О степени прокрашивания судят по оттеночной топографической шкале синего цвета (10-польная шкала: наименее прокрашенная часть — 10%, наиболее насыщенная — 100%). Спустя 1 сут осуществляют повторное прокрашивание протравленного участка эмали зуба без повторного воздействия деминерализующим раствором. Если протравленный участок эмали зуба окрашивается, эту процедуру снова повторяют через 1 сут. Утрата протравленным участком способности прокрашиваться расценивается как полное восстановление его минерального состава. Степень устойчивости эмали зубов к действию кислоты учитывают в процентах, а реминерализующую способность слюны исчисляют сутками. Для устойчивости к кариесу характерны низкая податливость эмали зубов к действию кислоты (<40%) и высокая реминерализующая способность слюны (от 24 ч до 3 сут), а при кариесоподверженности характерны высокая устойчивость эмали зубов к действию кислоты (≥40%) и низкая реминерализующая способность слюны (>3 сут) [5].
3. Определение исходного уровня минерализации прорезывающихся зубов электрометрическим методом (Л.П. Кисельникова, 1990). Степень минерализации оценивалась с помощью аппарата для электрометрии Дентэст (ЗАО «Геософт»). Принцип электрометрического метода заключается в том, что в твердых тканях полностью минерализованных зубов и без признаков деминерализации электропроводность равна 0. В зубах со сниженными процессами минерализации значения электропроводности повышаются. Чем ниже степень минерализации, тем выше показатели электропроводности. Через участки очаговой деминерализации, локализующиеся на видимых поверхностях постоянных зубов с заканчивающейся минерализацией эмали, проходит электрический ток силой от 1,8 до 4 мкА. Нарушению проницаемости от 1 до 8 баллов по шкале интенсивности окрашивания метиленовым синим соответствует нарастание величины тока от 1,68 до 5,17 мкА. С увеличением размеров пятен величина тока, проходящего через ткани зуба, достоверно повышается от 2,55 до 3,31 мкА [7].
Электрометрический способ позволяет определить общую минерализацию коронки зуба, однако для локальных изменений может быть применен только ограниченно. Абсолютные значения электропроводности существенно разнятся в зависимости от зуба, локальной толщины эмалевого слоя, возможности провести изоляцию и других параметров. Электрометрический способ применим для относительной оценки изменений минерализации пятна на конкретном зубе у конкретного пациента при полном повторении условий измерения, что на клиническом приеме может повлечь за собой достаточно серьезные погрешности полученных результатов.
4. Определение очаговой деминерализации эмали зубов методом инфракрасной флюоресценции с помощью аппарата DIAGNOdent.
Устройство DIAGNOdent («KaVo, Biberach», Германия) было представлено в 1998 г. Хебстом и Галлом как вспомогательное средство для выявления кариеса и очаговой деминерализации эмали зубов на окклюзионных поверхностях в дополнение к осмотру и радиографическому исследованию. Данный аппарат работает при помощи света, исходящего из диодного лазера; длина волны 655 нм, пиковая мощность — 1 мВт. Свет поступает через волоконный комплект к кончику наконечника. Кончик наконечника помещают на поверхность зуба, и луч лазера проходит сквозь зуб. Как органические, так и неорганические молекулы в зубе абсорбируют свет. Используется флюоресценция инфракрасного спектра. Флюоресценция, как и обратный свет, проходя через наконечник, попадает через восходящие ткани к фотодиодному датчику. Флюоресцентный свет измеряется, и его интенсивность указывает на размер и глубину поражения зуба кариесом или очаговой деминерализацией. Интенсивность флюоресценции представлена в диапазоне от 0 до 99. По данным проф. Reich (Univ. Hamburg), цифровые показатели от 5 до 25 соответствуют кариозному поражению эмали, 25—35 — поражению половины толщины дентина, ≥35 — более глубокому повреждению дентина. По данным О.А. Краснослободцевой и Л.Ю. Ореховой (2000), показатели при кариесе в стадии пятна соответствовали 9,0±2,0, при поверхностном кариесе — 15,0±3,0; среднем кариесе — 50,0±30,0. Различия цифровых показателей, характеризующих состояние тканей зуба, объясняются разной степенью исходной минеральной зрелости диагностируемых зубов (E.A. Kidd, D. Beighton, L. Zoitopoulos, 2001). Причина флюоресцентного свечения в зубе — присутствие протопорфиринов и мезопорфиринов, продуктов жизнедеятельности бактерий (Hibst и Paulus, 1999, 2000). DIAGNOdent широко используется для обнаружения кариеса на окклюзионных поверхностях и очаговой деминерализации на гладких поверхностях зубов (Aljehani и соавт., 2006, 2007; Antonnen и соавт., 2003; Bamzahim и соавт., 2004, 2005; Lussi и соавт., 2003, 2006). Исследования показали, что чувствительность аппарата DIAGNOdent к выявлению кариеса и очаговой деминерализации эмали колеблется от 0,17 до 0,78, а в отдельных случаях — от 0,72 до 0,98 (Lussi и соавт., 1999; Shi и соавт., 2000) [8, 16].
Большинство работ подчеркивают, что DIAGNOdent гораздо более чувствителен к определению патологии, чем традиционные методы. Но увеличивающееся количество ложноположительных диагнозов делает невозможным использование данного аппарата как единственно достоверного (Bader и соавт., 2004). Таким образом, окончательный диагноз не может быть поставлен на основании только данных DIAGNOdent.
5. Трансиллюминация очаговой деминерализации эмали — яркое освещение коронковой части зуба для исследования ее структурных составляющих; кариозные очаги выделяются темной тенью на фоне зубной эмали. Метод трансиллюминации позволяет также выявить трещины эмали и оценить состояние тканей зуба вокруг ранее наложенных пломб [4, 12—14].
Данный метод может лишь выявить патологию, но не оценивает ее качественно и количественно, что лишает его объективности.
Лечение очаговой деминерализации эмали зубов исследуется уже не одно десятилетие и имеет серьезное научное обоснование. Теоретически реминерализирующую терапию при очаговой деминерализации обосновывают сохранением в эмали зубов белковой матрицы на ранних стадиях кариеса (белое кариозное пятно), а также возможностью реминерализации. В ходе многих исследований отмечено, что после курса восстанавливающей терапии поверхность эмали становится более однородной, уменьшается микропористость. Благодаря реминерализации эмали возможны стабилизация начального процесса ее деминерализации и даже ликвидация мелового пятна. Пигментное пятно при стабилизации процесса сохраняется [9].
Существует огромное количество реминерализующих средств — реминерализующие пасты, гели, муссы. Остановимся на некоторых из них.
Профилак ЗАО «СтомаДент» создан на основе кедрового бальзама отечественного производства по особой технологии, позволяющей поддерживать активный компонент — фтор в дисперсном состоянии, не допуская его осаждения.
Значимыми факторами, объединяющими фторсодержащие лаки, являются превращение гидроксиапатита во фторапатит и образование кальция фторида в наружном слое зуба. После применения фторсодержащих лаков поверхность зуба защищена кислотоустойчивым слоем кальция фторида.
Клинические исследования применения фторсодержащих лаков доказали их высокую эффективность при прогрессировании проксимального кариеса. Они должны применяться сразу после прорезывания постоянных зубов, так как противопоказания для их использования отсутствуют.
Применение Профилака показано также:
— для профилактики кариеса корня зуба (2—3 раза в год);
— для лечения повышенной чувствительности зубов (курс 1—3 процедуры в течение 7—10 дней);
— на низкокальцифицированных зубах (4—8 раз в год) [15—17].
Реминерализующий гель R.O.C.S. Medical Minerals. Является источником биодоступных соединений кальция, фосфора и магния, укрепляющих эмаль. Благодаря специальным добавкам он формирует стабильную невидимую пленку на зубах, обеспечивает постепенное проникновение минералов в ткани зуба, позволяет продлить экспозицию активных компонентов. После чистки зубов необходимо нанести его на зубы щеткой и воздержаться от еды и питья в течение 30 мин. Рекомендованная длительность курса 2 нед. В год проводится от 1 до 3 курсов. Возможно использование геля на постоянной основе, так как он безвреден и не дает побочных эффектов [20].
GC Tooth Mousse — аппликационный крем, содержащий кальций и фосфор, применяющийся стоматологами в соответствии с рекомендованными показаниями. GC Tooth Mousse — водорастворимый крем, содержащий Recaldent™* СРР-АСР (казеин фосфопептид — аморфный кальций фосфат). В среде полости рта СРР-АСР прочно связывается с биопленкой, зубным налетом, бактериями, гидроксиапатитом и мягкими тканями, доставляя кальций и фосфор. Слюна повышает активность СРР-АСР, а приятный вкус мусса усиливает слюноотделение. Чем дольше СРР-АСР и слюна находятся в полости рта, тем эффективнее результат. Recaident™ СРР-АСР вырабатывается из казеина коровьего молока, поэтому его запрещено применять у пациентов с аллергией на белки молока. Известны случаи излечения от гиперчувствительности эмали после приема GC Tooth Mousse [18, 19].
Один из инновационных направлений лечения очаговой деминерализации — метод кариесинфильтрации участка патологической эмали вязкотекучим композитным материалом Icon, разработанным немецкой компанией DMG в 2009 г. Метод основан на послойном «пропитывании» (инфильтрации) очага деминерализации эмали светоотверждаемой смолой, которое проводится после предварительного протравливания поверхностного, относительно высокоминерализованного «псевдоинтактного» слоя эмали. По данным зарубежных авторов [22], инфильтрат проникает в межкристаллические поры эмали по всему объему участка поражения и после отверждения укрепляет («армирует») деминерализованный участок эмали, в целом препятствуя дальнейшему прогрессированию заболевания [10]. Сейчас во всем мире активно проводятся лабораторные и клинические исследования, которые подтверждают перспективность применения метода инфильтрации для лечения кариеса в стадии пятна [11].
Анализ публикаций, посвященных способам диагностики и лечения очаговой деминерализации эмали зубов, позволяет заключить, что, несмотря на многочисленные исследования в данном направлении, остается еще много неясных вопросов. Существует множество рекомендаций и субъективных способов диагностики данной патологии эмали зубов, но объективных стандартов и метода, дающего точную количественную оценку поражению, не существует. Открытым остается и вопрос об оптимизации показаний к применению тех или иных методов и средств реминерализации эмали зубов в зависимости от степени деминерализации ее структуры.
Авторы заявляют об отсутствии конфликта интересов.
Диагностика заболевания
Диагностика при подозрении на деминерализацию сводится к следующим процедурам:
- Осмотр. Врач очищает зубы от налета и высушивает их. Наличие белых матовых пятен на зубах свидетельствуют о патологии.
- Окрашивание эмали. Очищенные и подсушенные зубы врач окрашивает синим красителем. В отличие от здоровых участков, зоны деминерализации прокрашиваются. При этом, чем ярче оттенок, тем серьезнее поражение эмали.
- Применение ультрафиолета. При освещении зубов ультрафиолетом здоровые участки светятся голубым, а пораженные – темным цветом.
- Использование лазера. Метод основан том, что участки с разной минерализацией отражают лазерные волны разной длины.
Ослабление зубной эмали
Деминерализация — это процесс, при котором эмаль теряет нужные ей минералы — кальций и фосфор. В норме они поступают из слюны и ротовой жидкости через мелкие поры на эмали и накапливаются в участках, где их недостаточно. Затем происходит минерализация: из кальция и фосфора образуются минеральные компоненты, которые прикрепляются к белковому «скелету» зуба и уплотняют его.
Когда в твердых зубных тканях возникает дефицит минералов, эмаль размягчается, в ней появляются микродефекты — узкие воронки диаметром до 10 нанометров. Они постепенно увеличиваются, сливаются и образуют очаговую деминерализацию, а в тяжелых случаях возникает воспаление пульпы.
На сайте Stom-Firms.ru читайте, когда развивается деминерализация зубов, какие есть методы ее лечения и профилактики.
Деминерализация молочных зубов у детей
Деминерализация зубов – нередкое явление среди детей. Решающими здесь являются 2 фактора – плохая гигиена ротовой полости и увлечение сладостями.
Как правило, у детей и подростков деминерализация имеет вид пятен неправильной формы. Цвет таких образований варьирует от белого до коричневого. Чаще всего патологический процесс у ребенка начинается в пришеечной зоне, затем распространяясь на другие участки.
Важно. Если пятна деминерализации приобрели коричневый окрас, то это свидетельствует о запущенном процессе. В таком случае поражена не только эмаль, но и ткани дентина.
Деминерализация зубов у ребенка: фото
Этиология
Главная причина на локальном уровне – это наличие во рту:
- Кариесогенных бактерий — это могут быть стрептококки, лактобактерии и некоторые другие виды.
- Остатков углеводной пищи, преимущественно сахаров, где эти микроорганизмы прекрасно и с комфортом размножаются.
В результате их «бурной деятельности» кислотно-щелочной баланс ротовой полости понижается до критической отметки pH 5,5 и ниже. В норме показатель должен быть на уровне pH 6,8–7,4. То есть среда становится слишком кислой.
Далее кислоты растворяют кристаллы гидроксиапатита – вещества, составляющего 75% всех минералов эмали. Разрушение происходит так стремительно, что зубы не успевают «впитать» в себя все необходимые элементы, поступающие с пищей.
Есть еще и вторая причина – употребление воды с низким содержанием фторида (меньше 0,5 мг/л). Если организм систематически недополучает фтор, истончение эмали будет происходить независимо от кислотности ротовой жидкости.
Деминерализованной эмали также не хватает фосфора, магния, натрия, хлора, калия.
Факторы, провоцирующие деминерализацию эмали
- несоблюдение правил гигиены;
- недостаточная секреция слюнных желез;
- употребление мягкой пищи с высоким содержанием простых углеводов;
- воспаление десен;
- ношение протезов или ортодонтических аппаратов, что мешает тщательно удалять твердые отложения;
- скученность зубов — если они находят друг на друга, очищать межзубные промежутки становится трудно;
- такие заболевания, как рахит, сахарный диабет, патология надпочечников;
- гормональные перестройки.
Как уменьшить деминерализацию
Приостановить патологический процесс (и даже вернуть его вспять) можно, придерживаясь некоторых рекомендаций:
- Питание. Употребляйте продукты, в которых содержится кальций, фосфор, витамин D и фтор. Это молоко и кисломолочные продукты, рыба, мясо, бобовые, зерновые, а также брокколи и яйца. Ограничьте потребление углеводистой пищи, особенно сладостей, сладких газировок и соков.
- Ультрафиолет. Гуляйте на свежем воздухе в солнечную погоду. Солнечные лучи необходимы для образования витамина D.
- Гигиена. Чистите зубы 2 раза в день. Если имеется недостаток фтора, то полезными будут зубные пасты с фторидами. Этот элемент укрепляет зубную эмаль.
Важно: флюороз. Фтор – один из ключевых элементов, необходимых для поддержания прочности эмали. Однако переизбыток фтора не менее вредоносен, чем его недостаток. Когда фтора слишком много, развивается флюороз. Данная патология часто встречается в регионах с повышенным содержанием фтора в питьевой воде.
Лечение деминерализации эмали
Реминерализация – противоположный деминерализации процесс. Она бывает естественной и искусственной. О естественной реминерализации мы говорили выше. Она сводится к восполнению недостающих минералов с продуктами питания.
Что касается реминерализации в условиях стоматологии, то такая терапия проводится в несколько этапов:
- профессиональная чистка зубов;
- высушивание эмали потоком теплого воздуха;
- обработка эмали препаратами с высокой концентрацией минералов, в частности, солей кальция;
- фторирование зубов – нанесение препаратов с фторидом натрия (используются гели или фторлак).
План лечения заранее прорабатывается врачом, исходя из данных диагностики. Количество сеансов реминерализации в каждом случае подбирается отдельно.
Что такое реминерализирующая терапия
Методика реминерализирующей терапии заключается в нанесении на поверхность зубной эмали специализированных составов, восстанавливающих структуру. Обычно речь идёт о препаратах на основе фтора, кальция, фосфатов и других полезных компонентов.
В стоматологии рем терапия выполняется несколькими способами:
- Экспресс-метод, суть которого заключается в надевании одноразовых капп, наполненных гелем с фторсодержащей основой;
- Нанесение специализированных лаков, которые устраняют незначительные повреждения и восстанавливают структуру эмали;
- Многоразовые каппы для реминерализации в домашних условиях.
Продолжительность такой терапии зависит от степени повреждения эмали, но обычно для достижения ожидаемого результата достаточно нескольких сеансов. Реминерализирующая терапия зубов – это уникальная и доступная методика, но проводится такое лечение только в комплексе.
Профилактика деминерализации эмали при использовании брекетов
Деминерализация зубов при ортодонтическом лечении – явление нередкое. Деминерализация после брекетов связана со сложностями в поддержании гигиены при ношении конструкций. Для минимизации рисков нарушения минерального состава эмали рекомендуется придерживаться следующих правил:
- тщательная гигиена зубов и полости рта – чистка зубов после каждого приема пищи с использованием специальных ортодонтических щеток;
- коррекция питания, о которой говорилось выше;
- профессиональная чистка зубов с санацией до установки брекетов;
- реминерализация при ношении брекетов с использованием минеральных гелей, паст и фтористого лака;
- прием препарат кальция;
- регулярные осмотры у врача.
Показания к ремтерапии
Рем терапия для зубов помогает восстановить повреждённую эмаль. Если лечение проводится на начальной стадии, появившиеся кариозные изменения можно устранить без сверления и пломбирования.
Стоматологические показания к реминерализирующей терапии:
- Первичные кариозные изменения – появление меловидных пятен;
- Гиперчувствительность – первый признак истончившейся эмали;
- Проведение отбеливания – в рамках этой процедуры в эмаль внедряется осветляющий пигмент, незначительно нарушающий молекулярную структуру;
- Восстановление после ортодонтического лечения – например, после снятия брекетов;
- Осложнённый уход за ротовой полостью – например, у пациентов с нарушенной двигательной функцией;
- Беременность – эмаль истончается в результате изменения гормонального фона;
- После прорезывания зубов – в этом случае, минеральный состав ещё не сформирован, что создаёт благоприятную почву для различных стоматологических заболеваний.
Помимо этого, показаниями к применению такой терапии считаются — эрозия, стираемость зубов, гипоплазия.