Ортодонтия – раздел стоматологии, направленный на исправление дефектов развития зубов и челюстно-лицевого скелета. Результат ортодонтического лечения во многом зависит от правильной постановки диагноза. Выявить степень аномалий развития зубочелюстного аппарата позволяет современная диагностика в ортодонтии
, выполняемая с применением специальных устройств и оборудования.
В статье рассмотрим популярные методы ортодонтической диагностики и ответим на часто возникающие у пациентов вопросы по ортодонтии
.
Методы диагностики в ортодонтии
Лечением дефектов жевательно-речевого аппарата занимается профильный врач-ортодонт. После визуального осмотра ротовой полости пациента специалист принимает решение о необходимости проведения дополнительных процедур исследования с применением современных методов диагностики. На основе полученного анализа можно установить точный диагноз и подобрать правильное лечение с достижением успешного результата.
Методы диагностики в ортодонтии:
1. Рентгенография.
2. Томография височно-нижнечелюстного сустава.
3. Ортопантомография.
4. Обследование с помощью диагностических моделей (снятие слепков с челюсти пациента с последующим изготовлением рабочих моделей).
5. Электромиография.
6. Модель-маска (определение асимметрии лица с учетом трех плоскостей).
7. Фотостат Симона.
8. Телерентгенография.
Самые популярные методы диагностики в ортодонтии – дентальная рентгенография и ортопантограмма, позволяющие выявлять различные отклонения зубочелюстного аппарата. В сложных случаях применяются дополнительные методы исследования, направленные на уточнение выявленных патологий.
Диагностика проводится в несколько этапов:
- Снятие слепков с зубов
. Для этого используется альгинатный или силиконовый материал. На основании слепков изготавливаются модели челюстей из гипса. - Ортопантомограмма
. Для этого используется специальный рентгеновский аппарат, позволяющий сделать снимок челюстей. Таким образом, врач определяет состояние и расположение зубных корней и тканей вокруг них. Достижение успехов в ортопедии напрямую зависит от общего состояния пародонта – зубы и ткани должны быть здоровы. - Телерентгенограмма
. Делается боковой рентген черепа. С помощью этого снимка врач определяет угол наклона передних зубов на обеих челюстях и направление роста структур челюстей. Телерентгенограмма помогает врачу провести ортодонтический анализ, детально изучить костную ткань, выявить уровень расположения мягких тканей полости рта. - Компьютерная томограмма.
- Фотопротокол (диагностические фотографии).
- Лицевая эстетика
является частью ортодонтического лечения. Составляя план лечения, врач учитывает форму губ, подбородка, носа, овала лица и особенности улыбки пациента.
Ортопантомограмма предоставляет врачу качественный снимок, на котором он видит костную ткань, основные пазухи, корни и патологии с видимыми границами.
Перечисленные методы диагностики дают возможность врачу-ортодонту провести подробные расчеты для медицинских манипуляций и подготовить грамотный план лечения.
Ортодонтическое лечение может быть необходимым и желательным. При нарушениях на эстетическом уровне с отсутствием патологии зубочелюстной системы врач назначает желательное лечение. В этом случае пациент может прибегнуть к лечению, отказаться от него или отложить его на некоторое время. Показаниями к необходимому лечению служат явные отклонения, ведущие к нарушениям правильного функционирования зубочелюстной системы.
Ошибочно думать, что только дети и подростки нуждаются в подобном лечении. В полости рта взрослых людей с каждым годом происходит все больше возрастных изменений. Некоторые из них человек может наблюдать сам (к примеру, стираемость, пожелтение зубов, трещины), некоторые способен диагностировать только врач-ортодонт (углубление прикуса, скученность, удлинение зубов и так далее).
Тщательная диагностика необходима при решении врачом вопроса об удалении зубов при лечении. Удаляя некоторые зубы, врач может решить проблему дефицита места и легко выровнять зубы по дуге. Однако это лишь крайний случай, когда без удаления лечение является нецелесообразным. Опытный мастер не прибегает к таким методам и делает все возможное для спасения всех здоровых зубов пациента.
Вопросы по ортодонтии
У многих пациентов возникают разные вопросы по ортодонтии. Рассмотрим самые популярные.
Можно ли исправить дефекты зубного ряда без брекетов?
Вестибулярная брекет-система на сегодняшний день является самым эффективным способом исправления дефектов прикуса. Но в качестве альтернативы пациенту могут предложить каппы – элайнеры. Набор капп изготавливается по слепкам, снятым с челюсти пациента. Во время их ношения нужно соблюдать тщательную гигиену полости рта. Раз в месяц ортодонтическая конструкция меняется. Пациенту нужно регулярно посещать врача-ортодонта, контролирующего процесс лечения.
Минусы элайнеров:
- подходят далеко не всем;
- не применяются в сложных случаях;
- стоят дороже брекет-систем.
Как быстро выравниваются зубы с брекет-системой?
В среднем зубы встают в ровную дугу через 3-4 месяца. Эти сроки могут быть сокращены или увеличены, что зависит от выбранного типа брекет-системы и сложности конкретного случая.
Какую функцию выполняют ортодонтические винты?
Винты в ортодонтии
используются с целью стабилизации брекет-системы при отсутствии некоторых зубов в ряду, а также при атрофии костной ткани. Они исключают перемещение опорных зубов и ускоряют процесс зубной коррекции.
Как происходит перемещение зубов?
В некоторых случаях возникает необходимость перемещения одного или нескольких зубов. Для этой цели врачи-ортодонты используют съемные или несъемные конструкции. К несъемным относятся брекет-системы, обеспечивающие перемещение зубов в нужном направлении, под контролем специалиста.
Виды перемещения зубов в ортодонтии
:
1. Корпусная методика, предполагающая перемещение в одном направлении коронки зуба и корня.
2. Наклонно-вращательный – предполагает перемещение на разное расстояние коронки и зубного корня.
В ортодонтическом лечении возможно перемещение не только одного зуба, но и целого ряда. Такая методика успешно используется при лечении окклюзии с дистальным положением нижней челюсти.
Когда устанавливают ортодонтические импланты?
При лечении сложных дефектов зубочелюстной системы нередко возникает необходимость установки ортодонтических имплантов, направленных на обеспечение необходимой опоры для несъемных конструкций, корректирующих дефекты прикуса.
Показания к установке ортодонтических имплантов:
- скученность зубного ряда;
- сильное выступание вперед моляров или передних резцов;
- дистальный прикус;
- сильная кривизна зубов;
- при необходимости изменения размера или положения челюсти;
- для обеспечения нужной степени воздействия на зубной ряд (если брекет-системы не справляются с этой задачей);
- отсутствие положительных результатов после длительного ношения брекетов.
Импланты в ортодонтии
отличаются от стандартных конструкций, применяемых для восстановления утраченных зубов. Они меньше по размеру и толщине, устанавливаются временно, а сам способ вживления является малоинвазивным, не требует разрезания десны и наложения швов.
А как правильно?
Сейчас мы расскажем, из каких шагов складывается наша презентация-диагностика.
Анализ диагностических моделей.
Электронным штангенциркулем рассчитывается дефицит места для каждого зуба на гипсовой модели челюстей. Данные переносятся в презентацию.
Анализ рентгеновских снимков.
Данные рассчитываются в специальных компьютерных программах. На их основе делаются основные выводы.
Оценка пародонтологического статуса (уровня десны и уздечек).
Оценка лицевых параметров.
Главные вопросы на этом этапе — можно ли удалять? Не испортит ли это профиль? Даже если удаление требуется по прикусу, лицо всегда в приоритете.
Оценка улыбки и видимости резцов в покое.
Важно понимать, какие зубы при разговоре видны больше – верхние или нижние. Доказано, что бОльшая видимость верхних зубов значительно придает лицу молодость и привлекательность. Это работает лучше любого антивозрастного крема  Одна из базовых целей любого лечения.
Одна из базовых целей любого лечения.
Ширина улыбки.
Чем больше зубов видно в улыбке, тем более широкой и открытой она кажется.
Выраженность линии улыбки.
Самой обаятельной улыбкой считается та, что максимально повторяет контур нижней губы. Также базовая цель любого лечения. Более подробно о канонах красоты улыбки написано в нашей статье – Что такое красивая улыбка.
Планирование позиционирования брекетов на зубах согласно выводам по анализу улыбки.
Как вы видите, проведенные пациентом полчаса в кресле оборачиваются огромной «закулисной» работой для вдумчивого врача-ортодонта.
Планирование лечения – это творческий, кропотливый труд. К сожалению, не все ортодонты в наше время до конца разбираются в этом процессе. Они не готовы заложить этот фундамент, без которого в долгосрочной перспективе невозможно построить хорошее и стабильное лечение.
Ортодонтия – это не фиксация брекетов. Зубы могут быть сколь угодно ровными, а улыбка, тем не менее, оставаться весьма посредственной, профиль лица – испорченным удалением «во имя зубов».
Наше лечение напрямую влияет на внешность, ведь результат остается с пациентами навсегда! Поэтому основополагающим моментом в лечении является только правильный выбор врача!
Главное – попасть в надежные, опытные руки. И если вы это читаете, значит, уже на верном пути!
Ортодонтическое лечение дефектов прикуса в
На все интересующие вопросы по ортодонтии готовы ответить опытные врачи-ортодонты, принимающие пациентов в специализированной стоматологической клинике «Эстетикс». В оснащении центра современное диагностическое оборудование, дающее высокоточные результаты, что гарантирует быструю постановку верного диагноза и правильный выбор протокола лечения.
В ортодонтическом лечении используются качественные лингвальные брекеты, каппы, пластинки и другие конструкции, позволяющие эффективно устранять различные дефекты прикуса, даже в самых сложных случаях. Записаться на прием к врачу-ортодонту можно по телефону. Первый консультационный прием бесплатный.
Всем пациентам, оставляющим отзывы на нашем сайте, гарантировано предоставляется дополнительная 3%-скидка на все стоматологическое (скидка суммируется к основной скидке клиента). Поделитесь своим мнением и опытом ортодонтического лечения в нашей клинике, не упускайте возможность сэкономить собственные деньги на услугах опытного стоматолога-ортодонта!
Что такое диагностика глазами врачей нашей клиники?
Не один (!) час работы в клинике над созданием презентации после диагностики, которая будет содержать выводы по большому количеству критериев оценки. Почему так происходит?
Надо понимать, что подходы к анализу диагностических данных у всех врачей абсолютно разные.
Кто-то не проводит ее вовсе и готов изложить план лечения сразу на консультации без малейшего сомнения. И это, в общем-то, не говорит о высокой квалификации, скорее наоборот.
Кому-то из врачей достаточно одного панорамного (обзорного) снимка и слепков. Что тоже неприемлемо для современного врача-ортодонта.
Патологическая подвижность зубов, обусловленная воспали-тельно-деструктивными изменениями в тканях пародонта, является одним из ведущих симптомов пародонтита. Многие авторы считают, что шинирование показано при самых первых признаках патологической подвижности зубов [1, 2, 6]. Однако клинически бывает трудно выявить начинающуюся подвижность зубов, поэтому шинирование чаще применяют уже на более поздних стадиях развития болезни [6]. В то же время увеличивающаяся подвижность зубов может способствовать прогрессированию заболевания. В ранее проведенных исследованиях показано, что без стабилизации подвижных зубов шинирующими конструкциями невозможно достичь положительных результатов, а также предупредить рецидив заболевания [1, 3, 7]. Поэтому шинирование зубов – важный этап лечения пародонтита, особенно средней и тяжелой степеней [4, 7].
Оценка состояния периодонта сегодня возможна с помощью периотестометрии, реализуемой электронно-механическим прибором «Periotest S» («Siemens», Германия). Микрокомпьютер прибора «Periotest S» регистрирует реакцию на толчок, прилагаемый к коронке зуба, рассчитывает характеристику демпфирующих свойств периодонта за 16 ударов, контролирует правильность результатов. Значения «Periotest S» отображаются на дисплее и одновременно сопровождаются звуковой информацией. Вопрос об оценке эффективности различных видов шинирования при пародонтите с помощью периотестометрии остается открытым, т. к. имеющиеся исследования пока немногочисленны [1, 5].
Целью исследования явилась оценка с помощью периотестометрии эффективности шинирования передней группы зубов больного пародонтитом тяжелой степени.
Материал и методы
Комплексное пародонтологическое лечение проведено больному Щ.А. 60 лет, который обратился с жалобой на подвижность зубов, особенно 4.2 (рис. 1-А). Со слов пациента, на зимней рыбалке он стал затягивать узел лески зубами, в результате зуб «выскочил из десны». Он его вставил обратно.
Провели комплексное пародонтологическое исследование, дополненное внутриротовой и панорамной рентгенографией, а также периотестометрией зубов (трехкратно для каждого зуба). Измерения производили по стандартной методике, указанной производителем: пациент сидит прямо, зубы верхней и нижней челюстей не контактируют, язык не касается зубов. Положение наконечника перпендикулярно оси зуба (± 200), точка перкуссии – по центру вестибулярной поверхности анатомической коронки. Во время измерения муфта наконечника не касалась зуба, а находилась на расстоянии 0,7–2,0 мм от его поверхности. Периотестометрия проведена до и после шинирования зубов. По результатам обследования поставлен диагноз, спланировано и реализовано лечение.
Результаты и обсуждение
Обследование больного показало следующее. Объективно: слизистая оболочка бледно-розового цвета. Гигиенический индекс Green-Vermillion – 3,0, индекс кровоточивости Muhlemann – 2,5 балла.
Подвижность зубов по Миллеру в модификации Флезара: 4.2-II, 4.1-I, 3.1-I, 3.2-II. На панорамной рентгенограмме: резорбция костной ткани альвеолярных отростков челюстей на 2/3 длины корня. На внутриротовой рентгенограмме: горизонтальный перелом корня 4.2 в области средней трети, его корневой канал склерозирован, просвет канала прослеживается только в нижней трети корня (рис. 2-А).
Диагноз: хронический генерализованный пародонтит тяжелой степени, горизонтальный перелом 4.2 в области средней трети корня, хронический апикальный периодонтит 3.3.
Лечение: 4.2 временно шинирован с 4.1 и 4.3 с помощью жидкотекучего композита «Filtek Flow» (3M ESPE) в области контактных поверхностей. Корневой канал 4.2 пройден до линии перелома. Далее с помощью ультразвукового аппарата «Piezon Master 400» (EMS) удален композит с контактных поверхностей 4.1, 4.2, 4.3. Сопоставление отломков, прохождение апикальной части корневого канала, расширение. Канал на всю длину подготовлен под титановый штифт, после примерки штифт удален из корневого канала, канал временно запломбирован «Метапексом» (Biomed).
В следующее посещение в линию перелома выведен силер «AH+» (Dentsply), корневой канал запломбирован «AH+» за верхушку, в нем зафиксирован титановый штифт, пломба «Valux» (3M ESPE) (рис. 2-А).
Параллельно лечению 4.2 была проведена местная противовоспалительная терапия: аппликации смесью метронидазола с 0,2 %-ным раствором хлоргексидина, удалены твердые зубные отложения с помощью ультразвукового скалера «Piezon Master 400» и мягкий зубной налет с помощью аппарата «Air Flow» (EMS).
Выбирая методику шинирования, мы руководствовались клинической степенью подвижности зубов. При I–II степенях подвижности можно было бы рассчитывать на хорошие отдаленные результаты, используя обычный комплекс адгезивных технологий. Но в данной ситуации, когда подвижность 3.2 была определена как II по Миллеру, а на основании показателей периотестометрии (48 у. е.) оказалось, что она выражена значительно сильнее и соответствует III степени, было принято решение о необходимости создания дополнительных условий для фиксации конструкции на зубах. Для этого использована технология создания бороздки. По данным литературы, принципиальных различий в лечебной эффективности стекловолоконных и полиэтиленовых адгезионных шин не выявлено [1, 2]. При выборе определенной волоконной системы при всех прочих относительно схожих параметрах и возможностях для врача чаще всего определяющими критериями оказываются удобство в использовании и цена.
С помощью стекловолоконной ленты «GlasSpan» были шинированы 4.3, 4.2, 4.1, 3.1, 3.2, 3.3 по инвазивной методике: по язычной поверхности 4.3, 4.2, 4.1, 3.1, 3.2 сделан пропил, имеющий форму обратного конуса, на толщину ленты «GlasSpan», с отступом от режущего края 2 мм. Химическая адгезия композита к тканям зуба осуществлена за счет бондинговой системы «Single bond» ; а для удаления смазанного слоя дентина, увеличения площади поверхности и микромеханической ретенции использован 38 %-ный протравочный гель.
Поскольку 3.3 находился под коронкой в составе мостовидного протеза, было принято решение шинировать зуб через отверстие в коронке. В пропил была уложена стекловолоконная лента «GlasSpan», закрыта жидкотекучим композитом «Filtek Flow» + «Valux», проведена шлифовка и полировка шины (рис. 2-В).
А.Н. Ряховский и соавт. (2007) указывают на то, что показания «Periotest S» репрезентативны при массе шинирующей конструкции не более 12,71 ± 0,81 г. Результаты периотестометрии до и после шинирования зубов представлены в таблице.
При сопоставлении референтных значений и полученных нами до шинирования оказалось, что они больше значений нормы. После шинирования зубов показатели периотестометрии 4.3 и 4.2 находились в диапазоне нормы, а 4.1, 3.1, 3.2 были меньше нормы.
После шинирования зубов было проведено функциональное избирательное пришлифовывание по Дженкельсону. Через месяц после шинирования показатели периотестометрии для данной группы зубов уменьшились: для 4.1 – на 2 у. е.; для 4.2 и 3.1 – на 1; для 4.3 показатели остались на прежнем уровне; а для 3.2 увеличились на 1 у. е. Мы полагаем, что изменение показателей периотестометрии через месяц после шинирования связано с адаптацией тканей пародонта к перераспределению нагрузки, связанной как непосредственно с объединением зубов в шину, так и с устранением супраконтактов при избирательном пришлифовывании. До шинирования пародонт 3.1, 4.1, и 4.2 (из-за фрактуры) имели дефицит жевательной нагрузки, а после шинирования связочный аппарат зубов оказался не готов к прилагаемой на него нагрузке, демонстрируя свою ригидность.
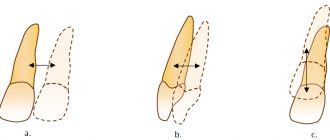
Направление патологической подвижности зубов зависит от их расположения в зубной дуге, состояния окклюзии, и оно всегда закономерно. С нашей точки зрения, наилучший результат при шинировании достигается, если объединить зубы, векторы подвижности которых лежат в пересекающихся плоскостях. Для резцов и клыков векторы подвижности лежат в плоскостях, расположенных под углом друг к другу. Для иммобилизации фронтальной группы зубов мы использовали конструкцию, объединяющую резцы и клыки (передняя иммобилизация).
Наполненная пломбировочным материалом стекловолоконная лента «GlasSpan», использованная в данной клинической ситуации для шинирования зубов, после полимеризации становится жесткой и не обладает эластичными свойствами. Поэтому неподвижное крепление зубов друг к другу и вследствие этого – отсутствие минимальной, но физиологически необходимой экскурсии зубов по отношению друг к другу, к зубному ряду и альвеолярному отростку являются существенным недостатком данного способа шинирования (рис. 1-В)
Главным негативным результатом при использовании подобного способа шинирования является быстрое разрушение опорных структур пародонта, за счет которых происходит стабилизация зубов в составе конструкции.
В результате на опорных зубах шинирующей конструкции возникают травматические касательные напряжения, сходные с таковыми для консольных протезов [7].
Выводы
- Периотестометрия является достаточно информативным современным методом оценки состояния периодонта, позволяющим оценивать степень эластичности связочного аппарата зубов. Увеличение показателей периотестометрии относительно референтных значений является ранним признаком нарушения эластических свойств периодонта, что требует временного шинирования зубов (на период активного лечения пародонтита или дольше).
- Представленный клинический случай наглядно показывает, что в шину надо объединять зубы, векторы подвижности которых лежат в пересекающихся плоскостях.
- Отрицательные показатели периотестометрии после наложения шины из стекловолоконной ленты «GlasSpan» свидетельствуют о нефизиологичности данного способа иммобилизации зубов.
Что включает функциональная ортодонтия
- совместное лечение у остеопата и стоматолога;
- выравнивание давления между мышцами языка и мышцами щек, губ за счет специальных упражнений-неравномерное мышечное напряжение в период роста челюстей может вызвать существенные деформации челюстей;
- ношение кап активаторов роста челюстей;
- установка съемных накладок;
- установка несъемных расширяющих накладок;
- расширение челюстей аппаратом Планаса;
- расширение аппаратами ALF и Crozat;
- финишные накладки для стабилизации прикуса и окклюзионных плоскостей при наличии стертости зубов.