Изолированный перелом альвеолярного отростка возникает вследствие перегиба или сдвига в месте приложения силы. Анатомическое строение. Альвеолярный отросток верхней челюсти представляет собой изогнутую костную структуру, имеет вестибулярную, нёбную поверхность и край, на котором расположены восемь альвеол. Он состоит из губчатого вещества, заключённого в компактные пластинки. Наружная компактная пластинка тоньше внутренней, особенно в области передних зубов. Альвеолярная часть нижней челюсти содержит по восемь луночек с каждой стороны. Луночки резцов сдавлены с боков, а дно их расположено ближе к губной компактной пластинке. Поэтому в области этих зубов, а также клыков и премоляров язычная стенка луночек толще губной. Общая толщина компактных пластинок и губчатого вещества в области основания тела нижней челюсти меньше, чем в альвеолярной части.
Причины
Кроме механической травмы от удара, причиной перелома альвеолярной кости может быть какое-нибудь заболевание, которое нарушает нормальное состояние костных тканей:
- остеомиелит — воспаление костной ткани;
- фиброзный остит, характеризующийся дистрофией кости, утончением костной структуры;
- различные кисты и новообразования, вызывающие дистрофию костной ткани.
В случае наличия у пациента вышеперечисленных заболеваний, даже незначительное воздействие на кость может привести к перелому альвеолярного отростка.
У детей, возрастом от 5 до 7 лет, то есть на стадии роста постоянных зубов, также может быть диагностирована травма альвеолярного отростка по причине наличия в кости фолликулов постоянных зубов, которые впоследствии исчезают.
Методы лечения переломов
Лечение переломов альвеолярного отростка верхней челюсти включает несколько этапов:
- купирование боли,
- обработку антисептиком,
- репозицию всех отломков,
- иммобилизацию специальными конструкциями.
Переломы со смещением требуют сложного лечения. При серьезных повреждениях проводят ревизию раны, сглаживают острые края костных отломков и ушивают слизистую. Фрагменты костей возвращают в правильное положение и надежно фиксируют скобами или шинами. Для профилактики осложнений в первые дни после получения травмы назначают антибактериальную терапию, полоскание рта отварами трав.
При своевременном оказании квалифицированной помощи костная мозоль формируется в течение 8 недель. Скорость восстановления зависит от индивидуальных особенностей организма.
Симптомы перелома альвеолярного отростка
Перелом альвеолярного отростка может быть диагностирован при наличии:
- резких, похожих на спазмы, болей в челюсти при жевании или глотании слюны,
- отечности слизистой оболочки,
- рваных повреждениях десны (с кровотечением или без),
- болезненном смыкании челюстей,
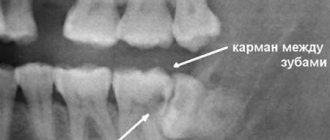
При пальпации поврежденная часть может смещаться или прощупываться отделенная область. Внешне перелом характеризуется ушибами, синяками на лице в области перелома. Внешний осмотр и рентгенограмма показывает трещину альвеолярного отростка или полное отделение кости от основной черепной кости.
В зависимости от того, под каким углом произошел удар, надломленная часть может смещаться в разные стороны, внутрь или вглубь рта. Если удар пришелся на нижнюю челюсть,в этом случае воздействие происходит с помощью нижней челюсти на верхнюю, и отломленная часть смещается вверх.
Симптомы
Перелом альвеолярного отростка верхней челюсти имеет несколько характерных признаков. Самые распространенные симптомы:
- резкая боль,
- невозможность полностью закрыть рот,
- возникновение нарушений прикуса,
- нарушение функций жевания и глотания,
- гематомы,
- вывихи и подвижность одного или нескольких зубов,
- выраженная отечность мягких тканей,
- кровотечение.
При подозрении на перелом альвеолярного отростка необходимо как можно скорее обратиться за медицинской помощью.
Диагностика
Диагностику перелома проводит челюстно-лицевой хирург. Рентгенограмма может показывать разные степени повреждения:
- частичное повреждение – повреждение части кости, не полное отслоение;
- перелом без смещения – повреждение всех частей кости;
- полный перелом – на рентгене виден просвет между отделенной частью и черепом;
- перелом в разных местах – повреждение альвеолярного отростка в разных местах, раздробление кости;
- перелом с деформацией – полностью оторванная часть, смещенная под разным углом.
Клинические проявления
Первый признак перелома альвеолярного отростка — это резкая, выраженная боль. Обычно ее возникновение связано с механической травмой. Пациент не может полностью закрыть рот, осуществлять глотание и жевание. Прикус нарушен.
При осмотре обычно определяется гематома или разрыв мягких тканей в месте повреждения. Если перелом частичный, деформация может быть выражена незначительно. При полных переломах со смещением осколки кости могут выходить наружу, прорывая мягкие ткани.
Зубы в области травмы обычно подвижны, характерны их вывихи. В большинстве случаев наблюдается выраженное кровотечение.
Если травмирован ребенок, последствия могут быть неблагоприятными. При переломе альвеолярного отростка, в котором находились зачатки постоянных зубов, они погибают, поэтому единственным выходом в будущем будет протезирование.
Лечение
Метод лечения подбирается в зависимости от установленной степени тяжести перелома. Перед любой манипуляцией врач производит обезболивание. Рваные ткани обрабатывают антисептиков во избежание заражения. Потом проводится реконструкция (при наличии обломков) и фиксация челюсти.
При наличии смещения, врач проводит вскрытие десны в области перелома (ревизию), для устранения острых краев отломков, после чего вручную ставит смещенную часть на место. Это необходимо сделать таким образом, чтобы она соответствовала правильному прикусу. После этого десна зашивается и на рану накладывается йодоформная повязка.
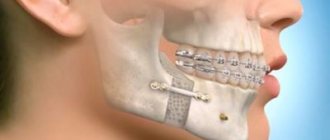
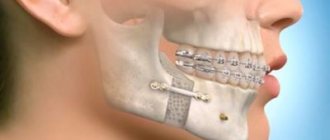
Для фиксации альвеолярного отростка используют гладкую шину-скобу, которая крепится на три здоровых зуба по обе стороны отколотой части. Если нет такой возможности, то есть если зубы по одной из сторон не устойчивы или вообще отсутствуют, то для фиксации использую пять дополнительных зубов. Для большей иммобилизации зубного ряда может быть показано ношение подбородочной пращи.
Если травма приходится на передний отдел верхних моляров, то фиксация происходит за счет установки одночелюстной скобы, которая фиксируется на поврежденном участке (крепится лигатурами к здоровым зубам).
При полном отсутствии зубов устанавливается шина из быстро затвердевающей пластмассы.
После всех хирургических манипуляций, пациенту назначается антибактериальная терапия и и препараты для ускорения заживления и предотвращения развития воспаления в травмированной области.
Перелом верхней челюсти — симптомы и лечение
При оказании доврачебной помощи пациенту нужно остановить кровотечение, предупредить аспирацию (проникновение в дыхательные пути) крови и рвотных масс. Если нижняя челюсть не пострадала и имеется достаточное количество зубов на обеих челюстях, необходимо наложить пращевидную повязку, прижав нижнюю челюсть к верхней или выполнить иммобилизацию (обездвиживание) жёсткой подбородочной пращой [4].
При рисках нарушения дыхания требуется немедленное введение воздуховода для сохранения проводимости дыхательных путей [1]. Кроме того, необходимо провести обезболивание и быструю транспортировку больного в специализированные медучреждения. Самое важное на этом этапе — сохранить жизнь и здоровье пациента.
Существует множество методов нехирургического лечения переломов верхней челюсти, например, разного типа повязки и наружные фиксации, которые в настоящее время практически не применяются.
Самым частым методом ортопедического лечения переломов является двучелюстное шинирование — наложение на зубные ряды шин-скоб с репозицией отломков и фиксацией прикуса в привычном для больного положении. Этот метод консервативен и малотравматичен, но в ряде случаев не позволяет получить хорошей фиксации фрагментов верхней челюсти, особенно при высоких и сложных переломах. В среднем при переломах верхней челюсти требуется обездвиживание и ограничение жевательной нагрузки на срок 4-5 недель.
Самым современным и адекватным методом лечения на данный момент является остеосинтез (фиксация титановыми накостными конструкциями) переломов верхней челюсти. Это хирургическое вмешательство, выполняемое из внутриротовых разрезов. При таком варианте лечения можно точно сопоставить и зафиксировать фрагменты для создания условий их сращения [7].
При лечении высоких переломов также используется коронарный доступ, который позволяет создать косметичный и широкий доступ к костям всей средней зоны лица и глазницам [5]. Своевременное выполнение остеосинтеза позволяет предотвратить поздние послеоперационные осложнения, облегчить реабилитацию пациента и ускорить сроки выздоровления.
Переломы с грубыми нарушениями целостности верхней челюсти и значительными смещениями отломков в сторону глотки рекомендуется лечить хирургическими методами. Однозначного мнения относительно других видов переломов нет — тактика диктуется состоянием больного и конкретной клинической ситуацией.
Стоит отметить, что очень важно постоянное ношение межчелюстной фиксации для плотного контакта фрагментов и исключения их подвижности, особенно под действием жевательной нагрузки [9]. Также необходимы качественная гигиена полости рта и наблюдение пациента у челюстно-лицевого хирурга
Восстановление после переломов занимает от четырёх до шести недель, в зависимости от характера перелома, особенностей организма пациента и метода лечения.
Пациенты с переломами верхней челюсти на ранних сроках должны питаться жидкой пищей, на самых поздних сроках — мягкой. Приём жёсткой пищи и активное жевание следует ограничить. Остальные рекомендации даются исходя из общесоматических и неврологических нарушений (постельный режим и т. д.).
Реабилитационный период
Если при травме альвеолярного отростка не были повреждены корни зубов, то при правильной реконструкции и фиксации примерно через 8 недель образуется костная мозоль, и отросток прирастает обратно к челюсти. Прогноз лечения благоприятный.
При нарушении корней зубов, отломленные части могут уже не прижиться. Достичь консолидации, как правило, не удается даже при успешном проведении лечения.
Реабилитация после перелома нацелена на полное или максимальное восстановление функций пострадавшей части тела. Она может состоять из комплекса процедур, которые в зависимости от особенностей травмы, могут включать в себя:
- лечебную физкультуру,
- физиотерапию,
- массаж.
Чтобы дальнейшая реабилитация имела положительный эффект, каждая из составляющих комплекса должна быть подобрана квалифицированным специалистом с учетом всех индивидуальных особенностей пациента.
Способы лечения
Прежде всего, пациентам назначают одонтометрическое и рентгенологическое исследование. Полученная информация помогает определить степень перелома, присутствие либо отсутствие осколков, состояние пульпы, а также число разломов и их направление. Если имеется минимальное повреждение, например, при переломе переднего зуба с небольшим сколом, проводится восстановление естественной его формы, для чего применяются соответствующие композитные материалы.
Если же обнаруживаются косые, оскольчатые либо вертикальные переломы, в большинстве случаев зуб приходится удалять, так как его корень не способен стать полноценным основанием для восстановления с помощью штифта. Обычно проблема решается с помощью удаления зуба и дальнейшего применения имплантации.
Если зуб сломался под корень, его также можно восстановить. В противном случае применяют металлокерамическую коронку, внешний вид которой полностью идентичен форме и цвету родного зуба.
Если повреждена пульпа, её обычно удаляют. Затем проводится пломбирование канала и восстановление зуба с помощью установки пломбы. Но надо также позаботиться о том, чтобы его форма выглядела естественно. В противном случае смыкание челюсти может вызвать последующие повреждения отреставрированного зуба. Ещё одна возможная проблема – формирование неправильного прикуса.
Если произошел перелом мертвого зуба под корень, применяют имплантацию либо устанавливают коронку. При переломе зуба мудрости, специалисты обычно сразу удаляют их. Ограниченный доступ к этим зубам приводит к тому, что их крайне сложно полноценно восстанавливать.