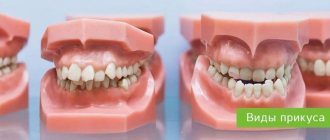
Все ткани полости рта, и зубы, и дёсна, взаимосвязаны между собой и от природы обладают сложной структурой. Дёсна, так же, как и зубы, требуют бережного и тщательного ухода. Пародонтология – это отдельная наука в стоматологии, занимающаяся изучением болезней дёсен. Воспаления с зубов могут переходить на ткани пародонта, и наоборот. Поэтому так важно соблюдать тщательную гигиену всей полости рта и своевременно лечить любые стоматологические заболевания.
Строение дёсен
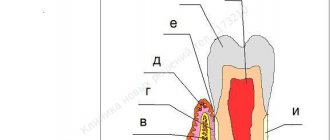
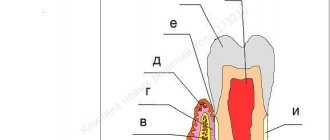
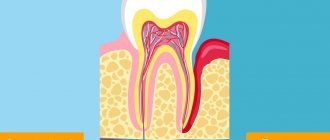
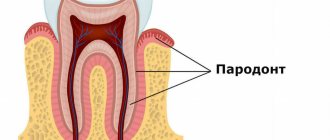
Пародонт состоит из комплекса тканей, формирующих всё околозубное пространство.
- Периодонт – комплекс волокон, которые удерживают зубную единицу в лунке. Находится периодонт между цементом и альвеолярной стенкой. Здесь же располагаются нервные волокна, лимфатические сосуды, вены и артерии, которые в совокупности отвечают за правильный обмен веществ зуба.
- Дёсна – это внешняя часть всего комплекса. Дёсна первыми принимают на себя удар вредоносных микроорганизмов, проникающих в полость рта.
- Альвеолярный отросток — костная пластинка, имеющая губчатую структуру, и являющаяся ложем для зубной единицы.
- Цемент – внешнее покрытие и защита корня зуба.
- Эмаль – покрывает коронковую часть зуба и является самым твердым элементом всего комплекса.
- Пульпа – главный источник, обеспечивающий обмен веществ в зубе. Состоит из сосудов и нервных окончаний.
- Дентин – вещество, располагающееся вокруг пульпы и состоящие, главным образом, из минеральных компонентов.
Анатомо-физиологические особенности пародонта
Основные понятия и положения темы:
Пародонт – это комплекс тканей, имеющих генетическую и функциональную общность: ткани зуба, периодонт (связочный аппарат зуба), альвеолярная кость и десна.
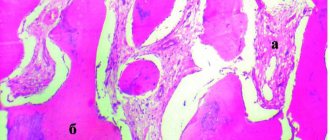
Цемент зуба – бесклеточный и клеточный (в области верхушки и бифуркации), при патологических состояниях может подвергаться резорбции. Клеточный цемент имеет в своем составе клетки (цементоциты и цементобласты) и обызвествленное межклеточное вещество.
Периодонт – связочный аппарат зуба. В его состав входят пучки коллагеновых волокон, объединяющих кость и цемент зуба (шарпеевские волокна), и незрелые эластические волокна. Они идут в различных направлениях и выполняют опорноудерживающую функцию. Между пучками волокон имеются промежутки, заполненные рыхлой волокнистой соединительной тканью, содержащей сосуды и нервные волокна, здесь же располагаются эпителиальные остатки (островки) Малассе, участвующие в развитии кист.
Клетки периодонта представлены:
— цементобластами, необходимыми для цементообразования;
— остеобластами, расположенными в лакунах костной ткани;
— фибробластами, ориентироваными вдоль коллагеновых
волокон;
— малодифференцированными клетками-предшественниками.
На поверхности корня зуба и кости находятся одонтокласты (цементокласты) и остеокласты, разрушающие эти ткани; в интерстициальной ткани периодонта присутствуют макрофаги, тучные клетки, лейкоциты, которые реализуют защитные функции.
Костная стенка зубной альвеолы(собственно альвеолярная кость) представляет собой тонкую костную пластинку, которая окружает корень зуба. Она состоит из пластинчатой костной ткани. Альвеолярная кость включает:
1 – компактную кость, которая выстилает лунку зуба и покрывает перегородки альвеолярной кости, которые имеют разное строение: в области передних зубов – остроконечные; премоляров – закругленные, куполообразные; моляров – вид усеченной пирамиды;
2 – губчатую кость, которая образована анастомозирующими трабекулами, между ними располагаются костномозговые пространства, заполненные костным мозгом.
Кортикальная пластинка альвеолы имеет свои особенности: в нее внедряются элементы периодонтальной связки (шарпеевы волокна), фолькмановские каналы, через них в периодонт проникают сосуды и нервы. Наличие подобных структур при развитии острого воспаления в периодонте может способствовать распространению процесса в кость, а лимфатические капилляры и венулы, связанные с общим кровотоком, могут стать основой генерализации процесса вплоть до развития сепсиса и бактериального эндокардита.
Слизистая оболочка десныпредставляет собой часть слизистой оболочки полости рта, покрывающей альвеолярные отростки челюстей. Выделяют три зоны, различающиеся по строению: прикрепленная, свободная десна и сулькулярная десна.
Прикрепленная десна сравнительно малоподвижна, так как она не имеет подслизистого слоя и плотно сращена с надкостницей соединительнотканными волокнами.
Свободная часть десны не связана с поверхностью зуба и не имеет прочного прикрепления к надкостнице соединительнотканными волокнами. Свободная и прикрепленная десна образованы многослойным плоским ороговевающим эпителием и собственной пластинкой слизистой оболочки, состоящей из рыхлой соединительной ткани с богатой сетью микрососудов.
Функции пародонта
В здоровом состоянии пародонт выполняет целый ряд, возложенных на него функций:
- Опорная. Главная функция, благодаря которой зуб держится между костными пластинами.
- Амортизирующая функция. Правильно распределяет давление на весь зубной ряд.
- Трофическая. Функция, отвечающая за питание и обеспечивающая обмен веществ комплекса тканей.
- Защитная функция, способствующая созданию барьера от воздействия бактерий.
- Рефлекторная – влияет на правильное распределение жевательной нагрузки.
- Пластическая функция отвечает за эластичность тканей пародонта.
Заболевания пародонта
Причины, по которым возникают болезни дёсен:
- мягкий и твердый налет на зубах;
- аномалии в расположении зубных единиц;
- некачественно проведенное протезирование или лечение;
- генетическая предрасположенность;
- сниженный иммунитет;
- заболевания внутренних органов;
- гормональные сбои в организме;
- постоянные стрессы;
- различные вредные привычки;
- нерегулярный уход за полостью рта.
В отличие от большого количества причин, влияющих на развитие болезней пародонта, самих заболеваний не так много:
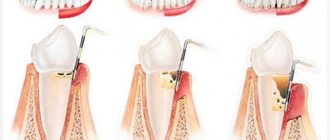
- Гингивит – начальная стадия воспаления дёсен.
- Пародонтит – воспалительный процесс в дёснах, постепенно переходящий на альвеолярные отростки челюсти.
- Пародонтоз – достаточно тяжелая форма болезни, характеризующаяся обнажением корней зубов.
- Пародонтома – образование опухолей в мягких тканях.
Публикации в СМИ
Пародонтит — воспаление всего комплекса тканей пародонта, характеризующееся прогрессирующей деструкцией периодонта и костной ткани альвеолы, и сопровождающееся образованием патологических зубодесневых карманов.
Этиология. К наиболее важным местным этиологическим факторам относят микрофлору полости рта (Porphyromonas gingivalis, Peptostreptococcus, Fusobacterium nucleatum, Veillonella parvula и др.), зубные отложения, аномалии положения зубов, прикуса и другие. Среди общих нарушений отмечают заболевания ЖКТ, эндокринной и нервной систем, нарушения обменных процессов, дисбаланс витаминов. Способствовать повреждению пародонта могут вредные привычки. Патогенез. Пародонтиту всегда предшествует воспаление десневого края (гингивит). В ходе развития патологического процесса происходит нарушение эпителиального прикрепления десны к зубу, разрушение связочного аппарата, резорбция костной ткани альвеолярного отростка. Образуется пародонтальный карман, который постоянно углубляется, достигая верхушки корня. Прогрессирующая резорбция альвеолярной кости приводит к патологической подвижности зубов. Разрушение связочного аппарата зуба сопровождается перегрузкой отдельных зубов или групп, возникает травматическая окклюзия. При генерализованном пародонтите происходит постепенное разрушение всего комплекса тканей пародонта, что, в итоге, заканчивается потерей зубов. Классификация. По течению выделяют острый, хронический, обострившийся пародонтит (в т.ч. абсцедирование), ремиссию. По тяжести процесса различают лёгкий, средней тяжести, тяжёлый пародонтит, по распространённости — локализованный и генерализованный.
Клинические проявления. Обусловлены в основном степенью тяжести и распространённостью заболевания. • Локализованный пародонтит. Характеризуется ноющей болью, кровоточивостью и выраженным отёком дёсен. Ограниченный деструктивный воспалительный процесс в области одного или нескольких зубов (до 5 зубов). Обследование пародонтальным зондом со всех четырёх сторон поражённых зубов выявляет нарушение зубодесневого прикрепления и пародонтальные карманы различной глубины с гнойным отделяемым или с грануляциями. Появляется подвижность зубов различной степени. При обострениях процесса появляется резкая болезненность десны и альвеолярной части слизистой оболочки, болезненная перкуссия зуба, затруднения при приёме пищи и чистке зубов. В случае затруднении оттока гнойного содержимого через зубодесневой карман может формироваться пародонтальный абсцесс. • Генерализованный пародонтит. Для начальной стадии характерны кровоточивость, отёк десны, болевые ощущения в области дёсен, неприятный запах изо рта и неглубокие зубодесневые карманы, преимущественно в области межзубных пространств. В развившейся стадии пародонтита появляются множественные патологические зубодесневые карманы различной глубины — с серозно-гнойным содержимым при хроническом или обильным гнойным содержимым при обострившемся течении заболевания. По глубине этих зубодесневых карманов выделяют I, II, III степени заболевания. Развивается подвижность зубов, в дальнейшем формируется травматическая окклюзия. Характерно обилие мягкого зубного налёта, над- и поддесневых зубных отложений. Обнажение шеек и корней зубов может сопровождаться гиперестезией. Иногда возникают ретроградные пульпиты. Хроническое прогрессирующее течение может давать обострения, сопровождающиеся болями самопроизвольного характера. Абсцессы и свищи образуются одни за другими с интервалом в несколько дней. Параллельно возникают изменения общего состояния организма — подъём температуры тела, слабость, недомогание. Наблюдают увеличение и болезненность регионарных лимфатических узлов. Состояние ремиссии характеризуется плотной десной бледно-розового цвета, возможно обнажение корней зубов. Зубных отложений и выделений из карманов нет.
Диагностика. Помимо клинических данных большое значение имеет рентгенография (панорамная или ортопантомография). При локализованном пародонтите выявляют деструкцию и очаги направленной резорбции вдоль корня зуба. В начальной стадии генерализованного процесса определяют компактную пластинку на вершинах межзубных перегородок, расширение периодонтальной щели в пришеечной области. Развившаяся стадия характеризуется резорбцией межзубных перегородок с уменьшением высоты альвеолярного отростка и образованием костных карманов; обнаруживают очаги остеопороза. В стадии ремиссии на рентгенограмме отсутствуют признаки активной деструкции межзубных перегородок, костная ткань плотная. Дифференциальная диагностика • Хронический гингивит • Пародонтоз • Периостит и остеомиелит челюсти.
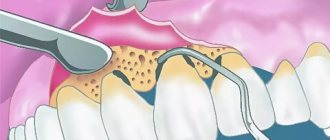
ЛЕЧЕНИЕ Местное лечение • Его необходимо начинать с тщательного удаления зубных отложений, особенно поддесневых с использованием скелера (Pieson-master-400). Оно включает в себя весь комплекс местных воздействий: медикаментозное, ортопедическое и физиотерапевтическое. Устраняют местные причины, приведшие к развитию воспаления. Для более длительного контакта ЛС с тканями пародонта используют десневые повязки или формы, обладающие пролонгированным действием. • Особое значение приобретают хирургические методы (кюретаж, гингивитомия, лоскутные операции и др.), проводимые на десне и костной ткани, которые направлены на удаление грануляций, устранение зубодесневых карманов, восстановление дефектов костной ткани альвеолярного отростка и др. Хирургическое вмешательство рекомендуют сочетать с препаратами, способствующими регенерации тканей пародонта (кератопластики). Зубы, имеющие подвижность, шинируют. Обязательным является удаление зубов, не имеющих функциональной ценности. Во избежание перегрузки имеющихся/оставшихся зубов рекомендуют непосредственное протезирование. • Физиотерапия может быть разнообразной, включая воздействие ультразвуком и низкоинтенсивным лазерным излучением. Гидротерапия в виде орошения полости рта воды, насыщенной углекислым газом, обладает не только лечебным действием, но и улучшает гигиену полости рта.
Общее лечение в основном проводят при обострениях хронического генерализованного пародонтита и при наличии тяжёлой общесоматической патологии (наследственная нейтропения, СД 1 типа и др.). Оно включает: антибиотики широкого спектра действия, десенсибилизирующие и седативные средства, иммунотропные препараты (имудон, ксимедон). Иногда назначают гормональную терапию и препараты, влияющие на минеральный обмен (тирокальцитонин). Общее лечение сочетают со специфической терапией общего заболевания и витаминотерапией. Профилактика • Своевременное лечение гингивитов • Тщательная гигиена полости рта • Целесообразно применение курортных факторов (бальнео- и пелоидотерапия). Физико-химические свойства минеральных вод, лечебных грязей и климатотерапии оказывают оздоравливающее действие на полость рта и весь организм.
МКБ-10 • К05.2 Острый пародонтит • К05.3 Хронический пародонтит.
Лечение
Лечение основных болезней пародонта заключается в следующем:
- снятие всего зубного налета с последующим полированием зубных единиц;
- лечение имеющихся кариозных образований;
- проведение качественного протезирования, при необходимости;
- шинирование зубного ряда (также проводится при необходимости);
- лечение имеющихся общих заболеваний;
- прием витаминов или медикаментов;
- регулярная чистка полости рта не только в домашних условиях, но и в стоматологическом кабинете.
В самых сложных ситуациях помимо перечисленного лечения может понадобиться хирургическое вмешательство.