Виды комбинированного наркоза
- Нейролептанелгезия. Способ заключается в сочетании нейролептических и наркотических препаратов. В данном случае нейролептики оказывают на нервную систему затормаживающее воздействие, а наркотические вещества усиливают обезболивающий эффект. В качестве препаратов чаще всего используют: этапиразин, аминазин, дроперидол и галоперидол;
- Интубационный наркоз. Вещество поступает в дыхательную систему при помощи ларингеальной маски. Ввиду сложности, такой способ так же используется не часто.
Атаралгезия. Комбинация анальгетиков и транквилизаторов дает успокаивающий, расслабляющий и обезболивающий эффект. В качестве транквилизационной составляющей наиболее часто используются: реланиум, элениум, феназепам и грандаксин.
Виды седации в стоматологии
Способов введения расслабляющих препаратов довольно много, но в стоматологических клиниках применяют только некоторые из них:
- Ингаляция
. Самый распространенная техника контроля сознания. Плюсы лечения зубов под седацией через ингаляцию: быстрый эффект, процесс легко контролировать, сознание восстанавливается через очень короткий промежуток времени. Наиболее распространено применение закиси азота. Она обладает расслабляющим эффектом, снижает двигательную активность и обладает некоторыми анальгетическими свойствами. При соблюдении правил подачи и процентного соотношения газов, практически не имеет побочных результатов. - Инъекция
. Введение препарата осуществляется разово, в виде инъекции или постепенно, через систему внутривенного вливания. Наиболее известные препараты: профопол и медазолам. Их снотворный эффект позволяет проводить лечение зубов во сне, при этом сохраняя базовые рефлексы и самостоятельное дыхание. Последнее время, все чаще используют Дексмедетомидин, потому что он не снижает артериальное давление. - Оральный прием лекарств
. Если пациент боится иглы, но спокойно принимает таблетки, можно использовать и их. - Интраназальная дисперсия
. Анестетик распыляют в носовые проходы. Так препарат, через вкусовые луковицы, сразу поступает в мозг. Быстрый эффект, биодоступность, центральное действие и простота применения делают спреи очень популярными.
Введение наркоза: поэтапное описание
- Введение в состояние наркоза.
- Анальгезия. Длительность стадии составляет примерно 4-5 минут. В это время у пациента снижается болевая чувствительность, но сохраняются все рефлексы и стабильная температура тела.
- Возбуждение. Длительность стадии составляет 7 минут. В этот период отмечаются: нестабильность пульса и температуры, повышение слюноотделения и мышечного тонуса.
- Поддержание наркоза. Эта стадия условно делится на несколько этапов-уровней:
- Поверхностный. Отмечаются: нормализация пульса и давления, тонус мышц при полной блокировке чувствительности;
- Легкий. Характеризуется ритмичностью дыхания, расслабленностью мышц. В этот момент врач уже может приступать к начальным, поверхностным манипуляциям;
- Полный наркоз. Отмечается полное расслабление мышц, ритмичность пульса и дыхания, некоторое снижение артериального давления;
- Сверхглубокий наркоз. Характерны поверхностное дыхание, слабый пульс и низкое давление.
После завершения манипуляций подача вещества для наркоза прекращается и его заменяют чистым кислородом в течение 2-3 минут. Именно в этом интервале происходит пробуждение пациента, а через 30 минут наблюдается его полное восстановление.
Последствия седации в стоматологии
Специфические проблемы применения препаратов контроля сознания зависят от способа введения и механизма воздействия лекарственных средств.
В начале процедуры могут появиться повышенная активность, физическое беспокойство, говорливость и повышенная общительность.
Частым симптомом бывает навязчивый кашель. Эту проблему купируют снижением дозы препарата. Осложнения после седации могут проявиться как сразу, так и в отложенном периоде.
Возможные краткосрочные осложнения
- Нарушение дыхания (замедленное дыхание, недостаток кислорода);
- проблемы с гемодинамикой (падение артериального давления, сбои в сердечном ритме);
- угнетение центральной нервной системы;
- сбои в работе кишечника, рвота.
Отложенные симптомы
- Развитие психозов;
- галлюцинаторный синдром;
- паралич.
Опасна ли седация? Нет, если ее проводит опытный врач, который прошел специальное обучение, а клиника оборудована всем необходимым, чтобы устранить последствия. Но это и не волшебная таблетка, которую можно назначать всем подряд, не задумываясь о последствиях.
Основные нюансы и недостатки лечения под общим наркозом
Существует ряд недостатков в вопросе «можно ли лечить зубы под общим наркозом«:
- Отмечается повышенная нагрузка на легочную и сердечно-сосудистую систему;
- Часто встречаются посленаркозные: тошнота, рвота и слабость;
- В связи с ограниченностью во времени, возможно допущение недостаточно качественного подбора пломбировочного материала и нарушение процесса лечения, заключающееся в невозможности сохранения анатомических форм восстанавливаемого зуба.
Все манипуляции при работе с общим наркозом проводят:врач-стоматолог, медицинская сестра и анестезиолог. На всем протяжении процедуры, постоянно производится контроль работы всех жизненно важных систем.
Стадии седации
- Легкая
. Пациент находится в состоянии расслабления, но бодрствует, идет на контакт с врачом. Хотя его реакции и координация слегка снижаются. Такую седацию ещё называют поверхностной. - Средняя
. Состояние сознания, при котором пациенты реагируют на тактильные раздражители, все функции сохранены, рефлексы работают, есть взаимодействие с врачом. - Глубокая
. Реакция только на сильное стимулирование, на оклик пациент не реагирует, но сердечно-сосудистая система работает нормально. Дыхание может стать прерывистым
Следующий этап – это уже полная анестезия. При ней реакции нет даже на сильные болевые раздражители. Часто нужна респираторная поддержка.
Препараты премедикации
- Седативные растительного происхождения ( корвалол, настойки пустырника и валерианы). Необходимы для снижения возбудимости.
- Нейролептики (дропередин ).
- Антихолинергические препараты.
- Опиоидные препараты ( промедол и морфин).
Подбор перечисленных препаратов производится лечащим врачом, исходя из конкретной ситуации и индивидуальных особенностей маленького пациента. Для использования общего наркоза у детей необходимо наличие веских причин.
Седация в детской стоматологии
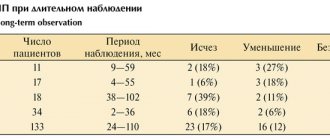
До 50% детей
[1] скрывают стоматологические проблемы из-за страха перед лечением. Это влияет на качество их жизни и состояние ротовой полости и в детстве, и когда они вырастают. Поэтому применение мер по контролю над сознанием при оказании стоматологической помощи детям оправдано, при строгом соблюдении правил и регуляций. Чаще всего, медикаментозный сон при лечении зубов у детей обеспечивают, применяя закись озота, но есть исследования, которые подтвердили эффективность применения и других лекарственных средств. При этом стоит помнить, седацию стоит применять только, когда никакой другой способ лечения зубов у ребенка не срабатывает. Это поможет избежать вредных последствий.
Можно ли удалить зубы под общим наркозом
Удаление зубов под общим наркозом требует соблюдения всех ранее перечисленных мер и производится при учете всех индивидуальных нюансов. Противопоказаниям уделяется наиболее пристальное внимание. При наличии превышения возможных рисков над предполагаемой пользой, использование общего наркоза заменяется иными мерами.
Противопоказания к седации
Как и всякая медицинская процедура, депрессия сознания имеет противопоказания. Их очень немного. Единственным абсолютным противопоказанием является миастения (ослабление мышц). Остальные состояния — относительные. Это наркотическое или алкогольное опьянение, гипотония, полный желудок, расстройство сознания, которое не дает взаимодействовать с пациентом, беременность, состояние после острого инфаркта/инсульта. Заключение о возможности проведения данной процедуры может выдать только врач-терапевт и анестезиолог.
Выбор метода тоже может быть ограничен. Так, ингаляционные способы противопоказаны при синуситах и других заболеваниях верхних дыхательных путей. Врач должен знать обо всех заболеваниях, чтобы подобрать подходящий конкретному препарат, чтобы использовать медикаментозный сон при лечении зубов без последствий. Именно поэтому важно лечить зубы в клинике с современной технической базой. Обычно в таких стоматологиях работают опытные врачи-анестезиологи и есть оборудование для проведения первой помощи.
Аппликационная местная анестезия при лечении зубов
Этот вид анестезии чаще всего используется в детской стоматологии, так как проводится без укола. Врач делает поверхностное обезболивание определенного участка слизистой с помощью геля или спрея.
Так как чувствительность в более глубоко расположенных тканях сохраняется, аппликационная местная анестезия применяется только при некоторых стоматологических манипуляциях:
- удаление зубных отложений;
- удаление зубов с высокой подвижностью;
- обеззараживание слизистой перед введением более глубокой анестезии;
- обезболивание после укола.
Перекрестные аллергические реакции между анестетиками:
- Среди местных анестетиков I группы часто отмечаются внутригрупповые перекрестные аллергические реакции. В этом случае назначаются препараты из второй группы. Исключения: лидокаин – новокаин; лидокаин – бензокаин.
- Между препаратами II группы обладающими сходной структурой (лидокаин, прилокаин и мепивакаин) они также возможны.
- До недавнего времени считалось, что при непереносимости местных анестетиков I группы
можно использовать препараты
II группы
из-за отсутствия межгрупповых перекрестных реакций. Однако имеются сообщения о возможности развития аллергических, в том числе анафилактических реакций, на лидокаин (ксикаин) при непереносимости новокаина, а также на бензокаин (анестезин) при непереносимости лидокаина.
Следует иметь в виду, что многие побочные эффекты местных анестетиков, например, отек в месте введения, артериальная гипотония, тахикардия, коллапс, встречаются как при аллергических, так и при неаллергических реакциях на эти препараты. Аллергические реакции при применении местных анестетиков чаще развиваются на добавки
(бисульфит и парабензойная кислота и др.), входящие в их состав.
Аллергия на местные анестетики
Аллергия на местную анестезию встречается крайне редко и выявить ее с помощью иммунологических тестов на практике не удается. На местные анестетики реакция носит псевдоаллергический характер и связана с механизмом дегрануляции тучных клеток и базофилов при контакте с Toll-подобными-рецепторами на их поверхности.
По внешним проявлениям псевдоаллергические реакции ничем не отличаются от истинной непереносимости местных анестетиков. Они могут носить местный или генерализованный характер. Появляются на второе-пятое введение препарата и проявляются крапивницей, отеками, анафилаксией или приступом удушья. Проблема современной медицины связана с тем, что достоверных лабораторных тестов на определение псевдоаллергических реакций не разработано.
Гораздо чаще в практике встречаются аллергия на анестезию на дополнительные компоненты раствора или упаковки.
Одно из ведущих мест занимает аллергия на латекс. Из латекса некоторые фирмы производители изготавливают поршни и заглушки стеклянных карпул. Из него же изготавливают и перчатки врача. Поэтому, если вы отмечали реакцию на медицинские перчатки, предупредите об этом доктора. В клинике «РуДента» используются исключительно анестетики в карпуле с безлатексной резиной.
В состав раствора для анестезии некоторые производители вводят стабилизаторы, консерванты и сосудосуживающие препараты.
К сосудосуживающим относятся адреналин, норадреналин и феллипрессин. Именно этим веществам мы обязаны силой и длительностью действия анестезии. Они также препятствуют быстрому поступлению препарата в кровоток и этим снижают его токсическое действие. Однако есть и обратная сторона медали. Они слишком быстро окисляются кислородом воздуха. Поэтому в их растворы обязательно добавляется бисульфит натрия. Он активнее реагирует с кислородом и таким образом препятствует окислению активных веществ. Бисульфиты способны вызывать аллергические реакции и бронхоспазм, в большей степени у пациентов с повышенной чувствительностью к серосодержащим препаратам (при бронхиальной астме). В таких случаях препаратами выбора будут служить аналогичные анестетики без вазокостриктора: мепивакаин (скандонест, мепивастезин) или ультракаин Д.
Аллергия на местную анестезию может развиться на парабены — консервант препаратов в ампулах и в некоторых карпульных анестетиках (ультракаин Д-С). Парабены широко используются в пищевой промышленности и в составе зубных паст.
Препараты, применяемые при местной анестезии
Группы местных анестетиков | |
| I группа: Ester-тип | II группа: Amide-тип |
| Прокаин (новокаина гидрохлорид) Тетракаин (дикаин) Бензокаин (анестезин) Бутетамин Хлоропрокаин Циклометикаин Проксиметакаин Бенкаин Оксетакаин. | Лидокаин (ксикаин, ксилокаин, лигнокаин) Тримекаин (мезокаин) Прилокаин (цитанест) Мепивакаин (карбокаин, скандонест, мепикатон) Бупивакаин (маркаин) Левобупивакаин Ропивакаин (наропин) Этидокаин (дуранест) Артикаин (ультракаин) Пиромекаин (бумекаин) Цинхокаин (совкаин) Диклонин Прамокаин Убистезин и др. |
На самом деле большинство побочных реакций на местные анестетики связано не с истинными аллергическими реакциями, а вегетососудистыми расстройствами, токсическими и истерическими реакциями, а также побочным действием входящих в состав некоторых анестетиков добавок.
Истинный уровень аллергических реакций на местные анестетики неизвестен. Некоторыми авторами они описываются как редкие события, и их уровень составляет меньше чем 1% всех неблагоприятных реакций при применении местных анестетиков.