Проводниковая анестезия считается самым эффективным способом обезболивания в стоматологической практике. Суть состоит в блокировке нервных импульсов, которые отвечают непосредственно за болевые синдромы в головном мозге.
После введения анестетика болевой порог сводится к нулю. Это позволяет беспрепятственно провести необходимую операцию. Преимуществами данного метода являются хорошая переносимость и высокая эффективность. Кроме того, после вмешательства болевой синдром продолжает оставаться на минимальном уровне.
Особенности и принцип действия проводниковой анестезии
Проводниковая анестезия представляет собой обезболивание местного действия и предполагает введение лекарственного средства в периферическую область нерва, который обеспечивает функционирование данного участка тела. Стоматологи в большинстве случаев применяют проводниковую анестезию для лечения зубов, расположенных на нижней челюсти.
Методика направлена на блокирование импульсов, передаваемых от нервов в мозг. Как только препарат попадает в нерв, чувствительность снижается до минимального уровня. Продолжительность действия анестетика зависит от используемого вещества.
Можно выделить ряд особенностей проводниковой анестезии:
- Инъекция проводится лекарственными препаратами, концентрация которых доходит до 2%. По сравнению с другими методами обезболивания содержание активных веществ находится на высоком уровне.
- Потеря чувствительности происходит не в месте введения препарата, а в нерве, который расположен на данном участке тела.
- Проводниковая анестезия имеет минимальное количество осложнений и побочных действий.
- Метод позволяет контролировать продолжительность обезболивания и область воздействия препарата.
Внутриротовая техника
Если не учитывать измененные вариации, то данная методика может проводиться только аподактильно или с пальпацией.
Аподактильно
Стоматолог, применяя эту технику, сосредотачивается на крыловидной складке нижней челюсти. Шприц с анестетиком устанавливается напротив малых коренных или первого большого зуба. Уколоть нужно прямо в центр складки в участок треугольного ската. После прокола, иглу продвигают до упора в кость, в эту часть выпускают около двух миллиметров раствора. Далее шприц переставляется на другую сторону на уровне резцов. Игла в таком положении продвигается на 2 см, на такой глубине вводится еще миллилитр анестезии. Эффект от укола проявляется спустя 5-8 минут.
С пальпацией
Чтобы сделать анестезию, врач прощупывает место будущего укола и определяет нахождение височного гребешка. Шприц ставится на одном уровне с первым коренным зубом с противоположной стороны. Игла устанавливаться чуть повыше жевательной поверхности крайнего зуба нижнего ряда примерно на один сантиметр. После в ткани вводиться миллилитр обезболивающего средства. Далее шприц переноситься на другую сторону и ставится над резцами. На глубине два сантиметра, в ткани впрыскивается оставшийся анестетик.
Внеротовых методик мандибулярной анестезии очень много. Техники изменялись и совершенствовались, но все они предполагают наружное обезболивание нервов, то есть ввод средства через ткани полости рта.
Показания к проводниковой анестезии
- Имплантация.
- Проведение оперативного вмешательства (удаление кист, гранулем, гнойников и доброкачественных новообразований).
- Терапия стоматологических заболеваний.
- Подготовка перед проведением хирургической операции.
- Удаление зубов или корней.
- Воспаления в ротовой полости.
- Проведение профилактических процедур с целью предотвращения пародонтологических заболеваний и кариеса.
- Невозможность использования общей анестезии.
Внутрикостная анестезия
Внутрикостную анестезию в стоматологии выбирают в том случае, когда инфильтрационная или проводниковая оказываются малоэффективными. Обычно она проводится в области нижних моляров и показана при лечении, удалении зубов и операциях на альвеолярном отростке. Однако применяют ее редко из-за сложной техники выполнения: необходимо рассечь слизистую оболочку, затем специальным бором с диаметром, равным размеру иглы шприца, проделать отверстие в кости, чтобы направить шприц сразу к губчатому веществу. Вводить препарат следует медленно, под большим давлением.
Среди плюсов данного вида анестезии – значительная эффективность, достаточно небольшого количества даже слабого анестетика. Среди минусов – сложность выполнения, а также серьезные риски осложнений при попадании препарата в кровяное русло, что вероятно при случайном повреждении сосуда.
Противопоказания к проводниковой анестезии
- Плохая свертываемость крови. Эта особенность может привести к возникновению кровотечения.
- Аллергия на применяемые обезболивающие препараты.
- Нарушения работы сердечно-сосудистой системы (аритмия, ишемия, тахикардия, пороки сердечных клапанов и др.). Эти патологии не совместимы с адреналином, который может быть использован для сужения сосудов.
- Наличие воспалений или гнойников в местах введения обезболивающего препарата.
- Открытые раны, инфекционные воспаления и загрязненные раневые поверхности на конечностях пациента.
- Детский возраст.
- Нарушения психики, неустойчивый психоэмоциональный фон пациента.
- Отказ пациента от использования данного вида анестезии.
Когда применяется анестезия в детской стоматологии?
У большинства взрослых людей страх перед лечением зубов остался с детства, поэтому сегодня одной из задач детского стоматолога является предотвращение возникновения дентофобии или избавление от страхов, которые уже успели сформироваться у ребенка. Общая анестезия — это зачастую единственный способ решить проблемы с зубами у детей до трех лет, а также у малышей с особенностями развития, в частности, с аутизмом, синдромом Дауна, ДЦП или эпилепсией.
Проводить лечение зубов у детей под наркозом приходится далеко не всегда. Маленький пациент, попавший к доброму и открытому доктору, позволит произвести большинство манипуляций, находясь в сознании. Главное условие — эти манипуляции должны быть безболезненными. По некоторым исследованиям, сегодня самой болезненной процедурой для ребенка является сам укол анестетика. Именно поэтому в детской стоматологии перед уколом применяют аппликационную анестезию, препараты для которой имеют приятный вкус, что способствует хорошему настроению у детей и их сотрудничеству с врачом.
Кроме того, сегодня в стоматологиях уже не редкость аппарат для компьютерной анестезии, позволяющий безболезненно вводить лекарство и четко отмерять его правильную дозировку.
Методы введения проводниковой анестезии
Способы введения проводниковой анестезии можно разделить на 2 группы:
- Внеротовые. Применяются при наличии воспалительных очагов в полости рта. К ним можно отнести:
- Поднижнечелюстной. Обезболивающий препарат блокирует нижний альвеолярный нерв.
- Подскуловой. Препарат вводится под край дуги скулы.
- Мандибулярный. Чувствительность теряет нижнечелюстное отверстие.
После того, как анестетик будет введен в обрабатываемую область, эффект онемения наступает через 15 минут. Продолжительность анестетического действия зависит от типа используемого медикамента.
- Внутриротовые. К ним относятся:
- Аподактильный. Выполняется блокирование альвеолярного нерва.
- Торусальный. Анестетик вводится в нижнечелюстной валик. Чувствительность теряют моляры и премоляры.
- Туберальный. Анестезия вводится в область моляров, расположенных на верхней челюсти.
- Подглазничный. Применяется для блокирования чувствительности в передней стенке верхнечелюстной кости, слизистой оболочки и альвеолярного отростка.
- Нёбный. Обезболивается небо и альвеолярный отросток.
- Резцовый. Анестетик вводят между верхним клыком и резцом. Немеет твёрдое нёбо, носонёбный нерв и мягкие ткани, окружающие зуб.
При внутриротовом введении препарата эффект наступает спустя 10 минут после инъекции.
Подготовка к проводниковой анестезии
Перед тем, как выполнить операцию под проводниковой анестезией, необходимо пройти стандартное обследование. Особое внимание во время диагностики следует уделить неврологическому состоянию пациента, его психике и поведению.
Перед процедурой специалист простыми доступными словами объяснит о последовательности и способе введения анестезии, а также об ощущениях, которые могут сопровождать пациента во время обезболивания. Кроме того, врач обязательно проверит реакцию больного на препарат-анестетик, чтобы убедиться в отсутствии аллергической реакции.
Врач-анестезиолог должен следовать правилам при введении проводниковой анестезии:
- В первую очередь необходимо обезболить кожные покровы щадящим методом.
- Игла должна быть зафиксирована в строго определенном месте для того, чтобы анестетик попал в нужную область.
- Обязательно должна присутствовать парестезия. Она свидетельствует о том, что обезболивание проведено правильно, и чувствительность снизилась.
- Препараты должны вводиться по частям с аспирационными пробами для предупреждения их попадания в кровоток.
- Во время анестезии необходимо непрерывно контролировать артериальное давление и пульс пациента.
- Кабинет, в котором проводится процедура, должен быть оснащен всеми необходимыми приборами для проведения обезболивания, а также средствами реанимации и лечения возможных осложнений.
Этапы введения проводниковой анестезии
- Консультативный прием, во время которого специалист определяет наличие хронических заболеваний, оценивает результаты анализов, которые могут стать противопоказаниями к обезболиванию.
- Обнаружение нервных окончаний, которые необходимо обезболить.
- Дезинфекция области прокола кожи специальным раствором.
- Введение анестетика в определенные зоны. При этом соблюдается скорость введения обезболивающего средства и контролируется объем вводимого вещества.
- Наблюдение за пациентом после обезболивания.
- Перед началом оперативного вмешательства больному задаются контрольные вопросы для определения уровня чувствительности.
Длительность обезболивающего эффекта зависит от используемого препарата и его дозировки. Современные обезболивающие средства сохраняют эффект до 40-60 минут.
Доступные техники
Проводниковое нижнечелюстное обезболивание проводится несколькими способами: внутриротовыми и внеротовыми. Первый вариант в свою очередь разделяется на виды:
- пальпаторный;
- модифицированный аподактильный метод Верлоцкого;
- аподактильный.
Внеротовые техники: модифицированный подскуловой метод Егорова, Уварова, Берше-Дубова, Берше, позадичелюстной и поднижнечелюстной способы. Если возможность открыть рот у пациента ограничена (например, при сломанной челюсти), то проводниковая анестезия выполняется способом Акинози. Пациент смыкает зубы при закрытом рте, прокол делается на уровне щечной слизистой и коренных зубов верхней челюсти.
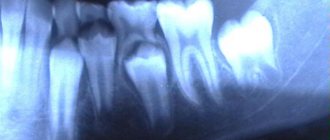
Для манипуляций нужно использовать качественные иглы, строго придерживаться техники, не вводить иглу до канюли и не делать резких перемещений шприца. Если часть иглы отломалась и осталась в тканях, то ее удаление возможно только в условиях стационара после тщательно проведенного рентген обследования.
Используемые препараты
Успех проводниковой анестезии зависит не только от техники проведения, но и от используемых лекарственных средств. Для данной методики обезболивания применяют следующие медикаменты:
- Растворы Артикаинового ряда. Обладают длительным сроком действия и высокой эффективностью. К ним относятся:
- Ультракаин.
- Септанест.
- Убистезин.
- Лидокаин. Является высокоэффективным анестетиком и при этом содержит минимльное количество токсичных веществ.
- Меливакаин. Продолжительность действия данного препарата составляет около 40 минут. Меливакаин не имеет противопоказаний к применению.
- Новокаин. Это, пожалуй, самое часто применяемое средство. Оно отличается малой токсичностью и быстрой гидролизацией в организме.
Местная анестезия в стоматологии: виды и препараты
В стоматологии, как терапевтической, так и хирургической, используются разные виды и техники проведения анестезии, например, проводниковая, инфильтрационная, внутриканальная, внутрикостная, интралигаментарная (внутрисвязочная), туберальная и прочие. Их отличия заключаются в месте применения и в некоторых особенностях их воздействия. Как правило, современные стоматологические клиники в Москве использует карпульную анестезию. Это означает, что анестетик поставляется в одноразовых карпулах — своеобразных картриджах с обезболивающим раствором, которые вставляются в шприцы с навинчивающимися одноразовыми иглами. За счет этого карпулы остаются стерильными, так как стоматологу не приходится их вскрывать, благодаря чему контакт лекарства с воздухом исключается.
Преимущества и недостатки проводниковой анестезии
Преимущества:
- Препарат можно ввести вне оперируемого участка.
- Анестезия отличается длительным эффектом. Специалист может осуществлять контроль продолжительности действия медикамента.
- Для достижения необходимого эффекта достаточно малых доз обезболивающих препаратов.
- Отсутствует деформация мягких тканей в оперируемой области.
- При воздействии проводниковой анестезии снижается активность слюноотделения.
- Методика является безопасной, поэтому может быть использована с 12 лет, а также в некоторых случаях у беременных и кормящих женщин.
- Стоимость процедуры является доступной.
Недостатки:
- Для того, чтобы анестезия прошла без осложнений, специалист должен обладать определенными навыками и достаточным опытом.
- Высока вероятность попадания анестетика в кровеносный сосуд.
- Ограничение применения по возрасту (только с 12 лет).
- Риск травмирования нервов или сосудов.
Общая анестезия в стоматологии
В некоторых случаях пациенту может потребоваться лечение зубов под общим наркозом. Как правило, к нему прибегают при необходимости серьезного и длительного лечения, например, удаления нескольких зубов за один раз или сложных операций на челюсти. Показанием к применению общей анестезии в стоматологии также может быть серьезная дентофобия или заболевание, при котором человек не может адекватно контактировать с доктором, либо у него могут возникать неожиданные реакции на действия врача, как, например, при эпилепсии.
В качестве альтернативы общему обезболиванию для коррекции настроения и избавления от страха стоматологического лечения существует седация в стоматологии. Она не «выключает» сознание, а погружает в полудрему и успокаивает, помогает расслабиться, воспринимать происходящее в позитивном ключе. Однако седация — это не обезболивание, поэтому она применяется в комплексе с местной анестезией.
Возможные осложнения
В практике специалистов клиники «Мир стоматологии» тяжелые осложнения после проводниковой анестезии возникают в исключительно редких случаях. К негативным эффектам относятся нейропатия и неадекватная реакция организма на вводимый препарат. К осложнениям, которые являются нормальными и проходят самостоятельно, относятся:
- Слабость в мышцах.
- Эффект мурашек.
- Частичная потеря чувствительности.
Вышеперечисленные симптомы бесследно исчезают максимум через месяц после процедуры. Поврежденные нервы полностью восстанавливаются.
Когда требуется
Проведение мандибулярной анестезии целесообразно при всех стоматологических процедурах, сопровождающихся болезненными ощущениями: в случае лечение кариеса, удалении зубов, удаления секвестров и так далее. Пациент во время лечения должен находиться в горизонтальном положении, так как есть вероятность потери сознания. Место укола нужно обработать обезболивающим кремом, чтобы больной не помешал точному введению иглы.
Все виды проводниковой анестезии требуют выбора точного места для укола. Ошибка в несколько миллиметров может привести к онемению глотки или потери чувствительности области, отвечающей за слух.