2020 год Michael Solomonov DMD, Alex Lvovsky DMD, Vered Katzenell DMD, Joe Ben Itzhak DMD, Elena Lipatova, Yehuda Zadik DMD, MHA
(.pdf)
Остеонекроз челюсти, вызванный приемом медикаментов (MRONJ)1, – это развивающееся направление в эндодонтической практике. Статья кратко рассматривает доступную на текущий момент литературу по данной теме, собирает текущий список средств лечения, которые приводят к MRONJ, и предлагает практикующим стоматологам-эндодонтистам принцип выявления факторов предрасположенности пациентов к MRONJ.
Остеонекроз челюсти
MRONJ определен Американской ассоциацией оральной и челюстно-лицевой хирургии (the American Association of Oral and Maxillofacial Surgeons – AAOMFS) [9] и Американским обществом костных и минеральных исследований (the American Society for Bone and Mineral Research) [10] как зона оголенной кости (или оголенная кость, или кость, которая может быть зондирована через внутриротовой или внеротовой свищ [9] в челюстно-лицевой области, который не заживает в течение 8 недель после обнаружения медицинским работником [10], у пациента, который получал или был подвержен анти-резорбтивной (или анти-ангиогенной [9]) медикации и который не получил радиационную терапию в черепно-лицевой зоне (или при очевидном поражении челюсти метастазами [9]). Эти организации разработали поэтапные системы для MRONJ с предложенными методами лечения на каждом этапе:
- Стадия 0: нет оголенной кости и на рентгене не обнаружено омертвевших участков. Назначить лечение в зависимости от симптомов и контроля локальных факторов;
- Стадия 1: оголенная кость или свищ, ведущий к кости, но без признаков инфекции. Должны лечиться полосканием полости рта антисептическими растворами (например хлоргексидина биглюконатом), хирургическое вмешательство не показано;
- Стадия 2: оголенная кость или свищ, ведущий к кости, с признаками инфекции (обычно с симпт омами). Необходима терапия антимикробными полосканиями полости рта и системным приемом антибиотиков (например пеницилина);
- Стадия 3: оголенная кость с осложнениями, такими как патологические переломы, ороантральная коммуникация или дополнительные ротовые свищи. Могут быть пролечены хирургическим вмешательством, в том числе резекцией в комбинации с приемом антибиотиков [9, 10]. (рис. 1).
У какого количества людей развивается ONJ?
ONJ развивается лишь у небольшого числа пациентов, принимающих bisphosphonates или denosumab. Мы не можем предугадать, у кого он возникнет, а у кого — нет.
Согласно результатам исследований, ONJ развивается примерно у 1–2 % пациентов (1–2 человека из 100), принимающих эти лекарства для лечения рака с поражением костной ткани. Риск возникновения намного ниже у пациентов, принимающих эти лекарства для лечения остеопороза. Исследования показывают, что ONJ возникнет у менее чем 1 % пациентов (примерно от 1 из 10 000 до 1 из 100 000).
Вернуться к началу
Список медикаментов, способных вызвать остеонекроз челюсти
Список лекарств, способных вызывать MRONJ, был сформирован, собраны доказательства и отчеты, и теперь известно, что все больше небисфосфонатных препаратов связано с ним либо сами по себе, либо путем повышения риска, связанного с бисфосфонатом MRONJ; таким образом, некоторые медикаменты не вызывают MRONJ, если они не назначаются вместе с бифосфонатами, и тогда пациент подвергается более высокому риску развития остеонекроза челюсти в сравнении с пациентами, которые принимают только бифосфонат.
Помимо бифосфонатов, в список подобных медикаментов включены denosumab, bevacizumab, sunitinib. Случаи MRONJ также были связаны с приемом следующих медикаментов: aflibercept, azacitidine everolimus, imatinib, pazopanib, sorafenib, tocilizumab и trastuzumab и описаны (табл. 1) [9, 11–19]. Следовательно, AAOMFS изменила термин этого феномена с бифосфонатно-зависимого на медикаметозно-зависимый MRONJ [9].
Таблица 1. Список медикаментов, которые могут вызвать развитие MRONJ
| Категория | Препарат | Коммерческое название | Главные индикаторы | Механизм воздействия | Уровень риска |
| Антирезорбтивные | Pamidronate | Aredia | Костные злокачественные образования | Bisphosphonate (IV) | Высокий |
| Zolendronate | Zometa, Aclasta | Костные заболевания и злокачественные образования | Bisphosphonate (IV) | Высокий | |
| Alendronate | Fosalan, Fosamax | Костные заболевания | Bisphosphonate (oral) | Умеренный | |
| Ibandronate | Boniva | Костные заболевания | Bisphosphonate (oral) | Умеренный | |
| Risedronate | Actonel, Atelvia, Benet | Костные заболевания | Bisphosphonate (oral) | Умеренный | |
| Denosumab | Prolia, Xgeva | Костные заболевания и злокачественные образования | RANKL inhibitor | Высокий | |
| Целевая терапия | Bevacizumab | Avastin | Злокачественные образования | VEGF inhibitor | Высокий |
| Sunitinib | Sutent | Злокачественные образования | Tyrosine kinase inhibitor | Высокий | |
| Imatinib | Gleevec | Злокачественные образования | Tyrosine kinase inhibitor | Неизвестен* | |
| Pazopanib | Votrient | Злокачественные образования | Tyrosine kinase inhibitor | Неизвестен* | |
| Sorafenib | Nexavar | Злокачественные образования | Kinase inhibitor | Неизвестен* | |
| Tocilizumab | Actemra, RoActemra | Аутоимунные заболевания | Interleukin-6 receptor antibody | Неизвестен* | |
| Trastuzumab | Herceptin | Злокачественные образования | HER2/neu receptor antibody | Неизвестен* | |
| Azacitidine | Vidaza | Миелодисплазия | Nucleotide Analog | Неизвестен* | |
| Everolimus | Zortress, Certican, Afinitor, Votubia, Evertor | Злокачественные образования и профилактика отторжения органов | mTOR inhibitor | Неизвестен* | |
| Aflibercept | Eylea, Zaltrap | Колоректальные злокачественные образования | VEGF inhibitor | Неизвестен* |
*Только в задокументированных случаях.
Выявление пациентов группы риска
Выявление стоматологического пациента из группы риска достигается путем тщательного изучения медицинской истории, использования структурированного опросника, интервью с пациентом и тесного взаимодействия с предыдущими лечащими врачами пациента по вопросу наличия текущих заболеваний и приема медикаментов на постоянной основе [20]. Хотя, поскольку бифосфонаты могут быть назначены не на ежедневной основе (например еженедельно, дважды в месяц или ежемесячно, или внутривенно раз в год), сам пациент и даже его лечащий врач-терапевт могли не рассматривать данные медикаменты как «лекарства постоянного приема» [21, 22]. Даже более того, те пациенты, которые больше не принимают бифосфонаты, все еще находятся под угрозой развития остеонекроза челюсти [9], но они не упомянут о данном препарате в графе принимаемых лекарств, только если врач-стоматолог не попросит пациента о препаратах, которые принимались ранее [22]. Следовательно, факт приема этих препаратов может быть упущен из виду и пациент из группы риска не будет выявлен. Выявлены ситуации, когда пациент не помнит названия ранее принимаемых медикаментов, особенно если их было несколько, а также онкологические пациенты, которым было назначено множество медицинских протоколов за прошедшие годы. Врач-стоматолог должен быть знаком с показаниями к применению данных медикаментов и искать в надежных источниках информацию о предшествующем приеме медикаментов (например больничные карты), особенно с пациентами, которые страдают от следующих заболеваний: множественная миелома, связанная с метастатическими или остеолитическими поражениями, злокачественные опухоли (такие как рак груди, простаты или легких), связанная с раком гиперкальцемия, остеопороз, остеопения, хронические введения кортикостеридов, болезнь Педжета, несовершенный остеогенез, ювенильный остеопороз, фиброзная дисплазия и болезнь Гоше [23].
Другая возможная причина невыявления пациента из группы риска – это безбифосфонатные препараты, связанные с развитием MRONJ. Даже те врачи-стоматологи, которые знакомы с вредным воздействием бифосфонатов, могут не знать о данных медикаментах. Таким образом, стоматологи могут упустить этих пациентов, даже если человек или его лечащий врач предоставили полную медицинскую историю [20]. Следовательно, врач-стоматолог должен иметь представление о возрастающем риске развития остеонекроза челюсти, связанным с вышеупомянутыми препаратами, а также быть в курсе последних исследований на данную тему, поскольку, вероятно, в будущем к этому списку вызывающих MRONJ препаратов добавятся новые.
Каковы причины ONJ?
ONJ — это редкий, но серьезный побочный эффект определенных лекарств, воздействующих на костную ткань. Сюда относится лекарства denosumab и bisphosphonates. Вам могут прописать эти лекарства при наличии:
- множественной миеломы или других видов рака;
- рака с распространением в костную ткань;
- остеопороза или остеопении — заболеваний, при которых снижается прочность костей, что может приводить к их переломам.
Лекарства bisphosphonates
Bisphosphonates могут вводиться перорально (прием внутрь) или внутривенно (через вену). Вот некоторые примеры bisphosphonates:
- Zoledronic acid (золедроновая кислота, известная как Zometa® для лечения рака и Reclast® для лечения остеопороза);
- Pamidronate disodium (Aredia®);
- Alendronate (Fosamax®);
- Risedronate sodium (Actonel®);
- Ibandronate sodium (Boniva®).
Лекарства Denosumab
Denosumab вводится путем инъекции (укола). Примеры denosumab:
- Xgeva® для лечения рака;
- Prolia® для лечения остеопороза.
И bisphosphonates, и denosumab у больных раком применяются в более высоких дозах и более длительное время, чем у тех, кто страдает остеопорозом.
Вернуться к началу
План лечения пациента из группы риска
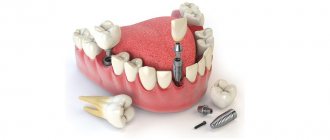
У пациентов, в прошлом принимавших бифосфонаты или другие упомянутые медикаменты, MRONJ может проявиться после хирургических процедур в ротовой полости, в связи с локальным воспалением, или без какой-либо объективной причины [24–26]. Также существует риск развития остеонекроза челюсти вокруг давно установленных остеоинтегрированных дентальных имплантатов, и даже если прием бифосфонатов начался намного позже успешной остеоинтеграции [27, 28].
Следовательно, в соответствии с принятым AAOMS протоколом [9], при работе с пациентами, подвергнутыми внутривенному введению бифосфонатов (bevacizumab, denosumab или sunitinib), следует избегать проведения каких-либо хирургических операций, включая удаление зубов, установку имплантатов, апикальную хирургию и т.д. У пациентов, которые принимали бифосфонаты перорально в течение более 4 или менее 4 лет, но подверженых другим факторам риска развития MRONJ (например долгосрочная терапия кортикостероидами, хроническая анемия, несбалансированный сахарный диабет или другие состояния, влияющие на заживление ран), врач-стоматолог должен рассмотреть необходимость зубочелюстного хирургического вмешательства, включая апикальную хирургию, и если хирургическая манипуляция необходима, то назначение препаратов должно быть рассмотрено с лечащим врачом [9], наряду с атравматичными процедурами, курсом антибиотиков и местной антисептической обработкой. Некоторые клиницисты проводят хирургическое вмешательство только у тех пациентов из группы риска, чей уровень c-терминального пептида в сыворотке составляет > 150 мкг/м [29, 30].
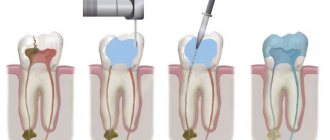
Во избежание хирургического вмешательства у пациентов из группы риска, клиницисты должны пытаться сохранить их зубы, даже если они считаются не подлежащими восстанавлению; рекомендуемая манипуляция с такими зубами – проведение лечения корневых каналов (или перелечивание, если необходимо), закрытие канала реставрационным материалом (например амальгамой или стеклоиономерным цементом) и произведение декоронации (то есть спиливание коронковой части до уровня десны) (рис. 2).
Тот факт, что остеонекроз челюсти может появляться вокруг дентальных имплантатов через много лет после успешной остеоинтеграции [27, 28] (рис. 3), призывает к смене парадигмы. Практика удаления зубов с различными поражениями и установка на их места имплантатов без попытки вылечить зуб должна быть прекращена. Преждевременное удаление и имплантация у молодых пациентов могут привести к последствиям намного позже, когда этот пациент начнет прием (орально или внутривенно) бифосфоната или других способствующих развитию MRONJ препаратов в связи с проявившейся в зрелом возрасте болезнью.
MRONJ и эндодонтические манипуляции
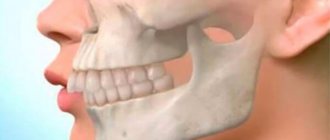
Апикальный периодонтит
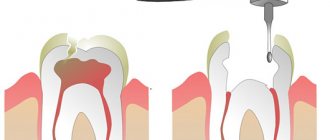
Как упоминалось ранее, MRONJ может проявиться после хирургического вмешательства в полости рта или из-за местного воспаления (например пародонтита) [25]. В том числе ONJ может проявиться из-за воспалительного процесса в альвеолярной кости, такого как апикальный периодонтит (рис. 4) [31]. Поскольку эндодонтическое лечение само по себе не повышает риск развития MRONJ, в то время как апикальный периодонтит да, повышает, то эндодонтическое лечение показано, особенно до назначения антирезорбтивных препаратов.
Апикальная хирургия
Поскольку все хирургические манипуляции в той или иной мере включают в себя работу с костной тканью челюсти, то есть риск развития остеонекроза после апикальной хирургии у пациентов, которые принимали упомянутые ранее препараты, а также после апикального периодонтита. Стоит также принять во внимание показания для данной хирургической процедуры. Если операция показана, то хирург должен придерживаться методических рекомендаций, описанных выше в разделе о планировании хирургического вмешательства.
Поддесневые кламмеры
В процессе эндодонтического лечения пациента из группы риска врач-стоматолог не должен использовать поддесневые кламмеры для изоляции коффердамом, поскольку использование этого типа кламмеров может повредить ткани ротовой полости и стать причиной MRONJ [32]. В данный момент существуют множественные атравматичные техники изоляции зубов, с использованием кламмеров или без, такие как лигатурное связывание, техники spit dam techniques, восстановление культи под использование наддесневого кламмера и использование проекционной техники подхода к каналам [33–35].
Вертикальный перелом корня
Вертикальный перелом корня зуба требует особого внимания, поскольку на данный момент не существует эффективной терапии для сохранения таких зубов. Среди эндодонтически пролеченных зубов, которые были удалены, 10–36% были удалены по причине вертикального перелома корня [36, 37]. Множественные манипуляции в процессе эндодонтической тераии и протезирования могут стать причиной перелома, включая такие факторы, как излишнее удаление дентина [38], разрушающий эффект химических веществ [39, 40] и ненадлежащие техники обтурации [41, 42]. Факторы, связанные с протезированием, включают дополнительное удаление дентина, создание постоянного стресса в корневом дентине [43] и неправильный выбор внутриканальных материалов [44].
Возникновение вертикального перелома корня у пациента с риском развития MRONJ представляет собой загадку, поскольку Рисунок удаление пораженного зуба может повлечь за собой остеонекроз челюсти [45], но сохранение зуба может также привести к MRONJ в связи с воспалением окружающей костной ткани (в дополнение к ухудшению качества жизни по причине острой боли). Вертикальный перелом – единственное показание к удалению зубов у пациентов из группы риска, хотя клиницисты должны придерживаться строгой методологии, включая атравматичные техники (рекомендовано также направление к специалисту), системные локальные антимикробные обработки и избегание заполнения лунки любыми предназначенными для этого материалами.
Как всегда, превентивность – лучший подход к сохранению жизнеспособности зуба [46], но если это невозможно, то использование минимально инвазивного эндодонтического и протетического подхода обязательно [47]. Минимально инвазивные эндодонтические техники включают консервативную подготовку полости доступа [48], неиспользование инструментов с конусностью более 6% [49–51] и избегание больших апикальных расширений [52, 53]. Даже более того, акцент должен быть на инструментах и техниках, которые снижают риск формирования микротрещин [54–56]. Рекомендовано использование средней концентрации (то есть 2,5–3,5%) гипохлорита натрия [39, 40]. Если необходимо, то возможны кратковременные вложения из гидроксида кальция по показаниям [57], но на срок не более 1 месяца [58]. В процессе обтурации рекомендовано использование NiTi-спредеров [59] и предварительно подогнанных плаггеров [60, 61].
В ортопедических аспектах следует избегать внутриканальных конструкций [62, 63] или, если это является крайней необходимостью, пространство должно быть подготовлено при помощи удаления обтурационного материала тепловым плаггером [64]. Канал под Анкерный штифт / литую вкладку следует подготовить на максимальную длину [65], которая не поставит под угрозу апикальный герметизм [66, 67] и излишнее удаление здорового дентина [64]. Вклеивание литой вкладки рекомендовано с вентингом (бороздкой), чтобы избежать стрессов в корневом дентине [68].
Симптоматика
Сложность диагностики некроза на ранних этапах развития обуславливается его схожестью с другими видами заболеваний. Кроме того, в начальной фазе патология может протекать бессимптомно, обостряясь только после ослабления общего состояния иммунитета, либо с началом процесса разрушения костной структуры.
К числу характерных признаков некроза относятся:
- Болезненные ощущения в пораженном зубе;
- Усиление болевого синдрома при надавливании;
- Чрезмерная мобильность смежных единиц;
- Отек слизистых тканей;
- Выделение гнойных образований из десенных карманов;
- Неприятный запах изо рта;
- Увеличение размеров лимфоузлов;
- Проблемы с раскрытием челюсти;
- Боли при глотании и нарушения дыхательной функции;
- Утрата чувствительности лицевых тканей;
- Нарушение лицевой симметрии.
При систематической боли в зубе, иррадиирущей в область глазного дна, затылка или уха, выявлении гнойных выделений, а также ощущении чрезмерной подвижности элемента, рекомендуется незамедлительно записаться на диагностику в стоматологическую клинику.
Методы постановки диагноза
В перечень используемых методик входят стандартные процедуры, такие как рентгенографическое обследование, анализ состава крови и бактериологический посев, определяющий структуру содержимого области нагноения. Согласно принятой классификации, некроз подразделяется на травматическую, гематогенную и одонтогенную формы. Кроме того, в рамках диагностики определяется степень поражения – выделяют четыре степени, от 10% до более чем 70%.
Способы терапии
Сложность патологии обуславливает продолжительность лечения. Однако в тех случаях, когда обращение к врачу было своевременным, прогноз исхода терапевтического курса обычно рассматривается как положительный.
В первую очередь стоматолог, основываясь на показаниях клинической картины, удаляет первоисточник нагноения. Экстракция зуба открывает доступ к патогенным образованиям, которые обрабатываются антисептиком и средствами, стимулирующими регенерацию тканей. Для укрепления ослабленных смежных единиц допускается установка шины, фиксирующей зубы до полного восстановления.
Выводы
Появление MRONJ меняет современную стоматологическую практику. Несмотря на довольно малое внимание со стороны литературы по эндодонтии, сама эндодонтия играет важную роль в предотвращении развития MRONJ при помощи сохранения целостности зубного ряда, правильной подготовки зубов перед началом приема медикаментов и грамотного ведения пациентов из группы риска. Эндодонтическое лечение и декоронация зубов, не подлежащих восстановлению, в качестве альтернативы удалению зубов является сильным инструментом в предотвращении развития MRONJ у пациентов группы риска. Врач стоматолог-эндодонтист должен выявить таких пациентов настолько рано, насколько это возможно, а также MRONJ-поражения.
Как было упомянуто ранее, остеонекроз челюсти может развиться через много лет после хирургического вмешательства, даже если процедура была проведена, когда пациент не находился
под влиянием антирезорбтивного лечения. Это невероятно важное открытие имеет огромное значение для практикующих стоматологов, поскольку неправильным образом пролеченные в прошлом зубы могут привести к значительным проблемам и страданиям пациента в будущем. Так как пациенты становятся старше с каждым годом, все больше и больше из них могут начать нуждаться в антирезорбтивной терапии. Нужно быть очень внимательным и стараться сохранить естественную структуру зубов, применяя минимально инвазивные стоматологические процедуры для всех пациентов, с целью снижения предрасположенности к вертикальному перелому корня. Наконец, врач-эндодонтист должен учитывать MRONJ при диагностике болей в челюстно-лицевой области и полости рта у пациентов из группы риска, даже если у него не наблюдается оголенной кости в ротовой полости.
Диагностика
Симптомы остеонекроза челюсти сходны с другими заболеваниями: опухолями, туберкулезом костей, актиномикозом. Поэтому обследование проводят комплексно:
- Сбор анамнеза
Если пациент перенес остеомиелит, принимает большие дозы бисфосфонатов, проходил лучевую терапию или у него была травма челюсти, то врач проведет дополнительное обследование. Оно подтвердит или опровергнет наличие некроза.
- Стоматологический осмотр
Если кость обнажилась, то диагноз поставить легче, но, если болезнь находится на нулевой стадии, нужны дополнительные данные.
- Лабораторные анализы
Положительные пробы на с-реактивный белок, лейкоцитоз, высокий СОЭ – причины заподозрить некротический процесс. Также проверяют мочу на наличие белка, клеток крови. В некоторых случаях, делают анализ гнойных выделений, чтобы определить патоген перед назначением бактериальной терапии.
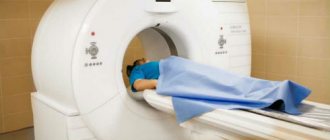
- Ренгенография
Рентген, а лучше КТ (компьютерная томография) помогает определить площадь патологического процесса, степень поражения, наличие переломов, секвестров (отмерших фрагментов кости, свободно лежащих между здоровых тканей).