20.07.2018
Автор статьи — Дахно Л.А.кандидат медицинских наук, врач стоматолог-хирург, врач рентгенолог.
Посттравматическая невропатия системы тройничного нерва – это сенсорные нарушения с или без невропатической боли, часто приводящие к функциональным и психологическим последствиям.
Тройничный нерв — самый большой сенсорный нерв в организме и именно он ответственный за орофациальную область. Ятрогенные травмы тройничного нерва (trigeminalnerveinjuries -TNI) приводят к боли у 70% пациентов, что в свою очередь приводит к функциональным нарушениям речи, питания, поцелуев, бритья, нанесения макияжа, чистки зубов и т.д., а значит существует негативное влияние на самооценку, качество жизни и психологию пациента.
Нужно понимать, что после повреждения тройничного нерва полное выздоровление происходит редко, за исключением случаев незначительной травмы, поэтому очень важно сохранить доверительные отношения между стоматологом и пациентом и не давать ложных заверений о полном выздоровлении.
Повреждение нерва может возникать во время проведения любых стоматологических манипуляций: инъекций местной анестезии, удаления зуба мудрости, эндодонтического лечения, а также на всех этапах имплантации — от введения анестетика и подготовки ложа имплантата до внедрения имплантата, аугментации кости и/или отека мягких тканей после операции.
Рис. 1 Клинический случай. На изображениях компьютерной томографии КЛКТ визуализируются фрагменты силера, которые непосредственно прилежат к просвету нижнечелюстного канала в области ментального отверстия. Жалобы пациента на парестезию и болезненные ощущения от прикосновений и ветра в области подбородка и нижней губы слева, которые появились после эндодонтического лечения 34 зуба. Через 6 месяцев — парез (двигательное нарушение) левой половины нижней губы, что привело к невозможности полноценного питья и еды (пациентка удерживает губу пальцами во время приёма пищи во избежание выпадения пищи и жидкости изо рта) и, как следствие, стрессовое расстройство сопровождающееся беспокойством, страхом и приступами гнева.
Рис 2. Выведение силера в нижнечелюстной канал в результате отсутствия апикального упора
Что касается имплантации — боль во время препарирования кости пилотным сверлом может быть показателем близости нерва и, если это не учесть немедленно (принять решение о внедрении более короткого имплантата), можно получить постоянное повреждение нерва.
Повреждение нерва во время имплантации связано прежде всего с предоперационными факторами, включая плохое предоперационное планирование, что приводит к неточным измерениям и неверному выбору места имплантации и типа имплантата (диаметр и длина).
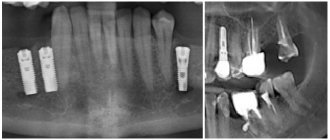
Рис 3а. Ошибка планирования.
Рис 3б. Неверный выбор длины имплантатов.
Рис 3-а,б. Изображения КЛКТ двух клинических случаев демонстрируют повреждение нерва связанное с имплантацией. Имплантаты внедрены непосредственно в канал нижнего альвеолярного нерва, что связано с ошибками предоперационного планирования.
Привычка тщательно планировать имплантацию на основе данных компьютерной томографии, проводить имплантацию под инфильтрационной анестезией с помощью хирургических шаблонов, делать интраоперационный рентгенконтроль и использовать стоперы сверла (ограничители сверления) может свести к минимуму возможную травму нерва во время имплантации.
Любые повреждения (проникновение или компрессия), а также кровоизлияния в нижнечелюстной канал приводят к острой и часто тяжелой интраоперационной боли невралгического типа и крайне важно, чтобы врач использовал соответствующий протокол инфильтрационной местной анестезии для того, чтобы пациент мог указать на близость хирургических инструментов к нижнечелюстному каналу.
Поскольку имплантация – это хирургия выбора, травму нерва, которая приводит к потенциально необратимым последствиям даже после повторного хирургического вмешательства (извлечение имплантата) можно всегда избежать.
Физиологические последствия повреждения сенсорного нерва являются немедленными и часто необратимыми. Нижний альвеолярный нерв проходит в костном канале, который может подвергнуться компрессии и повреждению ишемического типа. Сжатие периферических сенсорных нервов в течение 6 часов может вызвать атрофию нервных волокон.
Ишемия сама по себе даже без прямого повреждения нерва вызовет достаточное воспаление и повреждение нерва, которое может привести к постоянному поражению нерва.
Рис 4. Сагиттальные срезы КЛКТ демонстрируют допустимое соотношение имплантанта с просветом канала нижнего альвеолярного нерва, однако клиническая картина соответствует ишемии, которая вызвала боль и парестезию. В течении первых суток принято клиническое решение об удалении имплантата и назначении медикаментозного лечения.
Через три месяца после травмы нижнего альвеолярного нерва произойдут уже постоянные изменения нервной системы как центральные так и периферические, которые вряд ли будут поддаваться хирургическому лечению или реагировать на медикаментозное лечение и периферические вмешательства.
Когда возникает повреждение нерва, клиницист должен уметь распознавать тип и степень травмы, обеспечить наиболее подходящую послеоперационную помощь и уметь дать рекомендации.
Виды повреждений нервов:
— полная или частичная резекция нерва (перерезание),
— компрессия, разможжение, растяжение, ущемление, тепловые и ишемические повреждения.
Суммарный сенсорный дефицит может варьироваться от незначительной потери чувствительности до постоянной, тяжелой и изнурительной болевой дисфункции, но чаще всего сочетается анестезия, парестезия (безболезненное измененное ощущение), дизестезия (неудобное измененное ощущение) и невропатическая боль.
В настоящее время не существует у стоматолога стандартизированного протокола для диагностики и лечения повреждений нервов после имплантации.
Мы попробуем заполнить этот пробел.
Что такое повреждение нижнечелюстного нерва
Под этим понятием стоматологи подразумевают травму одного из нервов:
- подбородочного;
- язычного;
- альвеолярного.
Среди видов травм различают растяжение, компрессию, размозжение и разрыв — частичный или полный. Причиной растяжения становится длительная ретракция слизистонадкостничного лоскута, которую создаёт имплант большей, чем нужно, длины. Причиной размозжения и компрессии являются травмы иглой во время введения анестезии. Разрыв происходит в двух случаях: при разрезании слизистой или во время подготовки отверстия для импланта.
Сколько болит зуб после удаления нерва?
Следует заметить, что боль в течение нескольких дней после удаления нерва и пломбирования каналов — это естественная реакция организма на вмешательство. Стоматологи называют такое состояние постпломбировочной болью. Во время процедуры извлечения пульпы и обработки каналов неизбежны микротравмы окружающих тканей, поэтому после окончания действия анестезии пациент может испытывать неприятные ощущения. В норме они легко снимаются анальгетиками и постепенно сходят на нет.
Об осложнениях говорят следующие симптомы:
- через 5—7 дней после удаления нерва зуб болит по-прежнему;
- боль сильная и резкая;
- обезболивающие препараты не снимают боль;
- воспалилась десна;
- поднялась температура;
- заболела голова;
- боль распространилась на другие зубы.
В этом случае следует немедленно обратиться к врачу, чтобы он сделал рентген или КТ и выяснил причину осложнения.
Причины и профилактика травм нижнечелюстного нерва
Единственной причиной такого повреждения считаются врачебные ошибки. Поскольку при подготовке к имплантации производятся рентгеновские снимки челюсти, которые врач должен тщательно изучить, чтобы при выборе импланта и места для него — не травмировать нерв, то травмы вызваны его непрофессионализмом или халатностью.
Повреждение нижнечелюстного нерва чаще всего возникает при:
- неправильном введении анестезии — травма иглой;
- выборе слишком длинного имплантата;
- повреждении инструментом — при подготовке места для имплантата.
Единственный способ избежать такой травмы для врача — ответственно подойти к этапу подготовки к операции, тщательно изучив состояние и устройство челюсти своего пациента. Единственный способ профилактики для пациента — выбирать проверенную клинику и высококвалифицированного врача. Специалисты клиники Имплантмастер сумели уменьшить количество травм такого рода до 2%, поскольку внимательно изучают трёхмерные снимки челюсти человека перед началом имплантации, и могут правильно оценить состояние костной ткани, местонахождения нервов и сосудов, и подобрать оптимальный размер импланта.
Поражение нерва во время имплантации: диагностика, лечение, профилактика
Повреждение ветвей тройничного нерва (например, нижнего альвеолярного, языкового, подбородочного или подглазничного) является потенциальным осложнением, которое может развиться в ходе выполнения процедуры дентальной имплантации.
Непосредственно поражение нервного волокна может быть спровоцировано травмой, воспалением или результатом действия инфекционного фактора. Чаще всего ветви тройничного нерва поражаются во время манипуляций анестезии, сепарации лоскута, забора костного аугментата, остеотомии и непосредственно установки титановой внутрикостной опоры. Поскольку восстановление пораженных нервных волокон является довольно проблематичным, лучшая тактика лечения подобных осложнений – это профилактика. Поэтом врачу крайне важно понимать особенности гистологии и анатомии нервов челюстно-лицевой области, и быть информированным о симптомах, которые чаще всего сопровождают их поражения. Также клиницист должен учитывать аспекты дифференциальной диагностики, чтобы правильно установить причину развития тех или иных симптомов, основываясь на которых в дальнейшем ему придется проводить соответствующее лечение. Варианты лечения поражений ветвей тройничных нервов включают применение различных фармакологических препаратов, мониторинг с физиотерапией, или даже удаление проблемного дентального имплантата.
В данной статье мы обсудим подходы к лечению стоматологических пациентов с поражением нервов челюстно-лицевой области ассоциированных с процедурой дентальной имплантации, а также основные аспекты этиологии и патогенеза подобных патологий в целом.
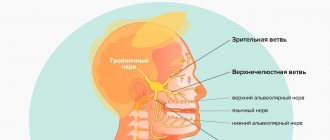
Анатомия и гистология тройничного нерва
Тройничный нерв представляет собой пятую и наибольшую пару черепных нервов, которая состоит из следующих ветвей: очного нерва (V1), верхнечелюстного нерва (V2) и нижнечелюстного нерва (V3). Нижнечелюстной нерв является самой большой ветвью и иннервирует нижнюю губу, область подбородка, зубы, смежные мягкие ткани, нижнюю челюсть и часть наружного уха. Двигательные волокна нижнечелюстного нерва не поддаются повреждению во время процедуры имплантации, поскольку они отходят от основной ветви V3 еще до выхода из подбородочного отверстия. Основной структурной единицей нерва является нервное волокно. В структуре V3 преобладают миелинизированные нервные волокна. Каждый аксон и шванновская клетка покрыты соединительной тканью, которая называется эндоневрием. Группы нервных волокон формируют пучки, которые окружены эпиневрием. Поражение любой части нервного пучка может привести к нейросенсорным нарушениям. Тройничный нерв состоит с 7000-12000 аксонов, а количество пучков варьирует в разных участках челюстно-лицевой области. Нижний альвеолярный нерв (НАН) является полипучковым (состоит больше чем из 10 пучков), в то время как язычный нерв включает лишь несколько аналогичных нервных структур. Поскольку НАН характеризуется большим количеством нервных пучков его регенераторные способности также значительно выше по сравнению с язычным нервом.
Типы нервных поражений
Поражения тройничного нерва могут быть спровоцированы компрессией, растяжением, полным или же частичным нарушением целостности нервного волокна. Повреждения могут привести к нейросенсорным изменениям в отношении чувствительности прикосновения, давления, температуры и боли. Подобные патологии заметно влияют на комфорт и возможность пациента нормально разговаривать, кушать, целоваться, бриться, наносить макияж, чистить зубы и пить. Кроме того, нейросенсорные нарушения также влияют на возможность пациента нормально взаимодействовать в социуме. Признаки данных патологий могут быть идентифицированы непосредственно во время проведения хирургического вмешательства (при наличие болевого симптома), так и в процессе длительного мониторинга за состоянием пациента. Для описания травматических поражений аксонов разной степени сложности используют следующие термины:
— нейропраксия – поражение при котором сохраняется целостность нервного волокна, а механизм травмы связан с растяжением или воздействием по типу тупой травмы; чувствительность, как правило, нормализируется на протяжении нескольких дней или недель.
— аксонотмезис – поражение нерва, при котором развиваются процессы его дегенерации и регенерации, однако сам аксон при этом не теряет своей целостности, и чувствительность нормализируется на протяжении 2-4 месяцев; однако чувствительность после восстановления может быть несколько меньше, чем до вмешательства, а в отдельных клинических случаях характеризуется сопровождающей дизестезией.
— нейротмезис – поражение нерва, при котором отмечается нарушение его целостности, а прогноз восстановления нормальной чувствительности является неблагоприятным.
Международная ассоциация по изучению боли стандартизировала номенклатуру, касающуюся травматических поражений нервов. В частности, было изменено определение термина парестезия, которое раньше использовалось для обозначения потери чувствительности. Актуальная терминология предусматривает следующие определения:
— парестезия – изменение чувствительности без сопутствующих неприятных ощущений;
— дизестезия – изменение чувствительности, которое сопровождается неприятными ощущениями;
— анестезия – потеря чувствительности.
Для описания изменений нейросенсорных функций также используются такие термины, как аллодиния (возникновение боли на раздражители, которые в норме болевых ощущений не провоцируют), каузалгия (наличие персистирующей жгучей боли), гипостезия (снижение чувствительности на действие раздражителей), гиперестезия (повышение чувствительности на действие раздражителей).
Когда нервы растягиваются или сжимаются, периневрий защищает пучки от повреждения. Однако удлинение нерва более чем на 30% может спровоцировать его структурное поражение. При полном нарушении целостности нерва отмечается развитие симптомов анестезии и снижение определенных сенсорных функций. При частичном нарушении целостности нервного волокна могут наблюдаться различные симптомы поражения, включающие дизестезию. Следует отметить, что наличие персистирующей боли после оперативного вмешательства не является критерием для определения потенциальной возможности потенциального полного восстановления функции пораженного волокна.
После повреждения периферического нерва начинает развиваться валлеровская дегенерация, которая продолжается на протяжении нескольких недель и даже месяцев. Дистальнее места травматического пересечения развивается некроз аксонов. Дегенерация в подобных случаях является прогрессирующей и необратимой и длиться на протяжении до 18 месяцев. На возможность заживления пораженной области нерва влияют такие факторы как общее состояние здоровья пациента, возраст и тип поражения. Ключевым моментом в процессе восстановления нерва после поражения является формирование рубцовой ткани в области эндоневральных тубул.
Оценка травматических поражений тройничного нерва
Чаще всего в ходе установки дентальных имплантатов поражается НАН. Признаки поражения нижнего альвеолярного нерва включаются анестезию, парестезию или дизестезию в области кожи, нижней губы, щеки и десен до участка второго моляра. Пациенты же с повреждением язычного нерва характеризуются неконтролируемым слюноотделением, надкусыванием языка, ощущением изжоги, потерей вкуса, изменениями речи и функции глотания, онемением слизистой и языка. Как в ходе операции, так и после нее все потенциальные симптомы нарушения нейросенсорных функций должны быть задокументированы. Области измененной чувствительности картируют (как по локализации, так и по площади пораженного участка). Таким образом, удается проводить мониторинг за изменением всех параметров в будущем, и определить нуждается ли пациент в микрохирургическом вмешательстве или нет. Для идентификации и определения степени нарушений используют как объективные, так и субъективные диагностические тесты, которые условно делятся на механоцептивные (реакция на механические раздражители и компрессию) и ноцицептивные (ощущение боли).
Механоцептивные тесты включают статическое касание мягкой щеточкой, двухточечное распознавание и определение направления движения кисти. Ощущение укола иглой и распознавание термических раздражителей относят к ноцицептивным диагностическим процедурам. Для сравнения показателей всегда диагностируют не только область поражения, но и симметрический участок, таким образом, точно идентифицируя факт и степень нейросенсорных нарушений. При жалобах пациента на потерю вкуса для диагностики используют ватный тампон, смоченный солью или сахаром.
Распространенность травматических поражений нервов
После имплантации постоянное нарушение чувствительности в области губы вследствие травматического поражений нервных волокон отмечается в 0-36% клинических случаев. Однако эти данные можно считать несколько устаревшими, и не соответствующими подходам современной имплантологической практики. Ведь раньше в ходе операции хирурги-стоматологи использовали чаще вестибулярные разрезы, из-за которых и развивалось нарушение чувствительности. На сегодняшний день в процессе установки дентальных имплантатов выполняют срединные разрезы слизистой по вершине резидуального гребня, а всю процедуру предварительно планируют, учитывая данные, полученные после компьютерно-томографического исследования. Таким образом, можно предположить, что распространенность поражений нервных волокон в результате имплантации значительно меньше 36%.
Dannan и коллеги сообщили, что частота поражения нервов при имплантации достигает 2,95% (5 из 169 пролеченных пациентов) в случаях временных нейросенсорных изменений, и 1,7% в случаях, необратимых имплантат-ассоциированных нейропатий. В другом исследовании было указано, что частота поражений нервов после проведения хирургических вмешательств в челюстно-лицевой области достигает 2,69% (42 из 1559 пациентов), при этом процент необратимых нейросенсорных нарушений составляет еще меньше, но точное число таковых не было указано в исследовании. По мнению автора, однако, даже такие показатели имплантат-ассоциированных поражений нервных структур являются слишком высокими для клинической практики. Транзиторное нарушение чувствительности губы часто может быть связано с отеком, который наблюдается на протяжении первых двух недель после хирургического вмешательства.
Травматическое поражение язычного нерва в ходе выполнения хирургических манипуляций
Язычный нерв в области моляров нижней челюсти проходит в мягких тканях с язычной стороны челюсти. Иногда нерв находиться корональнее поверхности костной ткани и плотно прилегает к кортикальной костной пластинке с язычной стороны. Поэтому в данной области нужно очень аккуратно проводить какие-либо хирургические вмешательства. После удаления третьих моляров нижней челюсти поражения язычного нерва отмечаются в 0,5-2,1% клинических случаев. Травматические же нарушения язычного нерва в ходе дентальной имплантации – явление не распространенное и регистрируется достаточно редко. Для профилактики подобных осложнений при установке дентальных имплантатов следует придерживаться следующих правил: можно выполнять лишь внутрибороздковые разрезы без послабляющих разрезов и сепарации лоскута с язычной стороны; в ходе сепарации лоскута нужно избегать его перерастягивания и придерживаться безопасного расстояния при выполнении остеотомии. 90% всех регистрируемых случаев нейросенсорных изменений, связанных поражениями язычного нерва, разрешаются на протяжении 8-10 недель после оперативного вмешательства.
Предоперационное планирование: профилактика травматических поражений нервов
Для профилактики большинства осложнений, связанных с установкой дентальных имплантатов, необходимо обеспечить тщательное планирование оперативного вмешательства. Использование возможностей компьютерной томографии и хирургических шаблонов позволяет избежать непредвиденных исходов ятрогенного вмешательства. При установке дентального имплантата между апикальной его частью и корональной частью канала нижнечелюстного нерва должно быть оставлено минимум 2 мм толщины костной ткани. Кроме того, важно придерживаться установленной длины остеотомии и четко следовать протоколу препарирования костной ткани. Наличие 2 мм толщины костной ткани также позволяет избежать чрезмерной костной компрессии в области нерва после установки титановой внутрикостной опоры (фото 1 — 2).
Фото 1. Имплантат был установлен в области 30 зуба. После того, как действие анестезии закончилось, пациент начал жаловаться на наличие парастезии в области правой губы и подбородка. На рентгенограмме, сделанной сразу после имплантации, признаков пенетрации имплантата в канал нижнечелюстного нерва не видно.
Фото 2. Установка имплантата была проведена 10 лет назад, и за этом время пациент смог адаптироваться к изменениям чувствительности. На КЛКТ-снимке видно, что имплантат в области 30 зуба намного ближе к каналу нерва, чем казалось раньше.
При необходимости с целью обеспечения безопасности вмешательства могут быть использованы короткие дентальные имплантаты. Врачу также важно быть ознакомленным с абсолютной длиной всех сверл, которые используются в ходе манипуляции, поскольку неучет данных параметров может спровоцировать чрезмерное углубление более чем на 0,4-1,5 мм относительно выбранной безопасной границы. Для контроля углубления в костную ткань рекомендуется также использовать специальные стопперы. Тем не менее, врач должен понимать, что ни толщина, ни плотность костной ткани над областью нерва не обеспечивают безопасность его состояния в ходе выполнения процедуры остеотомии, поэтому приложение слишком больших усилий и давлений в процессе препарирования костной ткани строго воспрещается. Наконец, следует отметить, что до 50% судебных исков, связанных с повреждением нерва после имплантации, спровоцированы отсутствием информированного согласия со стороны пациента, которое врач должен получить до операции. Неплохо также провести оценку нейросенсорных параметров пациента до вмешательства, чтобы сравнить их с теми данными, которые будут получены после имплантации.
Местная анестезия: потенциальная причина повреждения нерва
Травматические поражения нижнечелюстного и язычного нервов могут возникнуть в процессе выполнения анестезии по причине травмы иглой, гематомы и воздействия составляющих анестезирующего раствора. Механизмы подобных поражений до сих пор достаточно неизученные. В одном ретроспективном исследовании было указано, что частота поражения нервов в ходе выполнения анестезии составляет от 1 / 26 762 до 1/160 571 6 случаев, тогда как Haas и Lennon прогнозировали частоту развития подобных осложнений на уровне 1/785 000. Другие данные свидетельствуют о том, что распространенность кратковременных транзиторных поражений нижнечелюстного и язычного нервов в результате проведения анестезии составляет от 0,15% до 0,54%. Тогда как случаи развития постоянных изменений чувствительности той же этиологии встречаются довольно редко, с распространённостью в 0,0001-0,01%. После выполнения нижнечелюстной анестезии у 3-7% пациентов отмечаются ощущения по типу электрического воздействия, которые со временем саморазрешаются. Однако, когда клиницист отметил, что пациент слишком резко среагировал на введение иглы, последнюю нужно немного вывести и репозиционировать. Методов для лечения или профилактики нервных осложнений, связанных с выполнением процедуры анестезии до сих пор не разработано. От 70% до 89% случаев нейросенсорных поражений, связанных с анестезией, развиваются в области язычного нерва. Такая тенденция может быть объяснена тем, что язычный нерв состоит лишь из нескольких пучков, в то время как нижний альвеолярный из огромного их количества, что, в свою очередь, повышает его потенциал к регенерации. С геометрической точки зрения все объясняется гораздо проще: размер иглы составляет в среднем 0,45 мм, в то время как диаметр язычного нерва – 1,86 мм, а диаметр нижнего альвеолярного нерва – 3 мм.
Ассоциированная с анестезией нефропатия чаще всего развивается после обезболивания 4% растворами артикаина или пилокарпина. По отношению к лидокаину, пилокарпин и артикаин вызывают в 7,3 и 3,6 раза больше нейросенсорных нарушений. Garisto и коллеги сообщили, что в 4 из 9 исследований, частота осложнений при введении 4% растворов прилокаина или артикаина была выше, чем при инъекции анестетиков с более низкой концентрацией. По мнению авторов, выполнение местной анестезии данным препаратами следует избегать, дабы снизить частоту ассоциированных нейропатий после ятрогенных вмешательств. Однако, по мнению Malamed, случаи, при которых арктикаин продемонстрировал большую связь с нейропатиями, чем лидокаин, являются эпизодическими, и не имеют под собой достаточной доказательной аргументации. Аналогичным образом, в 2013 году после обширного обзора литературы Toma и коллеги пришли к выводу, что исследования, предполагающие высшую нейротоксичность артикаина, являются по своему дизайну ретроспективными, данные представленные в них характеризуются высоким риском наличия ошибок, и полученные результаты не следует расценивать как достаточные доказательства. Авторы пришли к выводу, что непосредственная травма нервного волокна является преобладающей причиной развития нейросенсорных нарушений, и последние мало связаны с химической токсичностью используемых анестетиков. В целом в литературе имеются разногласия по этому вопросу; поэтому клиницисты должны принимать решения в отношении использования более высоких концентраций анестетиков на основе условий каждого отдельного клинического случая, интерпретируя при этом уже предварительно полученную информацию и учитывая рекомендации производителей лекарственных средств.
Процедура остеотомии при имплантации
Процедуру остеотомии следует проводить посредством хорошо заточенных сверл и при обильной ирригации. Гипотетически, перегрев области вмешательства при остеотомии может спровоцировать травматическое поражение нерва. Размер некротизирования кости, вызванного перегревом, прямо пропорционален температуре препарирования в условиях которой проводилось ятрогенное вмешательство.
Eriksson и Albrektsson резюмировали, что выполнение остеотомии при температуре в 47ºС в течение 1 минуты может спровоцировать последующую резорбцию костной ткани. В случаях прогрессивной резорбции, учитывая смещение позиции подбородочного отверстия, проводить транскретальный разрез противопоказано, вместо этого он должен быть смещен в лингвальную сторону. При установке имплантатов кпереди от подбородочного отверстия следует тщательно провести анализ КТ-снимков, которые могут помочь обнаружить наличие петли подбородочного нерва.
Процедуры сепарации лоскута
Как правило, сепарация лоскута не провоцирует каких-либо нейросенсорных нарушений, однако врачу все равно следует уделять огромное внимание при выполнении данного ятрогенного вмешательства в подбородочной области. Врач четко должен понимать, где подбородочный нерв выходит из подбородочного отверстия, дабы при сепарации лоскута не спровоцировать повреждения нервного волокна.
Экстракция зубов
Перед экстракцией моляров и премоляров на нижней челюсти для последующей установки дентальных имплантатов, следует тщательно изучить соотношении положения их корней относительно хода нижнего альвеолярного и подбородочного нервов. Также следует очень аккуратно проводить кюретаж лунок после резекции, поскольку периапикальные поражения часто могут находиться вблизи нервных структур (фото 3 — 4).
Фото 3. Пациент обратился за помощью по поводу боли в области 31 зуба. На рентгенограмме визуализированы признаки острого апикального пародонтита.
Фото 4. Результаты КЛКТ-диагностики указывают на то, что патологический очаг находиться вблизи канала нерва. Зуб был аккуратно удален с последующим осторожным кюретажем области дефекта.
Фармакологическая терапия невропатий, ассоциированных с установкой дентальных имплантатов
Однозначного мнения относительно того, какие препараты лучше использовать при диагностике травматических поражений нервов челюстно-лицевой области нет. Некоторые авторы отдают предпочтение кортикостероидам и нестероидным противоспалительным препаратам (НПЗП). При этом стоит помнить, что использование различных фармакологических средств актуально лишь при сохранении целостности нервного волокна в целом. В случаях нарушения чувствительности после инъекции пациенту можно вести дексаметазон 4 г/мл прямо в область повреждения, и через 3 дня повысить дозу стероидов. При сдавливании нерва или травмы волокна в ходе хирургического вмешательства вводят 1-2 мл дексаметазона внутривенно, после чего на протяжении 6 дней назначают дексаметазон перорально (4 мг, 2 таблетки после еды – три дня, потом 1 таблетку после еды – еще три дня). При нарушении целостности нерва стероиды могут назначить на период от 5 до 7 дней. Нарушение чувствительности могут помочь купировать 800 мг ибупрофена, которые следует принимать трижды на день на протяжении 3 недель. Если нейропатия развилась после удаления имплантата пациентам можно назначать также 800 мг ибупрофена трижды на день и с такой же частотой 500 мг амоксицилина на протяжении 5-7 дней. Параллельно с этим назначают 50 г преднизолона, снижая дозу на 10 мг каждый день (на протяжении 5 дней). Посттравматическую нейропатию можно попробовать купировать низкими дозами антидепрессантов и противоэпилептических препаратов.
В сочетании с фармацевтическим подходом, Renton и Yilma рекомендуют проводить для пациентов с хронической нейропатией также физиотерапевтические вмешательства. Цель подобного алгоритма лечения состоит в том, чтобы снизить чувство дискомфорта у пациента, и помочь ему избавиться от боли. Bagheri and Meyer вообще ставят под сомнение эффективность кортикостероидов при лечении травматических поражений нижнего альвеолярного нерва, поскольку плотность костной ткани формирующей канал нерва настолько высока, что медикаментам попросту невозможно достичь их пространства. На данное время, пока что не получено результатов клинических исследований, которые подтверждают целесообразность и успешность использовать кортикостероиды или НПЗП при травматических нейропатиях, ассоциированных с процедурой установки дентальных имплантатов.
Когда направлять пациента к микрохирургу
Универсальных рекомендаций относительно того, когда нужно направлять пациентов с травматическими нейропатиями тройничного нерва к микрохирургу пока что не разработано. Одни авторы утверждают, что пациента следует направить к специалисту сразу же после того, как он отметил нарушения чувствительности после проведения процедуры имплантации. Другие же исследователи рекомендуют проводить направление к микрохирургу через 2, 3, 4 или даже 6 месяцев мониторинга, если на протяжении таковых наблюдались признаки травматической нейропатии. Ziccardi and Zuniga рекомендуют проводить микрохирургическое вмешательство на протяжении до 1 года после проведения процедуры имплантации, поскольку через год после вмешательства эффективность микрохирургической коррекции заметно снижается. При констатации факта травматической нейропатии после имплантации врач должен установить, нуждается ли пациент в направлении к микрохирургу, или можно ли улучшить ситуацию с использованием различных фармакологических препаратов.
Иногда эксплантация, или незначительное «вывинчивание» имплантата из кости может способствовать разрешению симптомов травматического нарушения сенсорной функции. Результаты отдельных исследований указывают на то, что целесообразность направления к микрохирургу аргументирована лишь констатацией факта полного нарушения целостности нерва. Когда же врач уверен, что он не нарушал целостности костного канала нерва, то нарушение чувствительности может быть вызвано компрессией нервного волокна или же воспалительным эффектом. В таких случаях может помочь и фармакологический подход к лечению. Между тем, врач должен понимать, что даже если он не перфорировал основной нервный канал, часто у нерва имеются дополнительные ветви, предсказать ход которых довольно сложно. Последнее является возможным только при тщательном анализе данных, полученных после КЛКТ-сканирования, ведь двухмерные рентгенограммы провоцируют суперимпозицию отдельных анатомических структур, следовательно, прогноз возможного травматического поражения нервов с их помощью является неэффективным (фото 1-2).
В случаях ощущения дискомфорта после установки имплантата, если можно подтвердить, что интраоссальная опора не находиться вблизи канала нерва, алгоритмы лечения являются вариативными. Bagheri и Meyer предлагают проводить мониторинг на протяжении 3-4 месяцев, чтобы увидеть наблюдаются ли улучшения показателей чувствительности, перед тем как направить пациента к микрохирургу. Также авторы утверждают, что при слишком близкой позиции имплантата к нерву, уровень компрессии последнего можно уменьшить незначительным реверсивным движением имплантата. Другие исследователи предлагают эксплантировать интраоссальную конструкцию на протяжении 36 часов и сразу же назначать стероидные препараты, если после оперативного вмешательства у пациента отмечаются признаки нейросенсорных нарушений.
Khawaja and Renton описали четыре клинических случая развития симптомов нарушения чувствительности после установки дентальных имплантатов, при которых интраоссальная конструкция не находилась вблизи нерва. Однако, при эксплантации симптомы нейросенсорных нарушений разрешились у двух из четырех пациентов достаточно быстро. Интересно, что позитивная динамика наблюдалась у пациентов, которым удаление имплантатов проводили на протяжении 18 и 36 часов, а резидуальные симптомы отмечались у пациентов, эксплантация которым проводилась через 3 и 4 дня после оперативного вмешательства.
Renton, Dawood и коллеги предполагают, что период мониторинга за пациентами с подобными симптомами не должен превышать 3 месяцев, поскольку по истечении данного срока риск развития нейронных изменений превышает уровень потенциальной успешности микрохирургического вмешательства. Ziccardi и Steinberg в своей обзорной статье рекомендуют проводить начальный мониторинг на протяжении 1 месяца, и, если симптоматика улучшается – продолжать наблюдаться за пациентом. Если же симптоматика не улучшается или же усугубляется, необходимо направить больного к микрохирургу. Результаты исследований указывают на то, что пациенты, прооперированные по причине нейросенсорных нарушений через 6-8 месяцев после имплантации, характеризуются таким же уровнем успешности, как и пациенты, прооперированы в более короткий период после ятрогенного вмешательства. По мнению авторов, более ранее вмешательство возможно и является более эффективным, однако доказательных данных для подтверждения этого предположения пока что нет. Кроме того, выполнение микрохирургической операции в случаях лишь незначительных нейросенсорных изменений не показано, поскольку риск от самого вмешательства в таких случаях превышает прогнозированный уровень успешности. Существует также принцип 12-недельного ожидания – в среднем именно столько времени надо врачу, чтобы определиться в необходимости направления пациента на микрохирургическую операцию.
Логично, что в случаях наличия у пациентов острой боли ждать 12 недель необязательно. Перед аргументацией тех или иных подходов к лечению врач должен объективно сопоставить данные рентгенологического контроля и клинические симптомы, после чего учесть все возможны медико-правовые аспекты нарушений.
Хирургическое восстановления поврежденного тройничного нерва
Существуют конкретные причины, которые аргументируют необходимость микрохирургического восстановления повреждённого тройничного нерва, и контрактные факторы, которые определяют прогноз данной манипуляции. Ziccardi и Zuniga сформулировали следующий список причин, которые обосновывают направление пациента к микрохирургу: нарушение чувствительности, которое персистирует на протяжении более чем 3 месяцев и нарушает нормальную жизненную активность пациента, подтверждение факта пересечения нерва, отсутствие улучшений признаков гипостезии, развитие болевых ощущений после имплантации. После выполнения микрохирургической коррекции на успешность таковой влияет ряд факторов: время ожидания после имплантации, тип и объем поражения, степень васкуляризации области поражения, опыт хирурга, метод забора и подготовки трансплантата, наличие натяжения в области восстановления, возраст и общее состояние здоровья пациента.
По сути, микрохирургическое восстановление ветвей язычного и нижнего альвеолярного нервов возможно. Однако уровень успешности подобных манипуляций является весьма вариативным – в среднем исследователи указывают лишь на 50-59,4% эффективность такого лечения, и лишь в двух исследованиях результаты вмешательства достигали уровней 81,7% и 63,1%. Во всех проведённых исследованиях число субъектов является довольно незначительным, поэтому сравнивать конечные результаты таковых методологически невозможно. Тем не менее, 50-60% пациентов после микрохирургической коррекции демонстрируют признаки улучшения неврологических нарушений. Ziccardi and Zuniga предупреждают, что пациенты с тяжелыми нейросенсорными поражениями должны быть проинформированы о том, что полноценная их реабилитация фактически является невозможной. Также многие исследователи указывают на то, что эффективность микрохирургических процедур в случаях терапии анестезии, дизестезии и спонтанных болевых ощущений является преувеличенной. Если резюмировать, то микрохирургическая коррекция может помочь отдельными пациентам, но уровень прогнозированности результатов подобного лечения является неоднозначным. Таким образом, лучшая терапия нейросенсорных нарушений, связанных с имплантацией – это их профилактика.
Заключение
В клинической практике часто встречается дилемма: если имплантат успешно остеоинтегрирован, но вызывает умеренную парестезию без боли, что с ним делать? Ведь эксплантация не всегда может способствовать разрешению симптомов, а ретенция имплантата в кости при фактическом поражение нерва может спровоцировать развитие невромы. Последняя формируется в результате чрезмерного заживления области поврежденного нерва и гиперплазии смежных тканей, и очень часто требует последующего хирургического удаления. Решение о выборе возможного метода лечения должно приниматься вместе с пациентом после тщательной дискуссии всех возможных вариантов, и перед началом реабилитации пациент официально должен подтвердить свое согласие посредством заполнения специальной письменной формы.
Авторы: Gary Greenstein, DDS, MS Joseph R. Carpentieri, DDS John Cavallaro, DDS
Наша команда врачей
Челюстно-лицевой хирург, Имплантолог
Бочаров Максим Викторович
Стаж: 11 лет
Стоматолог-хирург, Имплантолог
Чернов Дмитрий Анатольевич
Стаж: 29 лет
Ортопед, Нейромышечный стоматолог
Степанов Андрей Васильевич
Стаж: 22 года
Эндодонтист, Терапевт
Скалет Яна Александровна
Стаж: 22 года
Стоматолог-ортопед
Цой Сергей Константинович
Стаж: 19 лет
Стоматолог-ортодонт
Еникеева Анна Станиславовна
Стаж: 3 года
Лечение посттравматической сенсорной невропатии
Наиболее проблемным результатом стоматологических хирургических вмешательств, местной анестезии или эндодонтического лечения является повреждение тройничного нерва с последующим нарушением функции чаще всего нижнего альвеолярного(IAN) и/или язычного нерва(LN). Изменённые ощущения и боль в орофациальной области, связанные с повреждением веток тройничного нерва, могут мешать выговаривать звуки, кушать и пить, целоваться, бриться, наносить макияж, чистить зубы и даже работать и спать.
Лечение посттравматической сенсорной невропатии зависит прежде всего от причин и механизмов повреждения нерва и самое главное — от времени после травмы до начала лечения.
Тройничный нерв – это самый крупный периферический сенсорный нерв в организме человека, который представлен более 40%-ами сенсорной коры, поэтому принятие клиницистом единственного правильного решения о терапевтической тактике после его повреждения — всегда сложная задача.
Наиболее часто ятрогенно повреждаемые ветви тройничного нерва — нижний альвеолярный нерв (IAN) и язычный нерв (LN).
Язычный нерв расположен свободно в мягких тканях, поэтому основными причинами его повреждения являются удаление третьих моляров и локальная анестезия.
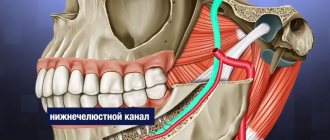
Нижний альвеолярный нерв находится в костном канале нижней челюсти и к основным причинам его повреждения относятся имплантация, апикальная инфекция, эндодонтическое лечение, периапикальная хирургия.
Рис. 1. Морфологический препарат нижней трети лица с демонстрацией отпрепарированого язычного нерва, который проходит в глубине мягких тканей и прилежит к язычной поверхности нижней челюсти в ретромолярной области.
Рис. 2. Схематическое изображение хода язычного и нижнеальвеолярного нерва.
После ятрогенного повреждения тройничного нерва пациент испытывает не только нарушение сенсорной функции, но и снижение качества жизни, психологический дискомфорт и социальные проблемы, проявление которых более устойчивые в случаях, если пациент старшего возраста, а время от дня травмы до признания повреждения врачом и принятия терапевтических решений более 48 часов. Также важно помнить, что посттравматические последствия тем тяжелее, чем проксимальнее травма по отношению к телу клетки.
Пациентам почти всегда трудно принять и справиться с такими негативными последствиями оральной и челюстно-лицевой хирургии, поскольку удаление третьих моляров или имплантация часто является необязательной манипуляцией, а пациент, принимая решение в пользу такого хирургического лечения, ожидает значительных функциональных и/или эстетических улучшений.
До сих пор нет консенсуса относительно протоколов лечения таких повреждений, однако есть чёткое понимание, что на тактику и успех лечения нейросенсорного дефицита будет влиять механизм и продолжительность травмы нерва, связанные с травмой клинические признаки и симптомы, включая психологические, функциональные или связанные с болью жалобы пациентов.
Недавно проведенный Кокрановский систематический обзор лечебных тактик в случаях посттравматической невропатии, полученных в результате стоматологических вмешательств, пришел к выводу о том, что до сих пор существует необходимость в рандомизированных контролируемых клинических исследованиях с целью изучения эффективности хирургического, медикаментозного и психологического лечения ятрогенных повреждений нижнего альвеолярного и язычного нервов.
Coulthard P, Kushnerev E, Yates JM, Walsh T, Patel N, Bailey E, Renton TF. Interventions for iatrogenic inferior alveolar and lingual nerve injury. Cochrane Database Syst Rev 2014 Apr 16;(4):CD005293.
Приоритетом при ведении таких пациентов является честный разговор доктора о том, является ли повреждение нерва постоянным или временным. Это поможет пациенту принять ответственное решение о хирургическом лечении, однако контроль боли и реабилитация должны быть начаты как можно раньше с учётом психологических проблем, связанных с ятрогенезом травмы.
Существует ложное убеждение, что большинство повреждений тройничного нерва восстанавливаются, хотя на самом деле, например, повреждения язычного нерва, связанные с созданием лингвального хирургического доступа, восстанавливаются через 10 недель и всего в 88% случаев.
Симптомы и стадии повреждения
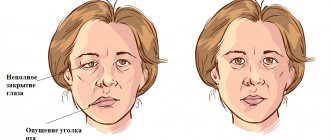
Симптоматика, по которой можно узнать это осложнение, следующая:
- онемение частей головы — языка, губ, подбородка, щек и др.;
- прикусывание губ и языка;
- поперхивание во время приёма пищи или питья;
- обильное слюноотделение.
Всё это создаёт пациенту ряд неудобств: затрудняет приём пищи и разговор, нарушает мимику, а также мешает бриться мужчинам, а женщинам — накладывать макияж. Степень серьёзности данной травмы определяется её степенью: незначительная проходит сама по себе или при помощи медикаментозного лечения, сильная — приводит к необратимым процессам дистрофии нерва и является не излечимой. Повреждение нижнечелюстного нерва, симптомы которого наблюдает у себя пациент, требуют немедленного обращения к врачу — только специалист сможет определить его степень и оказать своевременную помощь.
Стоматологи различают следующие стадии данного осложнения имплантации:
- незначительное — невропраксия;
- более сильное, но частичное повреждение — аксонотмезис;
- серьёзна травма, которая приводит к полной потере чувствительности — невротмезис.
Посттравматическое повреждение сенсорного нерва. Терминология.
Ассоциация по изучению боли стандартизировала номенклатурную систему, которая определяет наиболее часто используемые невросенсорные описательные термины Classification of Chronic Pain, Second Edition: International Association for the Study of Pain Task Force on Taxonomy, ed.: H Merskey and N. Bogduk. IASP Press IASP Council in Kyoto, November 29-30-2007.
- Парестезия — не болезненное измененное ощущение. Может описываться пациентами как мурашки, легкое ощущение жжения или покалывания. НОВЫЕ ощущения — растягивание, тянущие ощущения.
- Дизестезия — извращенные ощущения. Аномальные, иногда неприятные ощущения, испытываемые человеком с частичным повреждением чувствительных нервных волокон во время прикосновения к коже. — Неприятное ненормальное ощущение, спонтанное или спровоцированное. Примечание: дизестезия — это не боль, когда больно и не парестезия. Особые случаи дизестезии — гипералгезия и аллодиния. Дизестезия всегда должна быть неприятной, а парестезия не должна быть неприятной, хотя признается, что граница может создавать определенные трудности, когда речь идет о том, приятные или неприятные эти ощущения. Всегда следует указать, являются ли ощущения спонтанными или спровоцированными.
- Невропатическая боль (IASP) — боль, вызванная поражением или заболеванием соматосенсорной нервной системы.
- Невропатия (IASP) — нарушение функции или патологическое изменение в нерве: в одном нерве — мононейропатия; в нескольких нервах — мононейропатический мультиплекс; если диффузная и двусторонняя — полинейропатия. Примечание: Неврит является особым случаем нейропатии и в настоящее время термин предназначен для воспалительных процессов, влияющих на нервы. — чувствительный (прикосновение, тепло, боль) — двигательный (движение).
- Аллодиния — боль от непагубных стимулов (боль при лёгком прикосновении / на холоде / в жару). Появление боли в ответ на стимул, который у здоровых людей ее не вызывает. Термическая аллодиния, особенно холодовая аллодиния — особенность экстраорального дерматома у пациентов с IANIs. Некоторые пациенты сообщают о сниженной вкусовой и тепловой чувствительности. Извращение чувствительности характеризуется повышенным порогом чувствительности и увеличенной длительностью восприятия, отсутствием точной локализации ощущений имеющих неприятный характер, склонностью к иррадиации. Боль продолжается при удалении стимула.
- Гипералгезия — повышенная чувствительность к болевым раздражителям
- Анестезия — онемение
- Гиперестезия и Гипостезия — это термины, которые часто используются для описания изменений чувствительности в большую или меньшую сторону соответственно.
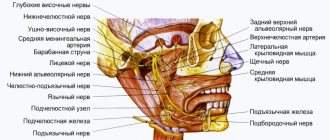
Рис. 5 Анатомия II (верхнечелюстной) и III (нижнечелюстной) веток тройничного нерва. Важно заметить, что ветви верхнего альвеолярного нерва ретроградно «вливаются» в подглазничный нерв, что объясняет симптоматику отека и боли подглазничной области при повреждении верхнего зубного сплетения.
Посттравматическая сенсорная невропатия – это боль, развивающаяся после медицинского вмешательства (операция, лечение, анестезия), минимальной продолжительностью 2 месяца при этом исключены другие причины боли (инфекция, стойкая малигнизация, неправильное диагностирование и др.), также должна быть исключена предоперационная боль от других причин.
Важно добавить, что невропатическая область не обязательно должна четко указываться пациентом, однако около 80% пациентов могут локализовать и указать на невропатический участок.
ЗДЕСЬ можно больше прочитать о частоте «фантомной зубной боли» (атипичная одонтальгия) после эндодонтического лечения, которая классифицируется как стойкая дентоальвеолярная боль (persistent dentoalveolar pain PDAP тип 2) и встречается до 3% случаев.
Восстановление и лечение
В первом случае на самостоятельное восстановление уходит примерно 1 месяц, помощь врачей не нужна, поскольку нет анатомического повреждения. Симптомы второго проявляются спустя время — обычно 6-8 недель, поэтому восстановление может быть болезненным и неполным: на него потребуется более 2 месяцев. При третьей стадии повреждения нижнечелюстного нерва — лечение даёт результат только в начале и производится хирургическим путём, поскольку речь идёт о дегенерации с нарушении целостности. Потеря чувствительности, которая наблюдается у пациента более 3 месяцев — говорит о высокой вероятности ей потери навсегда. Повреждение нижнечелюстного нерва, последствия которого — отсутствие чувствительности нерва в течение года, приводят к необратимым изменениям. Уберечь от таких неприятных травм пациента сможет только профессионализм и ответственность врача, которые гарантируют специалисты нашей клиники Имплантмастер.
Автор:
Особенности проявлений ятрогенного повреждения тройничного нерва
- Болевой дискомфорт, изменение ощущений, онемение (анестезия).
- Функциональные последствия — пациенты, испытывающие боль от прикосновения или холода, часто испытывают трудности с ежедневными функциями: поцелуи, общение, речь, еда и питье и т. д. https://www.ncbi.nlm.nih.gov/pubmed/22677874
- Психологические последствия — у пациентов развиваются различные беспокойства, страх, гнев, посттравматическое стрессовое расстройство. Психологические расстройства могут усугубляться в тех случаях, если до медицинского вмешательстване не было подписано информированное осознанное согласие на имплантацию, эндодонтическое лечение, ортогнатическую хирургию и т. д., где конкретно указано о возможном повреждении нерва.
Рис. 6. Схематическое изображение соотношения веток нижнего альвеолярного нерва с формируемым ложе имплантата. Боль во время сверления — важный диагностический критерий близости нерва.