Экзостоз кости или остеохондрома – самая распространенная опухоль скелета. На ее долю приходится порядка 20% всех случаев формирования костных новообразований и практически 40% от числа развития всех доброкачественных опухолей костей. Чаще всего она обнаруживается еще до 20 лет, хотя обычно протекает бессимптомно. Только в отдельных случаях наблюдается возникновение болей и других нарушений. Тем не менее образование нароста на кости обязательно требует получения консультации врача, так как редко, но все же возможна малигнизация или озлокачествление остеохондромы.
Что такое экзостоз кости
Костно-хрящевой экзостоз – доброкачественное костно-хрящевое образование на наружной поверхности кости. Чаще всего оно обнаруживается еще в молодом возрасте до момента окончания роста скелета, в том числе у детей.
Образование остеохондромы провоцирует нарушение протекания естественных процессов рассасывания (резорбции) и образования новой костной ткани (ремоделирования).
Экзостоз представляет собой нарост, образованный губчатой костью и имеющий кортикальный слой (прочную, твердую «оболочку»). Он может расти на ножке или крепиться к кости широким основанием. Снаружи костный нарост покрыт хрящевой тканью, имеющей много общего с суставными хрящами. Ее толщина не превышает 1 см. Верхний слой экзостоза еще называют хрящевой шапочкой.
Остеохондрома является следствием нарушения роста костей в области эпифизарных пластинок, т. е. их смещения из анатомически правильного положения с «выбросом» хрящевой ткани в сторону. Впоследствии она так же, как и метафиз, окостеневает по направлению от основания к вершине, что и приводит к формированию костного экзостоза с хрящевой шапочкой. При этом он продолжает увеличиваться в размерах вплоть до закрытия зон роста, а появляться может абсолютно в любой кости. Костная часть остеохондромы образована из неравномерно распределенных костных балок. Между ними располагается жировая ткань с островками гемопоэза. Костные перегородки формируются за счет энхондральной оссификации хряща. Это обуславливает возможность присутствия в губчатой кости кальцинатов.
Чаще поражаются метафизарные участки длинных трубчатых костей:
- бедренной (30%);
- плечевой (10—20%);
- большеберцовой (15—20%).
Метафизом (иногда шейкой) называют небольшую часть трубчатой кости, которая расположена между ее эпифизом (головкой) и диафизом (телом). В 18—25 лет он перестает нарастать и окостеневает, что свидетельствует о завершении формирования кости.
Таким образом, часто наблюдается суставный экзостоз – образование нароста на верхней (проксимальной) части большеберцовой или нижней (дистальной) части бедренной кости, т. е. новообразование локализуется чуть ниже или чуть выше колена. Поражение плоских костей, т. е. экзостоз ребра, лопатки, костей таза, встречаются менее часто. Еще реже диагностируются остеохондромы костей пальцев рук и ног, ключицы. Наиболее редко наблюдается формирование костных наростов в позвоночнике.
Также костный экзостоз может формироваться на язычной или щечной поверхности челюсти. При этом он может иметь форму гребня, выступа, бугра или приобретать причудливые очертания. В таких случаях больным показана консультация стоматолога.
Подходы к оперативному лечению костно-хрящевых экзостозов
Ключевые слова: костно-хрящевой экзостоз, оперативное лечение
Введение. Костно-хрящевые экзостозы (остеохондрома) – заболевание, изучение которого имеет почти двухвековую историю, но по-прежнему оставляет исследователям перспективы поиска эффективных подходов и методов лечения [7–9,11]. Костно-хрящевые экзостозы, наиболее часто встречающиеся костные опухоли, составляют около 50% от всех доброкачественных костных опухолей и около 10% от всех костных опухолей скелета [5,6,14]. Фактическое распространение этих опухолей в общем населении неизвестно, поскольку у многих пациентов они протекают бессимптомно [14].
По данным зарубежной литературы, 90% этих опухолей встречаются в виде одиночных экзостозов, а остальные 10% – в виде наследственных множественных костно-хрящевых экзостозов [3,4,12].
Костно-хрящевые экзостозы локализуются преимущественно в метафизах длинных трубчатых костей, которые развиваются путем энхондрального окостенения и наиболее часто встречаются в области проксимального метафиза плечевой, дистального метафиза бедренной, проксимального метафиза большеберцовой костей, которые соответствуют местам наиболее быстрого роста кости [3,6,7,10].
Злокачественное преобразование происходит в 1% случаев у пациентов с одиночными костно-хрящевыми экзостозами и в 3–5% случаев у пациентов с множественными костно-хрящевыми экзостозами [1,2,5,13]. Продолжающийся рост, повреждение и шляпка из гиалинового хряща более чем 1,5 см в толщине, имеющая место после завершения роста скелета, предполагает злокачественное преобразование экзостоза [2,4,8,13].
Несмотря на внушительный арсенал оперативных методов лечения этой патологии, до настоящего времени нет единой выработанной тактики и подходов к лечению костно-хрящевых экзостозов.
Основной целью нашего исследования являлось выявление оптимального, малотравматичного способа и показания к оперативному вмешательству, его эффективность для ранней реабилитации пациента с использованием технических возможностей и оборудования клиники. При определении показания к оперативному вмешательству, учитывались медицинские показания, эстетические проявления, а также вызываемые экзостозами осложнения. У выделенного контингента больных мы наблюдали следующие осложнения, связанные с экзостозами: косметические дефекты, сосудистые и неврологические нарушения, перелом, нарушения функции движения, толерантность к физической нагрузке.
Материал и методы. В ЦТООР накоплен достаточно большой опыт лечения костно-хрящевых экзостозов. Использовались различные подходы и методы лечения – от обширных резекций, с созданием костного дефекта, до ограниченных вмешательств – без создания дефекта кости.
За период с 2000 по 2005гг. в ЦТООР, обратилось около 700 пациентов с направляющим диагнозом костно-хрящевые экзостозы. Однако лишь у 250 больных диагноз костно-хрящевой экзостоз подтвержден. Из 250 больных с костно-хрящевыми экзостозами у 31 поставлен диагноз наследственные множественные костно-хрящевые экзостозы у остальных – одиночный костно-хрящевой экзостоз.
21 больному проведено оперативное лечение различными методами, остальным лечения не проводилось, вследствие отсутствия показаний к операции или отказа от нее больных.
Оперированные больные были подразделены на две группы. Принципом раздела явилась травматичность операции: объем создаваемого ятрогенного костного дефекта, вид проводимого оперативного вмешательства и сроки послеоперационной реабилитации.
В первую группу вошли больные, у которых оперативное вмешательство привело к образованию костного дефекта. В некоторых случаях производилась костная пластика дефекта. Во вторую – больные, которым производились сохранные оперативные вмешательства, без создания дефекта костной ткани.
Техника сохранной операции: доступ производился в зависимости от локализации костно-хрящевого экзостоза, полное обнажение костно-хрящевого экзостоза вместе с основанием и капсулой, остеотомия образования на уровне ее перехода в материнскую кость и удаление костно-хрящевого экзостоза единым блоком вместе с капсулой (важно удалить капсулу полностью). С помощью фрезы обрабатывалась поверхность материнской кости, без образования костного дефицита или дефекта кости.
Оценка результатов хирургического лечения проводилась как с учетом исходной тяжести состояния пациентов, определяющегося степенью и видом осложнений, вызываемых экзостозами, так и сроками послеоперационного восстановления.
Все больные подлежали клинико-рентгенологическому, лабораторно-диагностическому динамическому обследованию. Ближайшие и отдаленные результаты анализировались на основании послеоперационных обследований больных, с учетом субъективных данных.
Результаты и обсуждение. Анализ результатов лечения больных первой группы (14 пациентов), показывает, что хотя рецидивов основного заболевания в этой группе и не наблюдалось, пациенты к полноценной жизни возвратились в среднем через 5 недель, в течение которых ходили при помощи костылей, не нагружая конечность.
Приведем пример: больной Г., 12 лет, и/б № 1024/150.
Диагноз: солитарный костно-хрящевой экзостоз в/3 правой малоберцовой кости, со сдавлением малоберцового нерва (рис. 1 А). Произведена сегментарная резекция малоберцовой кости (рис. 1 В).
Рис. 1. Рентгенограмма до (A) и после оперативного вмешательства (B); 1– солитарный костно-хрящевой экзостоз; 2– ятрогенный циркулярный костный дефект
Больной выписан через 3 недели после оперативного вмешательства. На момент выписки конечность иммобилизована задней гипсовой лонгетой от в/3 правой бедренной кости до пальцев стопы. Неврологических нарушений не отмечено. Больной ходит самостоятельно при помощи одного костыля. Во время контрольного осмотра через один месяц – ходит с помощью палки, без гипсовой иммобилизации.
Из 14 больных этой группы у одного больного с краевой резекцией без замещения дефекта, через один месяц наступил патологический перелом, который впоследствии лечился консервативно, а в 2 случаях – реабилитация составила более 3 месяцев.
Анализ результатов лечения больных второй группы (7 пациентов), показывает, что они были мобилизованы на 2–3 сутки после операции и по заживлению раны выписаны из центра. Пациенты возвратились к полноценной жизни в среднем через 2 недели, отмечая, что их функциональный статус существенно улучшен по сравнению с дооперационным, в дальнейшем, в течение 1-го года рецидивы основного заболевания не наблюдались.
Еще один пример: больной Н.,18 лет, и/б № 2398/494.
Диагноз: солитарный костно-хрящевой экзостоз в/3 правой малоберцовой кости (рис. 2 А, В).
Рис. 2. Рентгенограммы до оперативного вмешательства. Виден костно-хрящевой экзостоз на широком основании. A – переднезадняя проекция; B – боковая проекция
Произведена сохранная операция по вышеизложенной технике (рис. 3 А, В).
Рис. 3. Рентгенограммы после оперативного вмешательства. Видно отсутствие костного дефекта на материнской малоберцовой кости и место от вдавления на большеберцовой кости. A – переднезадняя проекция; B – боковая проекция
Костно-хрящевой экзостоз удален единым блоком (рис. 4 А, В).
Рис. 4. Макроскопический вид удаленного единым блоком костно-хрящевого экзостоза(A). Макроскопический вид после распиливания костно-хрящевого экзостоза (B). 1– фиброзная капсула, колпачок в виде шляпки из гиалинового хряща, которая функционирует как перихондрий; 2– широкое основание; 3– кортикальная и губчатая кость; 4– гиалиновый хрящ, который в нескольких областях разрастается в сторону медуллярного компонента
Больной выписан по заживлению раны. На момент выписки иммобилизации конечности не произведено. Неврологических нарушений не отмечено. Больной ходит самостоятельно без дополнительной нагрузки.
Во время контрольных осмотров, через 1, 6 и 12 месяцев, – служил в рядах вооруженных сил.
Как видно из приведенных примеров, при одинаковом лечебном результате, в первом случае, где была произведена широкая резекция с созданием костного дефекта, сроки реабилитации продлевались. Потребовалась дополнительная фиксация. Во втором случае дополнительная фиксация не использовалась, больной был активизирован через три дня и выписан по заживлению раны.
Анализ приведенных результатов свидетельствует, что во всех случаях, после оперативного лечения, рецидивов основного заболевания не наблюдалось. Интраоперационных осложнений и раневой инфекции в обеих группах не отмечено.
Таким образом, в результате приведенных данных мы пришли к следующим выводам:
- При верифицированном диагнозе остеохондромы нет необходимости в большом хирургическом вмешательстве с краевой резекцией кости в пределах здоровой кости, что резко удлиняет сроки восстановления больного, особенно когда речь идет о нижних конечностях, которые подвергаются статическим нагрузкам.
- Расширенная краевая или пристеночная резекция кости с удалением корня костно-хрящевого экзостоза приводит к неоправданному созданию ятрогенного костного дефекта, который в ряде случаев приходится заполнять трансплантатом. Полное восстановление костной структуры в области костного дефекта длится до 2 лет и иногда имеют место патологические переломы. Это агрессивный и неоправданный подход. Данный результат при лечении остеохондромы, с учетом современного темпа жизни и требований больных, с натяжкой можно считать удовлетворительным.
- Показания к оперативному вмешательству при остеохондромах верхних и нижних конечностей должны определяться по степени вторичных осложнений, вызываемых экзостозами, а не по принципу – костное образование должно быть удалено. При принятии решения о возможном оперативном вмешательстве должны быть также учтены расположения остеохондромы и вероятность ее перелома.
- Результаты нашего исследования показывают эффективность сохранных операций и позволяют достичь аналогичных лечебных результатов с несравнимо быстрым возвращением больного к полноценной жизни и, что не менее важно, улучшением качества жизни пациентов на период лечения.
Литература
- Bandiera S., Bacchini P., Bertoni F. Bizarre parosteal osteochondromatous proliferation of bone, Skeletal Radiol., 1998; 27:154-156.
- Bell R.S. Musculoskeletal images: malignant transformation in familial osteochondromatosis? Can. J. Surg., 1999; 42:8.
- Dahlin D.C. and Unni K.K. Bone Tumors. General Aspects and Data on 8,542 Cases. Ed. 4, Springfield, Illinois, 1986.
- D’Ambrosia R. and Ferguson A.B. J. The formation of osteochondroms by epiphyseal cartilage transplantation, Clin. Orthop., 1968, 61: 103-115.
- Geirnaerdt M.J., Hogendoorn P.C., Bloem J.L., Taminiau A.H., van der Woude H.J. Cartialginous tumors: fast contrast-enhanced MR imaging, Radiology, 2000; 214:539-546.
- Harper G.D., Dicks-Mireaux C., Leiper A.D. Total body irradiation-induced osteochondromata, J. Pediatr. Orthop., 1998; 18:356-358
- James H. Beaty, Canale Terry: Operative Pediatric Orthopedics, 1991, p. 1098-1099.
- Kingsley R. Chin, F. Daniel Kharrazi, Bruce S. Miller, Henry J. Mankin, and Mark C. Gebhardt, Osteochondromas of the distal aspect of the tibia or fibula, J. Bone and Joint Surg., 2000, 82:1269.
- Lovell W.W., Winter R.B. and Morissy R.T. Pediatric Orthopaedics, Third Edition, 1990, vol. 1, p. 342-343.
- Mark D. Murphey, James J. Choi, Mark J. Kransdorf Imaging of Osteochondroma: Variants and complications with radiologic-pathologic correlation, radiographics, 2000, 20: 1407-1434.
- Milgram J.W. The origins of osteochondromas and enchondromas. A histopathologic study, Clin. Orthop., 1983,74: 264-284.
- Mirra J.M. Bone Tumors. Clinical, Radiologic, and Pathologic Correlation. Vol. 2, Philadephia, 1989.
- Ozaki T., Hillmann A., Blasius S., Link T., Winkelmann W. Multicentric malignant transformation of multiple exostoses, Skeletal Radiol., 1998; 27:233-236.
- Resnick D., Kyriakos M., Grennway G.D. Osteochondroma. In: Resnick D. eds. Diagnosis of bone and joint disorders. 3rd ed., vol. 5, Philadelphia, 1995, p. 3725-3746.
Экзостоз у ребенка
Именно у детей чаще всего впервые диагностируется остеохондрома, что обусловлено ее формированием из клеток присутствующей только до окончания периода роста эпифизарной пластинки, которая примыкает к метафизу. Ее еще называют зоной роста кости, так как она представляет собой гиалиновый хрящ, клетки которого находятся в постоянном миотическом делении. В результате образуются новые хондроциты (клетки хрящевой ткани), формирующие эпифизарную пластинку, а старые смещаются к метафизу и впоследствии замещаются остеобластами (клетками костной ткани).
У младенцев повышает вероятность образования экзостозов нарушение правил профилактики рахита, в частности избыточное употребление препаратов с витамином D.
После завершения полового созревания зоны роста постепенно закрываются и замещаются костной тканью, трансформируясь в тонкую эпифизарную линию. Если в этот период возникают нарушения гормонального фона не исключено сохранение зон роста открытыми, что создает предпосылки для образования остеохондром.
Обычно до 7—8 лет экзостоз кости у ребенка никак не проявляется и дает о себе знать только в период интенсивного роста, т. е. в 8—16 лет, так как так же начинает активно расти. У детей младшего возраста подобные наросты присутствуют в области метафиза непосредственно вблизи эпифизарной пластинки, но впоследствии отдаляются от него и приближаются к диафизу. Поэтому по тому, насколько отдален костный экзостоз у детей от эпифиза, определяют время его образования.
Рост новообразования продолжается до окончания периода роста.
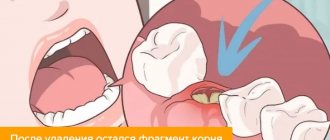
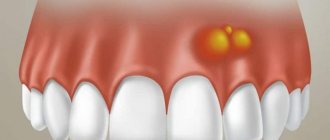
Почему после удаления зуба на десне возникает экзостоз
Причиной появления нароста становится избыточный рост костных тканей. Этот механизм запускается при их повреждении, которое происходит во время экстракции зубных единиц или переломе челюсти. Обычно кости травмируются при сложных операциях по извлечению моляров. После удаления зуба мудрости экзостоз диагностируется чаще других случаев.
Факторы, провоцирующие патологическое разрастание кости:
- наследственная предрасположенность;
- инфекции, воспаление в ротовой полости;
- травмы во время зубочелюстных операций;
- эндокринные нарушения.
После экстракции зуба пациент может чувствовать языком небольшие узелки. Со временем они увеличиваются и доставляют беспокойство.
Виды и стадии развития
Экзостоз может присутствовать только на одной кости, т. е. быть солитарным, или поражать все метафизы костей скелета. Во втором случае говорят о генерализованной форме заболевания, которая чаще встречается у мужчин и в основном носит наследственный характер. Ее еще называют множественной экзостозной хондродисплазией. В таком случае поражается несколько костей или подавляющее большинство из них, но образования имеют разную форму и размеры.
В зависимости от формы и направления роста различают:
- холмовидные;
- линейные;
- шаровидные экзостозы.
Одиночные экзостозы имеют узкое или широкое основание, тогда как множественные обычно представляют собой шаровидные или овальные наросты размером 2—12 см, иногда более.
В своем развитии любая остеохондрома проходит 3 последовательных стадии:
- формирование хрящевого экзостоза, который не определяется при пальпации (прощупывании);
- окостенение и активный рост нароста;
- остановка роста костной части новообразования при сохранении возможности увеличения размеров хрящевой шапочки.
Костные экзостозы уже прощупываются при обследовании и могут приводить к появлению дискомфорта, болей при физической активности и других симптомов.
По характеру развития и клинической картины остеохондромы делятся на следующие виды:
- С нормальной скоростью роста. Костно-хрящевое образование растет медленно, наблюдается соответствие скорости роста хряща и пораженной кости. Такие остеохондромы имеют наиболее благоприятный прогноз, так как после завершения периода роста не склонны продолжать расти и практически никогда не озлокачествляются.
- С высокой скоростью роста. Увеличение размеров нароста происходит за счет разрастания хрящевой ткани и может продолжаться также после завершения формирования скелета из-за сохранения ростковой зоны. В таких случаях показано удаление экзостоза, так как существует достаточно высокий риск малигнизации.
- Озлокачествленный экзостоз имеет самый неблагоприятный прогноз. Чаще всего перерождаются костно-хрящевые новообразования ребер, тазовых костей, лопатки и позвоночника с трансформацией в хондросаркому или остеогенную саркому.
Что такое экзостозы, причины их развития
Экзостозы (или, как их ещё называют, остеофиты) представляют собой костные разрастания верхней челюсти, которые развиваются после сложного удаления единиц или травматического повреждения. На верхней челюсти они локализуются в основном со стороны щёчной поверхности альвеолярного отростка, т. е. той части верхней челюсти, которая несёт на себе зубной ряд. На нижней – со стороны языка в области роста малых коренных зубов, намного реже – в области больших коренных, а также резцов или клыков.
Согласно медицинской статистике, почти у 10% пациентов, у которых частично или полностью отсутствуют зубы, выявляют симметрично расположенные разрастания в области нижних премоляров. Их ещё называют валиками нижней челюсти. Что касается разрастания в области нёбного шва, то он получил название «нёбный торус». Последний нередко обнаруживают у новорождённых: по мере развития малыша увеличивается и экзостоз. Он является аномалией доброкачественной природы и может быть как единичным, так и множественным. Причины его появления:
- Сложная, травматичная экстирпация зубной единицы, после которой хирург не сгладил края лунки;
- Травматические повреждения челюсти (в частности – переломы), после которых повреждённые фрагменты челюсти были неправильно составлены;
- Разрушения большой части кости или надкостницы в процессе сложного удаления зубной единицы.
Если экзостоз появился после травмы, то он находится в её области. Размеры разрастания, как правило, невелики, однако известны случаи, когда их объём был достаточно серьёзным – не меньше яблока.
Причины экзостоза
Еще нет единого мнения о причинах появления экзостозов. Ряд авторов считает, что они имеют опухолевую природу. Но большинство сходится на том, что они являются следствием расстройств процессов энхондрального окостенения, возникающих вследствие дизэмбриогенеза (нарушения эмбрионального развития). Поэтому сегодня основной теорией образования костных экзостозов признано смещение эпифизарной пластинки во время внутриутробного развития плода. Она представляет собой зону роста кости, расположенную непосредственно под эпифизом, и отвечающую за ее удлинение. Поэтому заболевание считается врожденным, а его развитие продолжается в течение всего периода роста.
Повышать риск возникновения остеохондромы способны:
- ионизирующее облучение (в 10% случаев заболевание развивается у больных, перенесших в детстве лучевую терапию);
- нарушения в работе эндокринной системы, прием гормональных препаратов;
- курение и злоупотребление алкоголем родителей.
Также заболевание может носить наследственный характер и передаваться ребенку от одного из родителей. Особенно часто генетически обусловлено множественное поражение костей экзостозами.
Не исключается и приобретенная природа заболевания. Спровоцировать появление новообразований способны:
- травмы костей;
- микротравмы, обусловленные чрезмерной физической активностью, что типично для профессиональных занятий спортом;
- инфекционные заболевания и хронические воспалительные процессы любой локализации (например, пяточная шпора часто развивается на фоне плантарного или подошвенного фасциита);
- патологии надкостницы, дегенеративно-дистрофические заболевания хрящей, болезнь Бехтерева;
- нарушения микроциркуляции в мягких тканях;
- дистрофия мышц;
- ожирение;
- тяжелые формы аллергических заболеваний;
- компрессия конечностей, включая неправильно наложенной гипсовой повязкой или жгутом.
Повышают риск формирования новообразований костей ношение неправильно подобранной одежды и обуви, в частности частое переохлаждение открытых участков тела.
Особенное значение в развитии остеохондромы отводится нарушениям гормонального фона у детей в пубертатный период. Нередко образование экзостозов костей наблюдается на фоне повышенного синтеза половых гормонов у подростков. Это может провоцировать сохранение зон роста открытыми, что впоследствии может стать причиной гигантизма. Также увеличение размеров костно-хрящевых экзостозов может продолжаться после закрытия зон роста у женщин в результате гормональных перестроек.
Причины
Вопрос об этиологии остеохондром до настоящего остается открытым. Ряд авторов не признают опухолевую природу остеохондром, а рассматривают ее как нарушение процесса энхондрального окостенения (как результат дизэмбриогенеза). Многие авторы склоняются к мнению, что появление и развитие остеохондромы связано с врожденной патологией, развитие которой продолжается во всем периоде роста кости (то есть эпифизарная пластинка смещается в процессе формирования костей ребенка еще во время внутриутробного формирования скелета).
К факторам, повышающим риск ее развития, относятся:
- Ионизирующая радиация.
- Сильные ушибы кости и переломы.
- Сбои в эндокринной системе.
- Инфекционные заболевания.
Симптомы
Клиническая картина зависит от формы протекания заболевания, расположения, размера, формы экзостозов, степени их влияния на окружающие ткани. Одиночные новообразования обычно неподвижны, а их рост медленный. Поэтому в большинстве случаев они протекают бессимптомно, боли отсутствуют. Состояние кожных покровов при солитарных экзостозах обычно не изменено.
Но в отдельных случаях наблюдается активный рост и приобретение остеохондромами крупных размеров. Они могут механически сдавливать проходящие вблизи них кровеносные сосуды, нервы, суставы и провоцировать развитие реактивных бурситов и миозитов. Это сопровождается появлением болей разной степени выраженности, отечностью, покраснением тканей, иногда ощущением онемения. Если присутствует экзостоз сустава возможно ограничение амплитуды движений.
Какие будет иметь экзостоз симптомы, во многом зависит от его расположения. При множественных экзостозах нередко первыми признаками заболевания является отставание в росте, вальгусная деформация коленных суставов и косорукость. Также могут наблюдаться переломы ножки остеохондромы.
Причины и симптомы
Операция по удалению зуба становится причиной появления остеофитов, если стоматолог не сгладил края лунки. К формированию экзостозов также приводят травмы и застарелые переломы, неправильно соединенные поврежденные части челюсти.
Симптоматика зависит от размера и локализации. Небольшие неровности не мешают пациентам и не болят. Самое распространенное их расположение — область срединного шва. Остеофиты не мешают открывать рот. Слизистая оболочка над ними здоровая, бледная и подвижная. Заметных отклонений не имеет.
Если рост экзостозов продолжается, то слизистая становится тоньше. Повышается риск ее повреждения в случае установки протеза. Травму можно получить от разрушенных зубных коронок.
При ощупывании остеофиты ощущаются как плотные наросты, не соединенные с мягкими тканями вокруг них. Если они находятся около суставного отростка, то причиняют боль. Наросты около суставов не позволяют широко открывать рот. Ментальный отдел нижней челюсти смещен, окклюзия нарушена. Регионарные лимфатические узлы обычных размеров, не прощупываются. Общее состояние хорошее.
Экзостоз коленного сустава
Он может быть обусловлен образование нароста на конце большеберцовой кости и или бедренной кости. Экзостоз большеберцовой кости провоцирует выраженную деформацию коленного сустава и легко обнаруживается невооруженным взглядом. При пальпации удается обнаружить под кожей плотное, но безболезненное образование, которое может быть как гладким, так и шероховатым. Достигая больших размеров, он провоцирует боль в колене при ходьбе (особенно часто у женщин, склонных носить обувь на высоком каблуке). При этом экзостоз сустава склонен травмировать прилегающие к нему мягкие ткани, что провоцирует развитие тендинита (воспаление сухожилий) и бурсита (воспаление синовиальной сумки).
Поражение бедренной кости на ранних этапах развития протекает бессимптомно. Но при достижении новообразованием крупных размеров могут возникать боли в бедре и нарушение функции пораженной конечности. Нередко наблюдается множество очагов деформации вплоть до покрытия всей ее поверхности. Поскольку бедренная кость расположена глубоко в мягких тканях, при пальпации обнаружить ее экзостозы сложно.
Заболевания, при которых шишка на десне не болит
Существуют заболевания, при которых возникшее уплотнение не беспокоит пациента болью. Именно из-за этого люди не спешат обращаться к врачу, что впоследствии может осложнить лечение. При каких заболеваниях шишка, возникшая на зубной ткани, не болит?
Свищ
Если в десне появилась шишка с гноем, для истечения которого есть отверстие в десне, речь идет о свище. Образование представляет собой нарост размером 3-5 мм с белой верхушкой. Когда выход не закупорен уплотненным экссудатом и гной истекает свободно, такое уплотнение, как правило, не болит. Причина образования свища – осложнение периодонтита, при котором ткань разрастается и инфицируется скопившимися бактериями. Несмотря на то, что гной периодически вытекает и не скапливается в больших количествах, при отсутствии лечения острый свищ переходит в хроническую форму. Если не лечить свищ, возникает опасность распространения инфекции по пародонту и потери зуба.
Экзостоз
Экзостоз – вид челюстной аномалии, когда кость слегка выступает на поверхность. Такая шишка твердая, безболезненная на ощупь, так как является, по сути, костным или костно-хрящевым наростом доброкачественного характера. Причины возникновения – наследственная предрасположенность, врожденная патология или последствия травмы. При такой аномалии протезирование затруднено или вообще невозможно: протез будет натирать кожу на костном наросте, что может вызвать травмирование и попадание инфекции.
Важно! Экзостоз определяется путем рентгеновских снимков. Решение об удалении принимается пациентом, однако стоит учесть, что такие наросты могут со временем становиться злокачественными.
Эпулис
Если над десной появилась шишка, имеющая форму гриба на ножке, бледно-розового или красного цвета, речь идет об эпулисе – патологическом образовании, распространенном, в основном, у женщин, а также встречающемся у детей при прорезывании первых зубов. Причины появления эпулиса часто носят посттравматический характер (большая пломба, зубной камень, сколы), однако патологический нарост может появиться и вследствие неправильного прикуса, гормональных нарушений или ношения некачественных зубных протезов. Симптомы эпулиса сходны с проявлениями гингивита, поэтому для точного диагностирования врач использует рентгенографию или гистологический тест.
Периодонтит
О периодонтите следует подумать, если на десне образовалась шишка – твердая на ощупь, в диаметре до 10 мм. Причинами воспаления околозубных тканей обычно становятся незапломбированные зубные каналы и их инфицирование. Гнойник формируется в области верхушки корня. Характерный признак заболевания – при вертикальном нажатии на зуб появляется боль. Если гной уже истек, болевых ощущений может не наблюдаться, но игнорировать заболевание нельзя, так как оно может привести к утрате зуба и дальнейшему распространению инфекции.
Внимание!
При появлении уплотнения на десне ни в коем случае нельзя делать согревающий компресс или горячие полоскания: это может усугубить течение заболевания!
Гематома
Мягкая на ощупь припухлость с водянистым содержимым – гематома – образовывается вследствие травмирования ткани во время удаления зуба. Эта шишка, как правило, не требует особого лечения, рассасываясь спустя несколько дней после появления.
Не стоит игнорировать профилактические визиты к стоматологу.
Достаточно посещать специалиста 1 – 2 раза в год, что позволит своевременно выявить любую стоматологическую проблему на ранней стадии развития. А значит, ее устранение пройдет быстро, легко и без осложнений.
Нажимая кнопку «заказать звонок» вы соглашаетесь с политикой обработки персональных данных.
Экзостоз пяточной кости (пяточная шпора)
Это широко известный вид остеохондромы. Нарост может приобретать различную форму, что и определяет особенности возникающих симптомов. При шаровидном или грибовидном новообразовании после достижения им величины в 3—4 см появляются боли при ходьбе, невозможность полностью наступить на стопу. Поскольку нарост находится в зоне, постоянно подвергающейся трению обувью, постепенно кожа в его проекции огрубевает и уплотняется. Характерным признаком является усиление болевого синдрома по утрам и постепенное снижение его выраженности в течение дня. К вечеру нередко наблюдается отечность нижних конечностей.
Экзостоз позвоночника
Поражение может возникать на любом уровне, но чаще страдает грудной отдел. Новообразование располагается в области дужек или отростков позвонков. Оно может расти в сторону позвоночного или спинномозгового канала или же в переднем направлении. Первый вариант более опасен, так как он способен механически сдавливать спинной мозг и отходящие от него нервные корешки. Это провоцирует развитие так называемого корешкового синдрома с резкими сильными болями, отдающими в соответствии с уровнем поражения части тела, нарушения чувствительности и подвижности.
Экзостозы ребер
Образование наростов на ребрах чаще наблюдается при искривлениях позвоночника, которые так же приводят к деформации грудной клетки. Их рост обуславливает фиксацию патологического положения грудной клетки и ограничение жизненного объема легких. В результате могут возникать нарушения дыхательной функции, что провоцирует появление признаков гипоксии (кислородного голодания). В большей степени он нехватки кислорода страдает головной мозг, что может сопровождаться головокружением, головными болями и другими нарушениями. Также чувствительны к изменению газового состава крови сердце, печень, селезенка, а также другие внутренние органы.
Профилактические мероприятия
Контроль за состоянием зубов и ротовой полости позволит уменьшить вероятность появления новообразования.
- Своевременная санация полости рта. Посещение стоматолога для профилактического осмотра и проведения профгигиены дважды в год позволит предупредить разрастание кариеса, появление дефектов пломб и образование зубного камня, приводящих к травмированию десны и появлению эпулиса.
- Предупреждение травмирования десны. Если систематическое травмирование мягких тканей происходит в результате плохо подогнанных ортопедических или ортодонтических конструкций, обратитесь с этой проблемой к лечащему врачу. Он проведет подгонку коронок или протезов.
Если соблюдать эти профилактические меры, прогноз благоприятный, рецидив эпулиса не наступает.
Надеемся, наша статья об эпулисах будет носить для вас исключительно информационный характер. А если вы хотите успокоить десны, сделать их крепкими и сильными, попробуйте ополаскиватель уникальный двухкомпонентный ополаскиватель для полости рта АСЕПТА АКТИВ.
Это единственный ополаскиватель с комбинацией «хлоргексидин + бензидамин» для лечения воспалительных заболеваний пародонта. Средство оказывает комбинированное действие: противомикробное, противовоспалительное и обезболивающее. Мгновенный анестезирующий эффект позволяет быстро уменьшить болевые ощущения.
Экзостоз плечевой кости
Плечевая кость – одна из самых распространенных локализаций остеохондромы. При ее образовании могут наблюдаться:
- тупые боли в области плеча, возникающие в момент совершения движения рукой с большой амплитудой;
- ощущение скованности движений, присутствующее в основном по утрам, пока не удастся размяться;
- ограничение подвижности верхней конечности в плече;
- дистрофия мышц плеча и предплечья, что в сложных случаях можно заметить невооруженным глазом.
Осложнения
Хрящевой экзостоз у детей опасен отрицательным влиянием на состояние зон роста, в результате чего может наблюдаться укорочение голени, бедра, предплечья, плеча и т. д. Это же может становиться причиной искривления рук и ног, повышать риск переломов и вызывать инвалидизацию.
Пациенты с тяжелой формой течения заболевания чувствуют себя неполноценными, что негативно сказывается на их психическом и эмоциональном состоянии.
Самым опасным осложнением остеохондромы является ее малигнизация, т. е. преобразование в злокачественную опухоль – хондросаркому. Наиболее высокий риск озлокачествления при множественных экзостозах. При этом чаще малигнизации подвергаются наросты, локализованные в тазовых костях. Реже в злокачественные новообразования превращаются экзостозы ребер, лопатки, позвоночника. Одиночные остеохондромы преобразуются в злокачественную опухоль не более чем в 1% случаев.
Атипичный рост может наблюдаться в любой части экзостоза: хрящевой шапке, у основания или в средней части.
ПРИЧИНЫ ВОЗНИКНОВЕНИЯ
Чаще всего причиной формирования экзостоза является наследственность. В этом случае участки незначительного разрастания кости или хряща наблюдаются уже в детском возрасте.
При отсутствии роста и причиняемого дискомфорта специалист рекомендует регулярный контроль без хирургического вмешательства.
Помимо генетического фактора, экзостоз может быть вызван следующими причинами:
- травмирование челюстных рядов, их переломы, вызывающие откол фрагментов костной ткани с последующим неправильным сращением;
- инфекционные воспалительные процессы, в результате протекания которых костная ткань атрофируется и разрушается;
- патологическое строение челюстных рядов, вследствие чего формируется искривление костной ткани и происходит образование наростов;
- гормональные нарушения, из-за которых меняется качественный состав кости, вызывая ее разрушение и подверженность формированию наростов.
Стоматологи также отмечают, что очень часто развитие экзостоза является следствием сложной экстракции зуба.
Причиной разрастания костной ткани в этой ситуации является отсутствие естественного сглаживания краев лунки, неправильное сращение костной ткани либо чрезмерное травмирование надкостницы при проведении процедуры.
Диагностика
Диагностика костных экзостозов не представляет сложностей. При возникновении их признаков следует обратиться к ортопеду. Врач на основании жалоб пациента, данных анамнеза и результатов осмотра уже может предположить наличие новообразования.
Для уточнения его размеров и других особенностей назначается рентгенография. Ее проводят в 2-х проекциях. Остеохондрома на рентгеновских снимках визуализируется в качестве тени с гладкими четкими контурами и соединенной с костью ножкой или широким основанием. При отсутствии обызвествлений в хрящевом слое, он не будет виден на рентгене.
Для получения дополнительных данных могут назначаться:
- КТ, позволяющая обнаружить наличие костномозгового содержимого в экзостозе и проследить его связь с костномозговым каналом пораженной кости;
- МРТ, дающая точные данные о толщине хрящевой шапки и тем самым уточняющая природу новообразования (для злокачественных опухолей характерна толщина покрывающей их хрящевой ткани более 2 см).
При возникновении подозрений на развитие онкологии пациентам показано проведение биопсии – взятие фрагмента экзостоза для гистологического исследования. Таким образом осуществляют дифференциацию доброкачественной остеохондромы от злокачественных новообразований.
При обнаружении экзостозов в детском и подростковом возрасте обязательно требуется провести полное эндокринное обследование и определить содержание в крови всех значимых гормонов.
ПОДГОТОВКА
Хирургическое вмешательство является единственной возможностью удаления нароста костной или хрящевой ткани с поверхности челюстного ряда, поэтому для обеспечения благоприятного исхода требует тщательной подготовки.
Во время первичного приема пациента стоматолог выясняет его жалобы и проводит визуальный осмотр ротовой полости с целью выявления видимых патологий. На данном этапе нередко выявляется ряд сопутствующих заболеваний: кариес, воспаление дёсен или пародонта, которые требуют лечения.
Для определения точного расположения нароста, его формы, размера и характера специалист направляет пациента на рентгенографическое исследование. Выполненный снимок является основанием для постановки точного диагноза и составления плана лечения.
На этапе подготовки к операции стоматолог направляет пациента на сдачу анализов, при помощи которых можно выявить дополнительные заболевания, препятствующие проведению процедуры. Так, обязательными шагами являются проверка крови на свертываемость и уровень сахара, оценка баланса гормонов и работы надпочечников.
На подготовительной стадии специалист также определяется с вариантом введения обезболивающего препарата.
Зачастую хирургическое вмешательство по удалению экзостоза осуществляется с применением местной анестезии, однако в некоторых ситуациях может потребоваться общий наркоз.
Прежде чем его вводить, специалист уточняет у пациента наличие аллергической реакции, предыдущий опыт перенесения обезболивания.
Лечение экзостозов
При диагностировании экзостоза лечение назначается только при проявлении симптомов. В противном случае достаточно динамического наблюдения за новообразованием. Если же опухоль беспокоит пациента в зависимости от ее вида, характера проявления остеохондромы подбирается консервативная или назначается хирургическое вмешательство. Но основной метод лечения экзостоза – операция.
Консервативная, т. е. безоперационная, терапия показана в основном при экзостозе пяточной кости и ребра, но только на ранних стадиях развития. В первую очередь назначается использование специальных ортопедических стелек, изготовленных в индивидуальном порядке, и замене обычной обуви моделями со смещенным краем. Это способствует устранению механического давления на новообразование, снижению нагрузки на ахиллово сухожилие и пяточный бугор.
При появлении сильных болей и воспалительных процессов назначается медикаментозная терапия, включающая:
- НПВС в форме средств для местного применения (Нимид, Доларен, Кетопрофен, Вольтарен);
- лекарственные блокады с введением смеси анестетиков с кортикостероидами (выполняются при сильных болях, не устраняющихся с помощью других средств).
Также показано проведение курсов физиотерапевтических процедур. Наибольшей эффективностью отличается ударно-волновая терапия (УВТ). Она подразумевает воздействие на область поражения инфразвуковыми акустическими волнами. Механизм действия метода основан на эффекте кавитации, возникающем на границе раздела сред. Акустическое сопротивление мягких тканей меньше, чем костной. Поэтому звуковые волны проникают сквозь них и воздействуют на кости и хрящи. Это провоцирует улучшение кровоснабжения, восстановление нормальной хрящевой ткани и костей, уменьшение размера новообразований.
Дополнительно могут рекомендоваться:
- электрофорез с введением анестетиков;
- ультразвуковая терапия;
- лазерная терапия;
- УФО;
- магнитотерапия.
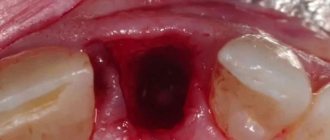
Реабилитация после удаления экзостоза
Рана полностью затягивается примерно через 1 неделю. Для лучшего заживления тканей и профилактики осложнений необходимо соблюдать требования врача.
В восстановительный период нельзя заниматься спортом или перегревать организм. Запрещается посещать баню, загорать на пляже, принимать горячую ванну. В противном случае может открыться кровотечение из раны.
Чтобы не травмировать поврежденную слизистую нельзя кушать грубую, острую или кислую пищу. Еда должна быть жидкой или в консистенции пюре, комфортной температуры. Нежелательно курить, так как никотин сужает сосуды, что препятствует быстрому заживлению.
При чистке зубов необходимо обходить оперированную область. Зубная щетка должна быть мягкой. После еды нужно полоскать рот теплой водой. Рекомендовано ежедневное полоскание антисептическими растворами, например, хлоргексидином, мирамистином. Для этих целей можно готовить отвары из ромашки, шалфея, календулы, коры дуба.
В первые несколько дней сохраняются болезненные ощущения и отечность тканей. Для купирования острых болей можно принимать анальгетики. Снять отек поможет холодный компресс. Лед или замороженный продукт оборачивают полиэтиленовой пленкой, тканью и прикладывают к щеке несколько раз в день.
Если у пациента слабое здоровье или есть хронические заболевания врач может назначить антибиотики.
При игнорировании требований стоматолога могут появиться осложнения: инфицирование и воспаление раны, кровотечение, расхождение швов.
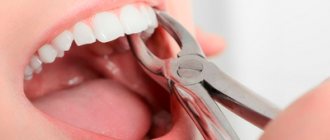
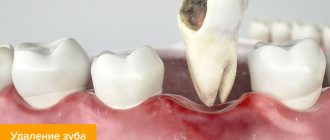
Операция по удалению экзостоза
Хирургическое вмешательство показано при:
- крупных размерах остеохондромы и наличии стойких болей;
- развитии осложнений (тендиниты, бурситы, сосудистые, неврологические нарушения и пр.);
- деформации кости в результате роста экзостоза;
- переломе ножки основания;
- озлокачествлении опухоли.
Детям при экзостозе кости операция назначается только в крайних случаях. Как правило, ее проводят только при сохранении показаний после достижения совершеннолетия.
Но при наличии противопоказаний хирургическое вмешательство не проводится. Это:
- гнойно-воспалительные процессы в области предстоящего вмешательства;
- обострение хронических заболеваний;
- декомпенсированная форма сахарного диабета;
- острые инфекционные заболевания.
Лечение экзостоза операцией подразумевает полное его иссечение с захватом хрящевой шапочки. Существует несколько методик проведения удаления костно-хрящевого нароста. Конкретная из них выбирается на основании локализации остеохондромы и ее величины. Обычно предпочтение отдается краевой резекции нароста, т. е. его удалению в пределах здоровых тканей. Только в отдельных случаях требуется прибегать к корригирующей остеотомии с сопутствующей резекцией остеохондромы, но цена удаления экзостоза таким способом выше, поскольку операция исправляет и деформацию кости.
После операции в 98% случаев наблюдается полное выздоровление. Поэтому практически все, кто однажды удалил экзостоз, забывает о нем навсегда.
Краевая резекция – относительно простой вид хирургического вмешательства. Его суть заключается в обнажении пораженной кости и удалении всего новообразования в передах здоровых тканей вместе с окружающей его капсулой с помощью острого долота, дрели, осцилляторной пилы или бора. После удаления патологического образования выполняется кюретаж материнской кости с использованием фрез и бора. В отдельных случаях объем резекции может быть крупным и создавать необходимость в проведении костной пластики с помощью аутотрансплантатов или специальных имплантатов. Важно удалить всю хрящевую шапочку и новообразование, так как в противном случае возможно развитие рецидива.
Проведение корригирующей остеотомии предполагает выполнение распила материнской кости с помощью остеотома и удаление остеохондромы. После этого фрагменты кости фиксируются в нужном положении с помощью особых пластин, винтов или спиц.
Удаление экзостозов на нижней и верхней челюсти
Консервативного лечения остеофитов не существует. Операцию проводят при следующих показаниях:
- быстром росте и болезненности,
- затруднениях при приеме пищи или разговоре.
Для удаления экзостоза на верхней челюсти проводят следующие манипуляции.
- Срединный разрез по одной линии, спереди и сзади — послабляющие надрезы.
- Отслаивание слизисто-надкостного лоскута.
- Удаление нароста одним блоком или распиливание и извлечение частями.
Иногда возможно срезание бором или фрезой.
Далее стоматолог проверяет состояние раны, сглаживает ее края, возвращает лоскут на место и накладывает узловые швы. Чтобы предупредить локальное скопление крови, накладывает йодоформную повязку. Для ее фиксации используют шелковые нити.
Для удаления экзостозов на нижней челюсти стоматолог делает трапециевидный разрез. Отодвигает слизисто-надкостный лоскут и спиливает выступ, сглаживает поверхность. Далее восстанавливает слизистую оболочку, накладывает швы. Если шипы небольшие, а костной ткани мало, то формирует тоннель. В него помещает гидроксиапатит. Материал является важной частью костей и эмали зубов. Он помогает нарастить костную систему для дальнейшего лечения. Врач закрывает швы повязкой.
Реабилитация
После удаления экзостоза пациент остается в стационаре 3 дня, швы снимаются на 7—10 сутки. Выполнение краевой резекции не требует никаких серьезных ограничений даже в ранний послеоперационный период. Полностью вернуться к привычному для себя образу жизни пациент может уже после снятия швов, а забыть про экзостоз – сразу после операции.
При проведении корригирующей остеотомии полное сращение костей наступает спустя 6 недель, но для полноценного восстановления может потребоваться до 3 месяцев. В этом время важно строго выполнять все рекомендации врача и не перегружать прооперированную часть тела. Всем пациентам, перенесшим остеотомию, назначается медикаментозная терапия, ЛФК и нередко физиотерапия. Длительность реабилитации в таких случаях зависит от вида проведенного хирургического вмешательства и индивидуальных особенностей пациента.
Таким образом, остеохондрома является весьма распространенным видом опухолей. При этом статистика частоты ее встречаемости не совсем объективна, так как нередко экзостозы не проявляются в течение всей жизни человека, а потому и не диагностируются. Тем не менее если сформировавшееся образование беспокоит пациента, причиняет ему боль, снижает качество жизни не стоит медлить с обращением к ортопеду. Специалист сможет оценить степень опасности новообразования и при необходимости удалить его максимально щадящим методом.
ХИРУРГИЧЕСКОЕ ВМЕШАТЕЛЬСТВО
Процедура удаления экзостоза начинается с обезболивания участка ротовой полости, который предполагается оперировать.
Перед введением общего наркоза специалист выясняет, нет ли у пациента индивидуальной непереносимости препарата при помощи специального теста.
После введения анестетика, специалист выполняет следующую последовательность действий по удалению экзостоза:
- Обеззараживание ротовой полости при помощи специальных дезинфицирующих препаратов, что устраняет риск инфицирования мягких и костных структур во время проведения операции.
- Выполнение надреза дёсенной ткани с целью получения доступа к хрящевому наросту. Для выполнения данной операции стоматолог использует скальпель подходящего размера.
- Удаление нароста. В зависимости от выбранного метода проведения процедуры на данном этапе может применяться стоматологическое долото или лазер, при помощи которых новообразование аккуратно срезается с поверхности костной ткани.
- Шлифовка обработанного участка. Для создания ровной поверхности и удаления мелких частиц хрящевой структуры, что препятствует рецидиву заболевания в будущем, костная ткань осторожно шлифуется при помощи стоматологической бормашины. Во избежание перегрева кости специалист следит за своевременным охлаждением обрабатываемого участка.
- Наложение швов на иссеченный участок дёсенной ткани и фиксация стерильной повязки.
Длительность операции по удалению экзостоза зачастую не превышает 2 часов. При использовании лазера время уменьшается до 40—50 минут.