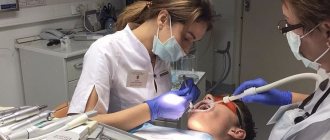
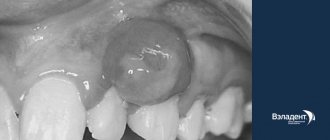
Диагноз «клиновидный дефект зубов» ассоциируется у большинства пациентов с углублением в виде клина у основания зуба. Но не каждый пришеечный дефект является клиновидным. Более того, заболевание относится к некариозным поражениям, которые требуют особого подхода в лечении. В «Факторе Улыбки» врач выявит предпосылки к формированию подобных дефектов, а если целостность зубных тканей уже нарушена – проведет тщательный диагностический поиск и восстановит зуб при помощи современных методик.
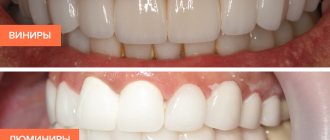
Реставрация. Восстановление скола переднего зуба
Прямая реставрация
Непрямая реставрация
Реставрация режущего края
Выбор материала для реставрации
Скол или надлом переднего зуба — явление не из приятных, от которого не застрахован никто. Такая «авария» может случиться в любой момент, даже во время еды. И как тут улыбаться, если вместо целого зуба осталась лишь половина? Благо вернуть красивую форму зубам можно очень быстро. Этот метод называется реставрация. Что это, какая она бывает, основные показания – об этом в нашей статье.
Реставрация зубов – это особый вид стоматологических услуг, направленных на улучшение эстетики улыбки. Эта процедура решает сразу несколько проблем: улучшает внешний вид зубов, придает анатомическую форму и восстанавливает функцию разрушенного зуба.
Существует прямая и непрямая реставрации.
Лечение средних и больших клиновидных дефектов
Лечение будет заключаться в пломбировании клиновидного дефекта и, если быть откровенным, пломбирование таких дефектов является до сих пор большой проблемой в стоматологии. Проблема №1 – пломбы выпадают очень быстро. Проблема №2 – пломба быстро теряет эстетичность в местах прилегания к твердым тканям зуба (граница пломба/зуб).
Конечно, нужно отметить, что большая часть стоматологов не видят в этом проблемы, и каждый год переделывают эти пломбы. Проблемы возникают в первую очередь от того, что стоматолог не убирает травматический фактор (травматическую нагрузку на зуб, т.е. абфракцию), что приводит к сохранению «напряжения на изгиб» в пришеечной области зуба… Т.е. решением этой проблемы является исправление всего того, что мы писали вверху в разделе «Причины клиновидных дефектов абфракционного типа».
Второй проблемой является неправильный выбор пломбировочных материалов. Традиционно выбор врача тут возможен только между двумя группами материалов: либо стеклоиономерный цемент, либо микрофильные композиты.
- Стеклоиономерные цементы – плюсы: вступают с тканями зуба в химическую связь, менее чувствительны к влаге, обладают удовлетворительной эстетикой (которая все же значительно уступает эстетике композитных материалов). Минусы: высокая истираемость, изменение цвета, чувствительны к пересушиванию, ротовому дыханию (поэтому, например, они не подходят курильщикам).
Исследования показали, что в результате пересушивания участок пломбы, прилегающий к твердым тканям зуба покрывается мелкой сетью трещин, в которые потом попадают красители. Также исследования показали, что точно такие же трещины образуются, когда на зуб сохраняется травматическая нагрузка со стороны зуба-антагониста. Как результат – в конце первого года службы пломба становится малоэстетичной, если находится в зоне улыбки.
- Микрофильные композиты – плюсы: обладают очень хорошей эстетикой и стойкостью к износу. Однако с другой стороны – они чувствительны к влаге и имеют очень высокий коэффициент полимеризационной усадки. Кроме того, если стоматолог опять же не устранил травматическую нагрузку при смыкании с антагонистом – в пломбе из этого материала на границе с тканями зуба будут также образовываться трещины. Но в целом, этот материал все же немного лучше стеклоиономерных цементов.
Важно: однако существует техника пломбирования, которая позволит уменьшить отрицательные качества каждого материала из описанных. Она называется «сэндвич-техника». Смысл ее заключается в том, что нижняя часть пломбы делается из стеклоиономерного цемента, а верхняя – из композитного материала. На сегодняшний день, это единственно возможный способ сделать качественные пломбы при пломбировании клиновидных дефектов среднего и большого размера. Надеемся, что наша статья оказалась Вам полезной!
Прямая реставрация
Во время прямой реставрации врач накладывает на зуб пломбировочный материал. Он удобный и пластичный, способный принимать форму, которую задает стоматолог. По цвету не отличается от оттенка родной эмали, при этом обладает высокой прочностью.
Такой метод подойдет для незначительных исправлений:
- реставрация скола передних зубов;
- трещина на эмали;
- восстановление зуба после удаления разрушенных кариесом фрагментов;
- коррекция цвета;
- щель между зубами.
Этапы прямой реставрации
- Врач надевает сверху на зуб коффердам. Это приспособление из латекса и рамки-держателя. Оно нужно для того, чтобы на рабочую область не попала слюна и микробы, иначе это ухудшит свойства пломбировочного материала.
- Подбор оттенка эмали.
- Реставрация зубов пломбировочным материалом с использованием матрицы. Это стоматологический инструмент, который позволяет воссоздать анатомию зуба. С помощью матрицы врач выверяет контактные промежутки между зубами, соблюдает границу послойного нанесения композита.
- Тщательная полировка зуба при помощи щеточки и пасты.
Перед процедурой обязательно проводится профессиональная гигиена полости рта. Она очищает зубы от налета и микробов, дает возможность точно определить цвет эмали.
Преимущества
- Оперативность. Реставрацию зуба можно сделать за один прием.
- Естественность. Оттенок подбирается в соответствии с оттенком родных зубов.
- Безопасность. Пострадавший зуб не требует обточки, соседние зубы также остаются невредимыми.
Из недостатков можно выделить то, что со временем зубы, отреставрированные композитным материалом, могут тускнеть. Чаще всего это происходит при несоблюдении правил гигиены и неправильном выборе зубной пасты.
Художественная реставрация зубов
Какие факторы провоцируют разрушение зубной эмали?
Целостность зубной эмали зависит и от качества проведения гигиенических процедур при использовании «правильной» щетки. При несвоевременном удалении с поверхности зубов остатков пищи и мягкого налета в них начинают активно размножаться кислотообразующие патогенные бактерии. Кислотность среды при этом резко возрастает, и под воздействием кислоты происходит деминерализация эмалевого покрытия. Утрата кальция приводит к разрушению эмали и расположенного под ней более рыхлого и мягкого дентина.
Замечено, что клиновидный дефект часто образуется:
- при злоупотреблении газированными напитками и кислыми соками;
- у пациентов с нарушенным прикусом — из-за нефизиологичного движения челюстей, пережевывающих пищу, и повышенной жевательной нагрузки, приходящейся на отдельные зубки;
- при коррекции прикуса брекетами;
- у пациентов с заболеваниями пародонта, сопровождающимися оседанием воспаленных десен и, соответственно, оголением шеек зубов.
Даже правильно подобранное лечение помогает избежать нежелательных последствий только при выявлении проблемы на ранней стадии. Поэтому пациентам следует своевременно обращаться за стоматологической помощью при выявлении самых первых признаков патологии.
Реставрация режущего края
Эмаль – самая твердая ткань в нашей организме. Но со временем она истончается, в том числе из-за неправильной техники чистки зубов или использования абразивных паст. Это чревато появлением на ней микротрещин и сколов. Особенно в зоне риска находятся те, у кого есть вредные привычки: грызть семечки, орехи, кончик шариковой ручки. Скорректировать форму зуба и его режущий край, скрыть дефекты эмали помогает реставрация режущего края зуба.
Это непростая процедура, требующая кропотливости и творчества, ведь анатомическая форма зубов у всех разная. Помимо этого, у зуба есть рельеф, индивидуальный оттенок и прозрачность. Задача специалиста – сделать так, чтобы восстановленный зуб не отличался от остальных.
Front Tooth Reconstruction. Источник: YouTube-канал Futurism
Мало кто знает, что от шейки до режущего края цвет эмали меняется. Вроде бы изменения незначительны, но если не учесть эту особенность, то отреставрированный зуб будет выглядеть как пластмассовая коронка. То же самое можно сказать про прозрачность.
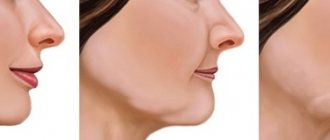
Причины развития патологии
Причин появления клиновидного дефекта достаточно много. Среди них
- Агрессивная чистка зубов. Речь о излишне сильном давлении на зубы, хаотичном движении зубной щетки. При ежедневном уходе щетку нужно направлять сверху вниз мягкими счищающими или круговыми движениями. Если тереть зубы горизонтально — вы травмируете эмаль. Не используйте щетки с жесткой щетиной.
- Воздействие кислот, которые поступают с пищей. Их поставщики — цитрусовые соки, газировка. Кислота нарушает естественную защиту зубов и эмаль быстрее стирается при чистке зубов, пережевывании пищи.
- Неправильный прикус. В этом случае нагрузка между зубами распределяется неправильно и дополнительное давление приходится на область перехода коронки к корню зубов. Дополнительные факторы риска — бруксизм (скрежет зубами), дистония жевательной мускулатуры, дефекты зубного ряда.
- Частое отбеливание зубов. Эмаль разрушают не только бесконтрольные домашние отбеливания соком лимона, содой и подручными абразивными веществами, но профессиональные процедуры, если их проводить чаще, чем 1–2 раза в год. Чтобы не стать обладателем истирающейся в пришеечной области зубной эмали, замените частые отбеливания на реминерализацию и фторирование.Отбеливающие пасты тоже нельзя применять постоянно. Они отлично работают курсами, продолжительностью не более 30 дней, 1–2 раза в год.
- Болезни ЖКТ и гормональный дисбаланс. Повышенная кислотность желудка может ослабить эмаль и привести к образованию клиновидного дефекта. В группе риска и женщины старше 40-летнего возраста — гормональная перестройка влечет вымывание кальция.
- Заболевания десен. При пародонтите и пародонтозе обнажаются шейки зубов и их тонкую эмаль разрушают кислоты, бактерии зубного налета.
- Злоупотребление алкоголем и курение. Спиртные напитки и табачный дым агрессивны по отношению к микрофлоре рта. Это приводит к деминерализации и разрушению зубов.
- Частое употребление твердой пищи.
- Некорректное лечение у ортодонта.
- Наследственность.
- Химиотерапия при лечении онкологических заболеваний.
Выбор материала для реставрации
Для прямой реставрации зуба используют специальные композитные материалы, которые обладают высокой прочностью, пластичностью, а также помогают достичь эффекта прозрачности зуба.
Наиболее популярные материалы:
- Filtek (США) – считается универсальным материалом. Он подходит для восстановления передних зубов и жевательных зубов. Главное, подобрать нужный оттенок.
- Venus (Германия) – более дорогой вариант для реставрации передних зубов. Материал состоит из наночастиц, что помогает достичь максимального эстетического эффекта.
- Enamel Plus (Италия) – иногда его называют «хамелеоном» за способность адаптироваться под родной цвет эмали.
- Во время непрямой реставрации используется керамика, диоксид циркония, металлокерамика.
Лечение клиновидных дефектов небольших размеров –
Не глубокие клиновидные дефекты не большого размера (до 0,5 мм) – обычно нет срочной необходимости пломбировать. Но если врач видит высокий риск быстрого углубления дефектов, то тогда их пломбируют жидко-текучими композитами, например, «Flow It» или «Filtek Flow». Жидкотекучие материалы используются потому, что они обладают высокой эластичностью (но только при толщине слоя материала до 0,5 мм). Высокая эластичность материала позволяет частично компенсировать патологическую окклюзионную нагрузку со стороны зубов-антагонистов.
Если стоматолог говорит, что можно отсрочить пломбирование, то упор в лечении стоит сделать на повышение прочности эмали к механическим и химически факторам (но перед этим опять же необходимо посетить стоматолога-ортопеда и пришлифовать неправильные контакты между зубами-антагонистами). Что нужно будет делать для укрепления эмали зубов…
Во-первых – регулярные курсы реминерализующей терапии кальций-содержащими препаратами, во-вторых – фторирование эмали зубов (и то, и другое лучше всего начать делать только после снятия зубных отложений у стоматолога). Нужно сказать, что в стоматологических клиниках используют более эффективные препараты с более высокими концентрациями активных компонентов, но кое-что можно придумать и дома.
- Профессиональная реминерализация и фторирование – один из самых эффективных препаратов, который позволяет одновременно провести реминерализацию + фторирование – это препарат «эмаль-герметизирующий ликвид Tiefenfluorid» (производства Германии). Этот препарат содержит 2 компонента: первый компонент представляет собой высокоактивную гидроокись кальция, второй – высокоактивный фтор. Компоненты наносятся стоматологом на зубы по очереди.
У этого средства есть только 1 минус – это его цена. Более бюджетным средством, но тем не менее достаточно эффективным будет являться обработка зубов фторлаком или фтористым гелем (это будет стоить около 1000 рублей). Это также будет намного эффективнее домашней терапии, т.к. концентрация фтора в лучших лечебных зубных пастах составляет только 1450 ppm, а концентрация фтора в средствах на приеме у стоматолога – 20 000 ppm.
- Реминерализация и фторирование дома – существуют полупрофессиональные средства, обладающие более-менее хорошим эффектом, но только при условии регулярного длительного применения. Хорошего эффекта можно добиться следующим сочетанием средств. Для чистки зубов 2-3 раза в день использовать на выбор –
→ реминерализующий гель «R.O.C.S. Medical Minerals», → или зубную пасту «PRESIDENT Unique».Эти средства содержат большое количество активного кальция. После чистки зубов сразу не сплевывайте пену, а подержите во рту еще хотя бы 1 минуту – это позволит большему количеству ионов кальция проникнуть в эмаль. После этого необходимо закрепить в эмали только что проникший туда кальций при помощи фтористого ополаскивателя. Рекомендуем выбрать ополаскиватель «Elmex» (содержит 250 ppm фтора в составе аминофторида), полоскать рот в течение 1 минуты.
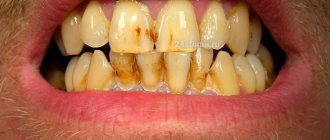
Как пришеечный кариес диагностируется
Если кариозное поражение локализуется на видимой части зуба, врач ставит диагноз уже после внешнего осмотра. Но чтобы подтвердить его, проводится специальный тест с применением красящего раствора. Его наносят на эмаль и оставляют на 3-4 минуты. Пораженный участок окрашивается в синий цвет. Через несколько часов краситель полностью вымывается из полости рта.
Также врач может назначить рентген, чтобы оценить характер распространения кариеса, глубину кариозной полости, состояние нервных окончаний и пр. По результатам обследования подбирается метод лечения. Он определяется, прежде всего, стадией болезни.
Классификация
В практической стоматологии классификация осуществляется на основании причинных факторов, вызвавших V-образные повреждения зубов.
- Механический фактор.
Образование клиновидной патологии возникает из-за агрессивной техники чистки и воздействия слишком абразивных зубных паст.
- Эрозивный фактор.
Болезнь возникает в связи с частым употреблением кислых продуктов и соков, а также влияния агрессивных сред организма, которые «разъедают» эмаль, вызывая ее разрушение. Сюда же относится воздействие на эмаль химически измененной слюны (в ней наблюдается снижение некоторых защитных ферментов) и горячего дыма сигареты, вызывающего обезвоживание и разрушение зубных тканей.
- Окклюзионный фактор.
Скалывание кусочков зуба в пришеечной области наблюдается при слишком больших механических нагрузках на зуб, если у пациента есть неправильный прикус или бруксизм.
Помимо этого клиновидные дефекты классифицируются согласно их локализации.
- Пришеечные.
Поражают, преимущественно, верхние малые коренные зубы, нижние и верхние шестерки.
- Коронковые.
Располагаются на некотором расстоянии от десны (обычно не более 2 мм). Часто протекают остро, переход от первой к последней стадии происходит всего за 1 – 2 года. Как правило, поражаются передние зубы верхней челюсти, иногда малые жевательные зубы снизу.
- Корневые.
Локализуются на корневой части клыков обеих челюстей, премолярах снизу и семерках сверху.
- Комбинированные.
Сочетают в себе одновременно несколько форм поражения, например, коронковую и пришеечную.
Различают V-образные дефекты и по стадиям: начальная, поверхностная, средняя и глубокая. Скорость их перехода одна в другую зависит от активности процесса:
- при остром течении стадии сменяют друг друга за 3 – 5 месяцев;
- при хроническом течении – за 2 – 3, а иногда и 4 года.
На начальном этапе щелевидный дефект не виден невооруженным глазом и практически не ощущается, но может определяться при зондировании зуба и при изучении его поверхности в микроскоп.
На стадии поверхностного процесса появляется легкая чувствительность зуба, вдоль десны видно клиновидное образование до 3,5 мм в длину и не более 0,2 мм в глубину.
При переходе дефекта за границу перехода эмали в дентин зуб становится достаточно чувствительным к химическим и температурным раздражителям, а также к прикосновениям щеткой. Размеры клина увеличиваются как в длину, так и в глубину, что чревато вскрытием пульповой камеры. Это бывает на следующей стадии, когда клин в длину достигает 4,5 – 5,5 мм, а в глубину может быть до 0,6 мм. При сильном механическом воздействии на такой зуб может произойти отлом коронки.
Что можно делать в домашних условиях
Мы описали особенности лечения кариеса на разных стадиях в кабинете стоматолога. Многих интересует вопрос, что делать при развитии болезни в домашних условиях, можно ли ее остановить самостоятельно. Единственное, что доступно пациенту — это профилактика. Если кариозное поражение уже началось, повернуть его вспять с помощью ополаскивателей или народных средств невозможно.
Однако можно замедлить его или остановить, если придерживаться ряда простых правил:
- чистить зубы дважды в день и полоскать рот после еды;
- отказаться от сладкой пищи и газировок;
- бросить вредные привычки, в частности курение;
- использовать ирригаторы для очистки ротовой полости.
Кроме того, не забывайте проверять зубы каждые полгода, даже если не тревожат симптомы кариеса.