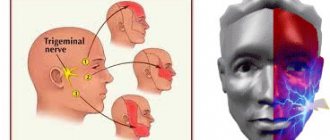
Причины воспалительного поражения тройничного нерва
Факторами, способствующими воспалению тройничного нерва, считаются:
- хирургические вмешательства на челюстных костях;
- переломы основания черепа, нижней и верхней челюстей;
- опухоли;
- сложное удаление зубов;
- переохлаждение;
- операция на верхнечелюстной пазухе;
- неграмотно проведенная анестезия;
- неправильно выполненное зубное протезирование;
- обменные нарушения;
- наличие инородных тел, раздражающих нервный ствол или травмирующих нервные окончания;
- бактериальная или вирусная инфекция;
- различные типы интоксикации организма;
- гиповитаминоз;
- ослабление иммунитета.
Диагностика
Диагностирует заболевание тройничного нерва врач-невролог, который на основании жалоб пациента и результатов обследования выявляет причину заболевания. Для диагностики заболевания тройничного нерва невролог назначает магнитно-резонансное обследование, с помощью которого можно обнаружить поражение сосудов, а также компьютерную томографию, которая позволяет обследовать череп и посмотреть, какие происходят изменения в его костной структуре.
Симптоматика неврита тройничного нерва
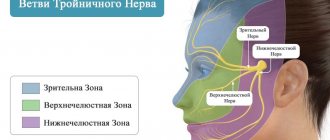
Челюстной тройничный нерв состоит из трех типов нервных волокон:
- вегетативных;
- двигательных;
- чувствительных.
Симптоматическая картина неврита может варьироваться в зависимости от того, какие именно волокна были поражены воспалительным процессом.
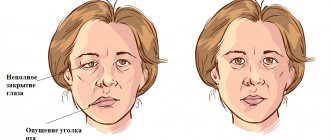
Поражение чувствительных волокон
В частности, при воспалении чувствительных волокон больной может жаловаться на ощущение покалывания, онемение, ослабление чувствительности в зоне, иннервируемой тройничным нервом.
Поражение двигательных волокон
При поражении двигательных волокон наблюдается частичное или полное понижение силы в иннервируемых мышцах, их атрофия и ухудшение сухожильных рефлексов.
Поражение вегетативных волокон
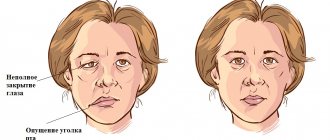
При воспалении вегетативных волокон у пациента наблюдается синюшность и отечность кожных покровов, сухость и истончение кожи, увеличивается потенциальный риск образования трофической язвы.
Болевые ощущения при воспалении
Кроме этого, такое заболевание, как воспаление или неврит лицевого тройничного нерва дает о себе знать приступами боли, имеющей самый разнообразный характер:
- режущий,
- жгучий,
- колющий,
- рвущий,
- стреляющий и т.д.
При этом зона болезненности не всегда соответствует участку иннервации и может распространяться на нижнюю челюсть, щеки и на подбородок.
Боли могут сопровождаться:
- спазмами мышц (мимических, жевательных),
- появлением выделений из носа,
- развитием гиперсаливации,
- повышенного слезотечения.
Отсутствие чувствительности языка, губ и подбородка
При воспалительном поражении тройничного нерва может повреждаться не только весь нерв, но и его отдельные ветви. Именно поэтому онемение и боль могут возникать на различных участках лица. Так, например, при воспалении язычной ветви нерва больные жалуются на боли и нарушения чувствительности в передней части языка, а при повреждении подбородочной ветви — в области губ и подбородка.
Боли при смехе, жевании, чистке зубов и бритье
Боли при неврите челюстного тройничного нерва способны усиливаться при прикосновениях, жевании, смехе и при смене температурного режима. Именно поэтому пациенты, стремящиеся не допустить повторения болевых приступов, избегают излишней подвижности и продолжительных разговоров, отказываются от процедур чистки зубов и бритья.
Рецепты народной медицины
Для лечения тройничного нерва врачи рекомендуют попробовать особые рецепты из области народной медицины. Конечно, они не всем могут помочь и при этом только снимут болевые ощущения, но не вылечат полностью. Поэтому если появились какие-то боли, их можно попробовать снять в домашних условиях и сразу отправиться в стоматологическую клинику за помощью.
Итак, могут помочь снять боль следующие рецепты:
- Компрессы из вареной свеклы, которую натирают на крупной терке, добавляют сок черной редьки и из полученной массы делают компресс на тройничный нерв.
- Делают полоскание из настоя аптечной ромашки с медом. Приготовленным раствором полощут рот.
- Примочки из натертого на крупной терке хрена. Надо завернуть полученную массу в чистую ткань и прикладывать к месту, где возникает боль.
При возникновении болевых ощущений в височной части лица надо немедленно записаться на приме к неврологу, который сможет установить причину заболевания тройничного нерва и назначит соответствующее лечение.
Лечение неврита челюстного тройничного нерва
Терапия
Программа терапии неврита тройничного нерва составляется с учетом причин заболевания и его клинических признаков. При этом основными задачами лечения являются:
- достижение сенсибилизирующего эффекта;
- борьба с бактериальной и вирусной инфекцией;
- повышение иммунных сил организма;
- ликвидация отека нервного ствола;
- восстановление естественных адаптационных и компенсаторных реакций;
- нормализация проходимости нервных импульсов.
Лечебные процедуры
В комплекс процедур, направленных на блокирование воспалительного процесса и устранение всех проявлений неврита, входят:
- антибактериальная терапия;
- противовирусная терапия;
- ликвидация факторов, способствующих появлению интоксикации;
- удаление опухолевидных новообразований или рассечение спаек, сдавливающих нерв;
- назначение больному витаминно-минеральных комплексов;
- стимуляция нервов и мышц;
- иглоукалывание;
- физиотерапия (электрофорез, фонофорез, УВЧ, ультразвук, парафинотерапия).
Лицам, страдающим невритом тройничного нерва, рекомендуют регулярно посещать стоматологические клиники и проводить санацию полости рта.
Принципы лечения и ведения больных невралгией тройничного нерва
Тактика ведения больных НТН должна предусматривать:
- диагностику заболевания, включающую общее клиническое, отоларингологическое, стоматологическое и инструментальное обследования;
- выявление этиологических факторов;
- консервативное лечение;
- хирургическое лечение.
Основными целями лечения НТН являются купирование болевого синдрома и предупреждение рецидивов заболевания.
Консервативное лечение подразумевает лекарственное лечение и физиотерапию.
Примерно в 90% случаев НТН эффективно применение противоэпилептических препаратов. Первым из них был применен фенитоин, однако с 1961 г. до настоящего времени широко применяется более эффективное средство – карбамазепин, справедливо считающийся препаратом первого выбора для лечения больных НТН. Начальная доза составляет 200–400 мг/сут, постепенно ее увеличивают до прекращения болей, в среднем до 800 мг/сут в 4 приема, а затем уменьшают до минимально эффективной дозы. При лечении карбамазепином в 70% случаев удается купировать болевой синдром.
Препаратами второго ряда являются фенитоин, баклофен, вальпроевая кислота, тизанидин, антидепрессанты.
Фенитоин при обострениях болезни назначают в дозе 15 мг/кг в/в капельно в течение 2 ч однократно.
Баклофен принимают внутрь во время еды. Начальная доза – 5 мг 3 р./сут, последующее увеличение дозы – на 5 мг каждые 3 дня до достижения эффекта, но не более 20–25 мг 3 р./сут. Максимальная доза – 100 мг/сут, назначаемая на короткое время в условиях стационара. Окончательная доза устанавливается так, чтобы при приеме препарата снижение мышечного тонуса не приводило к чрезмерной миастении и не ухудшало двигательные функции. При повышенной чувствительности начальная суточная доза баклофена – 6–10 мг с последующим медленным увеличением. Отменять препарат следует постепенно – в течение 1–2 нед.
Вальпроевая кислота назначается в качестве терапии взрослым в начальной дозе 3–15 мг/сут в 2 приема независимо от приема пищи. При необходимости дозу препарата увеличивают на 5–10 мг/кг/нед. Максимальная доза составляет 30 мг/кг/сут или 3000 мг/сут. При комбинированном лечении взрослым назначают 10–30 мг/кг/сут с последующим повышением на 5–10 мг/кг/нед. Если принимается решение о переходе на в/в введение препарата, его выполняют через 4–6 ч после перорального приема в дозе 0,5–1 мг/кг/ч.
Тизанидин назначается внутрь. Режим дозирования устанавливают индивидуально. Начальная суточная доза составляет 6 мг (1 капсула). При необходимости суточную дозу можно постепенно увеличивать – на 6 мг (1 капсула) с интервалами 3–7 дней. Для большинства больных оптимальная доза препарата составляет 12 мг/сут (2 капсулы). В редких случаях может потребоваться увеличение суточной дозы до 24 мг.
Амитриптилин рекомендуется принимать внутрь после еды. Начальная доза взрослым составляет 25–50 мг на ночь, затем дозу увеличивают в течение 5–6 дней до 150–300 мг/сут в 3 приема. Большая часть дозы принимается на ночь. Если в течение 2 нед. не наступает улучшение, суточную дозу увеличивают до 300 мг. Больным в пожилом возрасте при легких нарушениях препарат назначается в дозе 30–100 мг на ночь. После достижения терапевтического эффекта переходят на минимальные поддерживающие дозы – 25–50 мг/сут. Амитриптилин вводят в/м или в/в капельно в дозе 25–40 мг 4 р./сут, постепенно заменяя приемом внутрь. Длительность лечения составляет не более 8–10 мес. [Р.У. Хабриев, А.Г. Чучалин, 2006; А.С. Кадыков, Л.С. Манвелов, В.В. Шведков, 2011].
Показана витаминотерапия, в основном применение витаминов группы В. Хорошо зарекомендовали себя комбинированные препараты.
Прием анальгетиков считается малоэффективным. К тому же употребление больших доз этих препаратов, связанное с желанием быстро купировать приступ, может привести к появлению абузусных головных болей.
Из физиотерапевтических методов в остром периоде заболевания и во время приступа показано умеренное тепловое воздействие: лампа «Соллюкс», электрическая грелка, ультрафиолетовое облучение больной половины лица. Анальгезирующее и противовоспалительное действие оказывают широко применяющиеся диадинамические токи. На курс лечения назначают 6–10 процедур, которые проводят ежедневно. Рекомендуют 2–3 таких курса с перерывом в 1 нед. Кроме того, эту процедуру в течение 2–3 мин проводят на области височной артерии и звездчатого узла. При упорных болях с помощью диадинамических и синусоидальных модулированных токов вводят прокаин, тетракаин, эпинефрин. Анестезирующий эффект при этом выражен больше, чем при использовании гальванического тока. При длительном упорном болевом синдроме, хроническом течении заболевания увеличивают время воздействия диадинамическими токами до 8–10 мин. На курс лечения назначают 10–18 процедур с 4-дневным перерывом после 10 сеансов.
При лицевых болях, связанных с шейным остеохондрозом, симпатико-радикулярным симптомокомплексом хороший эффект дает воздействие ультразвуком не только паравертебрально, но и на места выхода тройничного нерва по 2 мин на каждую точку через день. В результате такого воздействия лицевые боли не возобновлялись в течение 1 года после лечения [Н.И. Стрелкова, 1991]. Противопоказаниями к лечению ультразвуком являются склонность к носовым кровотечениям, отслойка сетчатки глаза, острые воспалительные процессы в носовых пазухах, среднем ухе, нарушения мозгового кровообращения. В период лечения ультразвуком уменьшается не только болевой синдром, но и регионарные и общие вегетативно-сосудистые нарушения.
В подостром периоде при наличии триггерных зон применяется эндоназальный электрофорез 4% раствора прокаина и 2% раствора тиамина, продолжительность воздействия составляет от 10 до 30 мин. Кроме того, его можно осуществлять в виде полумаски и маски Бургонье (при 2-стороннем поражении нервов). Применяется также электрофорез дифенгидрамина, пахикарпина гидройодида, платифиллина на больную сторону лица. При артрозе височно-нижнечелюстного сустава проводят электрофорез метамизола натрия, гиалуронидазы; при ревматической этиологии заболевания – салицилатов; при малярийной – хинина; при обменных нарушениях – йода и прокаина.
Эффективно и применение электрического поля ультравысоких частот в олиготермической дозе.
При хронических формах НТН, шейном остеохондрозе с лицевыми болями тригеминального характера назначают массаж лица по 6–7 мин ежедневно или через день. Положительное воздействие оказывают грязевые аппликации на воротниковую область при температуре 36–37°С по 10 мин. На курс назначают 10 процедур. Используют озокерит, парафин или торф. Успешно применяют бальнеотерапию: сульфидные, морские, радоновые ванны. Нельзя переоценить благотворное воздействие лечебной гимнастики. Санаторно-курортное лечение в санаториях для больных с заболеваниями периферической нервной системы рекомендуют в теплое время года при хроническом течении заболевания и редких приступах. Положительно влияет рефлексотерапия (иглоукалывание, прижигание, лазеротерапия).
Если консервативная терапия оказывается неэффективной или наблюдаются выраженные побочные действия лекарств, то обсуждается необходимость хирургического вмешательства.
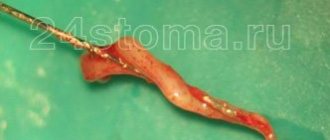
Хирургическое лечение. В 1884 г. американский хирург Д.Э. Мирс при хронической НТН впервые произвел удаление его ганглия. В 1890 г. английский хирург У. Рос и американский хирург Э. Эндерюс независимо друг от друга разработали специальный метод удаления гассерова узла, который вошел в практику нейрохирургов в конце XIX и начале XX вв. В настоящее время при НТН используются следующие способы оперативного вмешательства:
- микрохирургическая декомпрессия нерва на выходе из ствола мозга;
- частичная сенсорная ризотомия;
- периферическая блокада или перерезка нерва проксимальнее узла Гассера;
- нейроэктомия;
- криохирургические методы;
- диатермокоагуляция;
- высокочастотное излучение.
Наиболее распространенными современными эффективными методами хирургического лечения НТН являются микроваскулярная декомпрессия и пункционные деструктивные операции. Среди деструктивных операций, входящих в состав арсенала хирургических вмешательств при НТН, выделяют чрескожную высокочастотную селективную ризотомию (ЧВСР), баллонную микрокомпрессию и глицероловую ризотомию .
Наиболее распространенным деструктивным методом является ЧВСР, представляющая собой контролируемую термическую деструкцию гассерова узла, которая препятствует передаче сенсорных импульсов и развитию болевых пароксизмов. Локация электрода контролируется по отношению к порциям узла. Этот метод успешно применяется в ведущих клиниках, занимающихся проблемой боли [Григорян Ю.А., 1989; Broggi G. et al., 1990; Taha J.M. et al.,1995].
Значительный опыт ЧВСР накоплен в Mayfield Clinik Chincinati M D John Tew. В этой клинике с использованием данного метода прооперировано более 3 тыс. больных. Хорошие результаты были получены у 93% больных. Рецидивы болей в течение 15 лет наблюдались у 25% больных . Рецидивы болезни в течение первых 5 лет отмечены у 15% больных, до 10 лет – у 7% и от 10 до 15 лет – у 3% больных. Отмечается прямая связь между выраженностью гипалгезии после чрескожной ризотомии, частотой рецидивов болей и дизестезий. При достижении легкой гипалгезии после операции и наблюдении в течение 3-х лет частота рецидивов болей достигала 60%, при этом дизестезии наблюдаются у 7% больных. При достижении выраженной гипалгезии и наблюдении больных в течение 15 лет частота рецидивов болей составила 25%, вероятность дизестезий увеличилась до 15%. При получении полной анальгезии после чрескожной ризотомии и наблюдении больных в течение 15 лет частота рецидивов болей наблюдалась в 20% случаев, а число дизестезий увеличилось до 36%. Таким образом, наиболее благоприятным является второй вариант – достижение выраженной гипалгезии.
К сожалению, в нейрохирургические отделения довольно часто попадают больные с запущенными формами НТН, в т. ч. и после многочисленных деструктивных процедур. Это, несомненно, ухудшает функциональный результат нейрохирургических вмешательств и в некоторых случаях требует сложных и более опасных операций на уровне ЦНС [Оглезнев К.Я., Григорян Ю.А., 1990].
Преимущества ЧВСР: бескровность, быстрота и безопасность вмешательства, местная анестезия в качестве обезболивания и, наконец, высокий процент положительных результатов. ЧВСР гассерова узла при НТН и кластерных головных болях является высокоэффективным и безопасным методом хирургического вмешательства.
Течение и прогноз. Обострения заболевания чаще всего бывают весной и осенью. При отсутствии рецидивов прогноз благоприятный.